⑬ 국내 희귀약 지정 RNAi 기반 PH1 치료제 '네도시란'
- 최병철 박사
- 2025-10-09 15:41:17
-
가
- 가
- 가
- 가
- 가
- 가
- 최병철 박사의 노벨드럭 인사이트
- 원발성 고옥살산뇨증의 새로운 치료 옵션 유의미
- 장기적 안전성과 LDHA 억제효과 추가 연구 필요
- PR
- 잘 나가는 약국은 매달 보는 신제품 정보 ‘팜노트’
- 팜스타클럽

리브플로자(Rivfloza& 9415;, 성분명: 네도시란, Nedosiran, 노보 노디스크)는 GalXC RNAi 기술 플랫폼을 기반으로 개발된 희귀 유전질환 치료제다. 미 FDA는 2023년 9월 이 약제를 ‘원발성 고옥살뇨증 1형(Primary hyperoxaluria type 1, PH1) 치료제’로 승인했으며, 국내에서는 2025년 6월 희귀의약품으로 지정했다.
네도시란은 간에서 lactate dehydrogenase type A(LDH-A)를 표적으로 하는 소간섭 RNA(siRNA) 치료제로, 2세 이상 소아 및 성인에서 신기능이 비교적 보존된(eGFR ≥30mL/min/1.73m²) PH1 환자의 요중 옥살산(urinary oxalate, Uox) 수치를 낮추는 것을 적응증으로 한다.
PH1은 드문 유전성 대사질환으로, 간세포의 alanine-glyoxylate aminotransferase(AGXT) 결핍으로 인해 glyoxylate가 비정상적으로 축적되고 최종적으로 oxalate가 과잉 생성되는 것이 특징이다.
그 결과 만성 고옥살산뇨증이 발생하며, 반복적인 칼슘 옥살산(calcium oxalate) 신장결석, 점진적인 신기능 저하, 전신 옥살산 침착(systemic oxalosis)으로 이어져 많은 환자들이 조기에 말기 신부전(ESKD)에 도달한다.
네도시란의 미 FDA 승인은 2상 핵심 임상시험 PHYOX2와 3상 연장 연구 PHYOX3의 중간 분석 결과를 근거로 이뤄졌다. PHYOX2는 리브플로자와 위약을 비교한 무작위 배정, 이중맹검, 위약 대조 임상시험으로, 주요 평가 변수(primary endpoint)를 충족했다.
치료군에서는 투여 90일부터 180일까지 24시간 요중 옥살산 배설량(AUC24-hour Uox)이 기저치 대비 유의하게 감소하였다. 또한 PHYOX3 중간 분석 결과에 따르면, 리브플로자를 추가로 6개월간 투여한 환자군에서 요중 옥살산 감소 효과가 지속적으로 유지되는 것으로 나타났다.
원발성 고옥살산뇨증 1형(Primary Hyperoxaluria type 1, PH1)는 어떤 질환인가?
원발성 고옥살산뇨증(Primary Hyperoxaluria, PH)은 glyoxylate 대사 효소의 결핍으로 인해 oxalate가 과도하게 생성돼 신장결석, 신부전, 전신 옥살산증으로 이어지는 희귀 유전질환이다. PH는 원인 유전자에 따라 PH1, PH2, PH3의 세 가지 아형으로 분류되며, 모두 glyoxylate 축적을 특징으로 하지만 관여하는 효소(AGT, GRHPR, HOGA1)가 서로 달라 임상 양상과 질환의 중증도에 차이를 보인다.
이러한 효소 결손으로 인해 glyoxylate가 효율적으로 glycine으로 대사되지 못하고, 결국 oxalate로 과잉 전환된다. 그 결과 신장에서 칼슘 옥살산(calcium oxalate) 결석과 신부전이 발생하며, 전신 조직에 oxalate가 침착되는 systemic oxalosis로 진행될 수 있다. 특히 PH1 환자에서의 만성적인 고옥살산 배설은 삶의 질을 현저히 저해할 뿐 아니라 조기 신부전으로 이어지는 경우가 많아 예후가 불량하다.
기존 치료법으로는 고용량 피리독신(pyridoxine) 투여와 수분 섭취가 사용됐으나, 효과가 제한적이며 궁극적으로 간 이식 또는 간-신장 동시 이식이 필요하다. 또 이식 치료는 높은 수술 위험과 제한된 공여자 문제로 인해 근본적 해결책이 되지 못한다. 이러한 한계를 극복하기 위한 전략으로 RNA 간섭(RNAi) 기반 치료제가 개발되었으며, 대표적으로 glycolate oxidase(HAO1) 또는 LDHA를 표적으로 하는 접근이 주목 받고 있다.
옥살산(Oxalate)은 어떤 작용을 하는가?
혈중 oxalate는 간의 내인성 합성과 장에서의 식이 흡수를 통해 기인한다. 인간은 oxalate를 분해하는 효소를 보유하지 않으므로, 체내 oxalate는 반드시 신장을 통해 배설된다. 그러나 세뇨관 내에서 oxalate는 칼슘과 결합하여 불용성 결정체인 칼슘 옥살산(calcium oxalate)을 형성할 수 있으며, 이는 신장결석 및 옥살산 신병증으로 이어질 수 있다.
간에서의 옥살산 합성은 원발성 고옥살산뇨증의 병태생리에 핵심적이다. PH1은 AGXT, PH2는 GRHPR, PH3는 HOGA1 유전자의 결손으로 발생하며, 이들 결손은 공통적으로 glyoxylate 축적을 유발한다. 과도한 glyoxylate는 비정상적으로 간 LDH-A(Lactate Dehydrogenase A)에 의해 oxalate로 전환되며, 이 과정이 oxalate 과잉 생성의 주요 원인으로 작용한다.
한편, 장에서의 식이 oxalate 흡수 역시 혈중 농도에 기여한다. 대부분은 세포 간격을 통한 수동적 흡수에 의존하지만, 일부 능동적 분비 기전도 보고되었다. 특히 Oxalobacter formigenes를 비롯한 장내 세균은 oxalate 분해 또는 SLC26A6 경로를 통한 분비 촉진에 기여할 수 있어, 장내 미생물 조절은 잠재적 치료 전략으로 주목받고 있다.
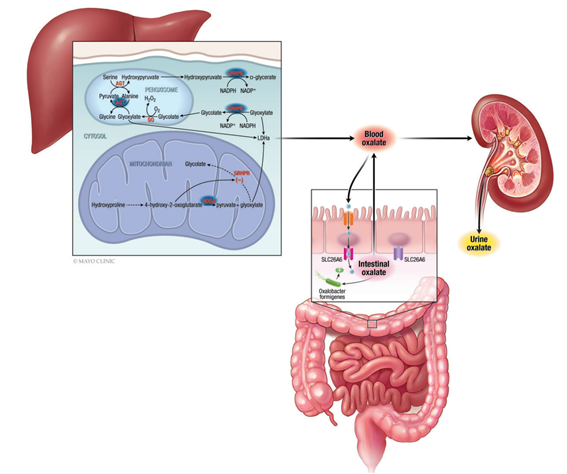
PH1에서 옥살산(Oxalate)과 LDHA는 어떤 관계인가?
Oxalate는 자연계에 존재하는 단순 이염기성 카르복실산으로, 칼슘염인 calcium oxalate(CaOx)의 낮은 용해도 때문에 임상적으로 중요한 의미를 갖는다. 사람에서는 oxalate가 대사의 최종 산물로 더 이상 분해되지 않으며, 정상적인 경우 대부분 신장을 통해 배설된다.
그러나 원발성 고옥살산뇨증(PH) 환자에서는 과도한 oxalate 생성으로 인해 CaOx 결정이 신장과 요로에 침착하게 되고, 이로 인해 신석회증(nephrocalcinosis)이나 요로결석이 발생할 수 있으며, 질병이 진행하면 전신성 옥살산증(systemic oxalosis)으로 이어질 수 있다.
이러한 CaOx 결정은 단순히 기계적인 조직 손상을 일으킬 뿐만 아니라 염증 반응과 산화 스트레스를 촉발하여 신기능 저하를 가속화한다. 그 결과 혈장 내 oxalate 농도가 더욱 상승하게 되고, 이는 다시 결정 형성을 촉진하는 악순환을 형성한다.
사람에서 oxalate는 대부분 내인성 합성으로부터 기인하며, 식이를 통한 장내 흡수는 상대적으로 기여도가 낮다. 내인성 합성의 중심에는 glyoxylate가 있으며, 이는 젖산탈수소효소(lactate dehydrogenase, LDH)에 의해 oxalate로 산화된다. 따라서 모든 유형의 PH는 glyoxylate 대사 이상과 밀접하게 연관되어 있다.
특히 PH1에서는 간 퍼옥시좀에 존재하는 alanine:glyoxylate aminotransferase(AGT)가 결핍되면서 glyoxylate가 glycine으로 전환되지 못하고, 대신 비정상적으로 LDH 경로를 통해 oxalate로 축적된다. 이 과정에는 glycolate, 아스코르빈산, 하이드록시프롤린 등의 대사 산물도 oxalate 합성에 추가적으로 기여한다. 결국 PH의 병태생리는 간에서의 과도한 glycolate 축적과 LDH 매개 oxalate 합성이 핵심 기전으로 작용하며, 이러한 분자적 이상은 임상적으로 신장 결석과 전신 합병증을 초래한다.
최근 이러한 병태생리에 착안하여 LDH isoenzyme인 LDH-A를 직접 억제하는 RNA 간섭(RNAi) 기반 치료제인 네도시란(Nedosiran)이 개발되었다. 전임상 연구와 임상시험에서 네도시란은 혈중 및 요중 oxalate 수치를 유의하게 감소시키는 효과를 보여주었고, 이는 LDHA가 단순히 해당과정(glycolysis)의 보조 효소에 그치는 것이 아니라 PH1 치료에서 혁신적이고 유망한 타깃으로 기능할 수 있음을 보여준다.
그러나 LDHA 억제 전략이 장기적으로 안전한지, 간 외(extra-hepatic) 조직에 미치는 영향은 어떠한지, 나아가 PH2나 PH3 같은 다른 아형에서도 적용될 수 있는지 여부는 여전히 연구가 필요한 부분이다. 따라서 PH1에서 LDHA 억제의 기전적 의미와 임상적 근거를 검토하고, 향후 치료 전략으로서 확장될 가능성을 고찰하는 일은 학문적·임상적으로 매우 중요한 과제가 된다.
원발성 고옥살산뇨증 1형(PH1)의 치료 방법은?
기존 치료 전략은 다량의 수분 섭취, 알칼리 요법, 일부 환자에서의 고용량 피리독신 반응에 의존해 왔으나, 질환 진행을 근본적으로 억제하기에는 불충분하다. 궁극적 치료로 제시된 간 혹은 간-신장 동시 이식은 이식 관련 위험성과 기증자 제한이라는 큰 장벽을 가진다.
이러한 한계를 극복하기 위해 최근에는 RNA 간섭RNAi) 기술을 이용한 혁신적 치료 전략이 개발되고 있다. 대표적으로 glycolate oxidase(Hao1) 억제를 통한 루마시란(Lumasiran)이 임상에서 입증되었으며, 이어서 LDH-A를 표적으로 하는 네도시란(Nedosiran)이 차세대 치료제로 주목받고 있다.
LDH-A는 해당과정의 최종 단계에서 피루브산을 젖산으로 환원하는 효소이지만, 동시에 글리옥실산 대사 경로와 연결되어 PH1에서 옥살산 과생산에 기여한다. 따라서 LDH-A의 억제는 간세포에서 옥살산 생성을 근본적으로 차단할 수 있는 새로운 접근법이다.
네도시란은 어떤 약제인가?
네도시란(Nedosiran)은 GalNAc 접합 siRNA 플랫폼을 기반으로 간세포에 특이적으로 전달되어 LDH-A 발현을 억제한다. 초기 임상 연구에서 네도시란은 PH1 환자뿐 아니라 PH2, PH3 등 다양한 PH 아형에서도 요중 옥살산 수치를 유의미하게 감소시켰으며, 이는 단일 아형에 국한되지 않는 광범위한 치료 가능성을 보여주었다. 또한 월 1회 피하 투여라는 단순화된 투여 방식은 환자 순응도를 높혔다.
PHYOX-1 연구는 무작위, 단일 상승 용량(randomized, single-ascending-dose)의 제1상 임상시험으로, PH1 또는 PH2 환자 18명과 건강한 성인 대조군 25명을 대상으로 피하 주사된 네도시란의 안전성, 약동학, 약력학 및 옥살산 대사에 미치는 효과를 평가하였다.
이 연구에서 성인 환자들은 57일차에 24시간 요 옥살산 배설(24-h UOx)이 평균 최대 55% 감소하였으며, 전체 환자의 67%가 정상 또는 정상에 근접한 24시간 요 옥살산 배설치를 달성하였다.
LDH-A가 간과 근육에서 모두 발현되기 때문에, 이러한 접근이 근육에서 간외적 부작용(extrahepatic side effects)을 유발할 가능성에 대한 우려가 있었다. 그러나 생쥐 및 영장류를 대상으로 한 전임상 자료에서는 RNAi에 의한 LDH-A 억제가 UOx 배설을 감소시키는 효과를 보였고, GalNAc 태그를 활용함으로써 효과가 간 특이적으로 나타났으며 근육을 포함한 다른 조직에서는 표적 외 효과(off-target effect)가 관찰되지 않았다.
또한 보고된 인간 LDH-A 결핍 사례들은 유의한 근육 관련 표현형을 보이지 않았으며, PHYOX-1 1상 연구에 참여한 건강한 지원자들에서도 약물 관련 근골격계 이상반응은 보고되지 않았다. 더 나아가, 네도시란 투여군에서는 위약군과 비교했을 때 혈장 젖산, 피루브산, 크레아틴 키나아제 농도의 유의한 변화가 관찰되지 않았다.
따라서 현재까지의 근거는 간의 LDH-A를 표적으로 하는 네도시란의 사용이 모든 유형의 PH 환자에서 안전하고 유망한 접근법임을 시사한다. 다만, PH1 및 PH2 환자를 대상으로 한 위약 대조 이중맹검 제3상 임상시험이 진행 중이며, 그 결과는 아직 발표되지 않았다.
네도시란과 루마시란과의 차이점은 무엇인가?
최근 RNA 간섭(RNAi) 기술을 이용하여 간세포의 특정 효소를 선택적으로 억제하는 새로운 치료 전략이 등장하였다. 그 중 루마시란(Lumasiran)은 glycolate oxidase(HAO1)를 표적으로 하여 글리콜산이 글리옥실산으로 전환되는 상류 단계에서 대사 흐름을 차단함으로써 옥살산 생성을 억제한다.
루마시란은 임상시험에서 PH1 환자에서 유의미한 옥살산 감소 효과를 입증하여, 최초로 승인된 RNAi 기반 PH 치료제로 자리매김하였다. 그러나 이 약제는 PH1 아형에 국한된다는 한계가 존재한다.
이와 달리 네도시란(Nedosiran)은 lactate dehydrogenase A(LDHA)를 억제하여 글리옥실산이 옥살산으로 전환되는 최종 단계를 직접 차단하는 기전을 가진다.
이러한 작용 기전은 PH1뿐 아니라 PH2, PH3 등 모든 PH 아형에서 공통적으로 적용 가능하다는 점에서 임상적 의미가 크다. 실제 임상 연구에서 네도시란은 다양한 PH 아형 환자에서 요중 옥살산 수치를 유의하게 감소시켜, “pan-PH” 치료제로서의 가능성을 입증하였다.
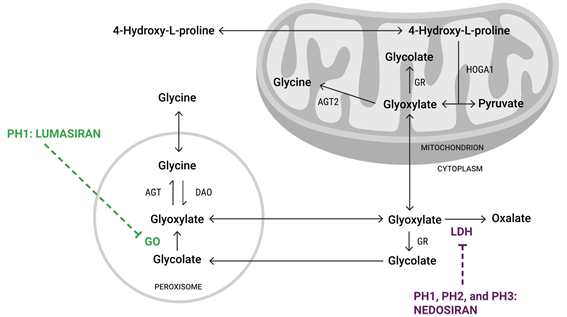
따라서 루마시란과 네도시란은 모두 PH 치료의 RNAi 치료제이지만, 적응증 범위와 대사 경로 내 표적 단계의 차이로 인해 임상적 적용 범위가 구분된다.
네도시란의 약리 기전은 무엇인가?
네도시란은 이중가닥 siRNA로, GalNAc 아미노당 잔기에 결합되어 있다. 피하 주사 후 GalNAc-결합 당은 아실로당단백 수용체(ASGPR)에 결합하여 네도시란을 간세포(hepatocyte)로 전달한다. GalNAc-siRNA-ASGPR 복합체는 세포 내로 유입되어 엔도솜(endosome) 내에서 분리된다. 이후 siRNA는 엔도솜으로부터 방출되고, GalNAc은 분해되어 제거된다. ASGPR을 포함한 소포는 다시 세포막과 융합되어 간세포 표면으로 되돌아가 수용체 순환(recycling)을 마친다.
엔도솜에서 방출된 siRNA는 헬리케이스(helicase)에 의해 이중가닥 구조가 풀리고, 안티센스 가닥(antisense strand)은 Ago2 단백질을 포함한 다양한 효소들과 함께 RISC를 형성한다. RISC는 표적 mRNA와 상보적인 염기서열에 결합하며, Ago2는 안티센스 가닥의 5′ 말단에서 10번째와 11번째 염기 사이의 인산다이에스터 결합(phosphodiester bond)을 절단하여 mRNA를 분해하고 유전자 발현을 억제한다.
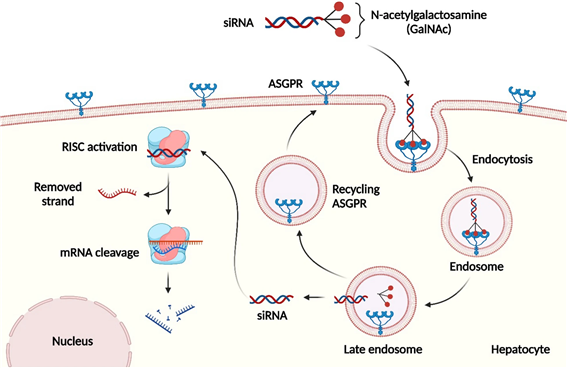
따라서 네도시란은 RNA 간섭(RNAi)을 통해 간세포 내 LDHA 메신저 리보핵산(mRNA)을 분해함으로써 간성 젖산 탈수소효소(LDH)의 발현 수준을 억제시킨다. LDH-A 억제는 글리옥실레이트(glyoxylate)가 옥살산(oxalate)으로 전환되는 과정을 차단함으로써, 옥살산 대사 경로에서 LDH가 매우 하위 단계에 위치한다는 점 때문에 모든 유형의 PH에서 잠재적 치료 옵션이 된다.
네도시란(RIVFLOZA)의 허가임상은 어떠한가?
PHYOX2는 RIVFLOZA와 위약을 비교한 무작위, 이중눈가림 임상시험으로, 6세 이상이면서 eGFR ≥30mL/min/1.73m²를 가진 PH1 또는 PH2 환자를 대상으로 진행되었다. PH2 환자는 등록 수가 너무 적어 PH2 집단에서의 유효성을 평가할 수 없었다. 따라서 RIVFLOZA는 PH1 환자에서만 적응증이 승인되었다.
환자들은 매월 RIVFLOZA(N=23) 또는 위약(N=12)을 투여받았다. 만 12세 이상, 체중 ≥ 50kg 환자의 용량은 160mg, 만 12세 이상 체중 <50kg 환자는 128mg, 6세~11세 환자는 체중당 3.3mg/kg(최대 128mg)으로 투여되었다.
기저 시점에서 83%는 PH1, 17%는 PH2였다. 기저선에서 18세 미만 환자의 평균 24시간 요 옥살산 배설량(BSA 1.73m²로 보정)은 1547& 181;mol/24시간이었다. 평균 혈장 옥살산 수치는 8.2& 181;mol/L였고, 환자의 43%는 eGFR ≥90mL/min/1.73m², 34%는 eGFR 60~<90 mL/min/1.73m², 23%는 eGFR 30~<60mL/min/1.73m²였으며, 60%는 피리독신을 복용 중이었다.
주요 유효성 평가변수는 24시간 요 옥살산 배설량(AUC24-hour Uox)의 기저선 대비 변화율(18세 미만은 BSA 보정)의 면적(AUC, Days 90~180)이었다. RIVFLOZA군의 LS 평균 AUC24-hour Uox는 -3486(95% CI: -5025, -1947)이었고, 위약군은 1490(95% CI: 781, 3761)이었다. 두 군 간 차이는 4976(95% CI: 2803, 7149; p<0.0001)이었다.
또한, Day 90, 120, 150, 180의 평균값으로 본 24시간 요 옥살산 배설량의 기저선 대비 LS 평균 변화율(18세 미만 BSA 보정)은 RIVFLOZA군 -37%(95% CI: -53%, -21%), 위약군 12%(95% CI: -12%, 36%)로, 두 군 간 차이는 49%(95% CI: 26%, 72%)였다 [그림 1]. PH1 환자만 대상으로 했을 때 두 군 간 차이는 56%(95% CI: 33%, 80%)였다.
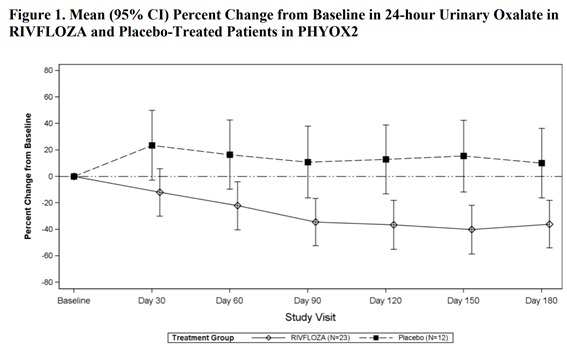
PHYOX2에서 6개월간 치료를 마친 환자들은 진행 중인 단일군 확장 연구인 PHYOX3(NCT04042402)에 등록할 수 있었으며, 모든 환자에게 RIVFLOZA가 투여되었다. PHYOX3에서 추가로 6개월간 치료를 받은 PH1 환자 13명에서는 요 옥살산 감소 효과가 유지되었다.
PHYOX8은 PH1을 가진 2세 이상 12세 미만 환자 중 eGFR >30mL/min/1.73m²인 환자를 대상으로 한 다기관 단일군 공개 임상시험이었다.
첫 투여 시 환자의 중앙 연령은 5세(범위 2~10세)였으며, 여성은 33%, 백인은 80%였다. 총 15명의 PH1 환자가 치료를 완료했으며, 이 중 2~6세 미만 환자는 8명, 6~9세 미만 환자는 5명, 9~11세 환자는 2명이었다. 기저선에서 평균 요 옥살산:크레아티닌 비율은 0.36 mmol/mmol이었다.
주요 평가변수는 6개월 시점에서 기저선 대비 요 옥살산:크레아티닌 비율의 변화율이었다.
RIVFLOZA로 치료받은 환자들은 6개월 시점에서 요 옥살산:크레아티닌 비율이 기저선 대비 64%(95% CI: 44, 84) 감소하였다(Figure 2). 이에 해당하는 절대 감소치는 0.25 mmol/mmol(95% CI: 0.21, 0.29)이었다.
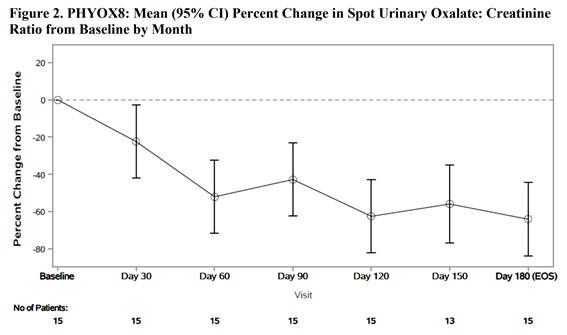
PHYOX8에서 6개월 치료를 마친 환자들은 진행 중인 단일군 확장 연구인 PHYOX3에 등록할 수 있었으며, 추가로 6개월간 치료받은 8명의 환자에서 요 옥살산:크레아티닌 비율 감소 효과가 유지되었다.
네도시란(Nedosiran)의 앞으로의 쟁점은 무엇인가?
네도시란은 GalNAc 접합 siRNA 플랫폼을 기반으로 간세포에 특이적으로 전달되어 LDHA 발현을 억제한다. 초기 임상 연구에서 네도시란은 PH1 환자뿐 아니라 PH2 및 PH3 환자에서도 요중 옥살산 수치를 유의미하게 감소시켜, 특정 아형에 국한되지 않는 광범위한 치료 가능성을 보여주었다.
그러나 임상적 적용에는 여전히 한계가 존재한다.
첫째, PH2와 PH3 환자군의 임상 데이터는 제한적이며, 소수 환자를 대상으로 한 초기 연구 결과만으로는 충분한 유효성을 입증하기 어렵다.
둘째, 네도시란은 잔여 신기능(eGFR ≥30mL/min/1.73m²)이 있는 환자에서만 효과가 기대되며, 이미 말기 신부전에 도달한 환자에서는 치료 효과가 제한적이다.
셋째, LDH-A는 간뿐 아니라 근육을 포함한 다양한 조직에 발현되므로, 장기적 억제에 따른 대사적 안전성은 아직 확립되지 않았다.
넷째, siRNA 치료제의 특성상 주사 부위 반응이나 면역 활성화와 같은 잠재적 안전성 이슈가 보고되고 있으며, 장기간 사용에 대한 경험도 부족하다.
따라서 네도시란은 원발성 고옥살산뇨증의 새로운 치료 전략으로서 높은 잠재력을 지니지만, PH2·PH3에서의 임상적 근거 확립, 장기 안전성 검증, 기존 치료제(Lumasiran 등) 대비 차별성 확보가 향후 해결해야 할 과제이다. 특히 장기적 안전성, 간 외 조직에서의 LDHA 억제 효과, 신부전 환자에서의 적용 가능성은 추가적인 연구가 필요하다.
그럼에도 불구하고 네도시란은 LDHA 억제를 통한 RNAi 치료제 개발이 PH1을 넘어 원발성 고옥살산뇨증 전반에 걸쳐 first-in-class에서 best-in-class로 확장될 수 있는 잠재력을 보여준다.
참고문헌 1. Justine Bacchetta et al. “Primary hyperoxaluria type 1: novel therapies at a glance” Clinical Kidney Journal, 2022, vol. 15, Suppl 1, i17& 8211;i22). 2. Linh Nguyen et al. “Advanced siRNA delivery in combating hepatitis B virus: mechanistic insights and recent updates” Journal of Nanobiotechnology (2024) 22:745). 3. Sonia Fargue et al. “Primary hyperoxaluria type 1: pathophysiology and genetics” Clinical Kidney Journal, 2022, vol. 15, Suppl 1, i4& 8211;i8. 4. Glyoxylate Metabolism in Primary Hyperoxaluria(출처: Kidney International Reports, 03 Feb 2021, 6(4):1088-1098). 5. Nguyen et al. “Advanced siRNA delivery in combating hepatitis B virus: mechanistic insights and recent updates” Journal of Nanobiotechnology (2024) 22:745. 6. 기타 인터넷 자료(보도 자료, 제품 설명서 등).
관련기사
-
⑫ 첫 RNA 기반 ATTR-CM 치료제 '암부트라'
2025-09-19 06:01
-
⑪ 소간섭 RNA 기반 LDL 콜레스테롤 저하제 '렉비오'
2025-09-05 12:00
-
⑩세 번째 RNAi 치료제...원발성옥살산뇨증 치료 '옥슬루모'
2025-08-22 06:02
-
⑨ 최초의 RNAi 치료제 '기블라리'...국내 희귀약 지정
2025-08-08 06:10
-
⑧ 차세대 유전자 침묵 치료, 'RNAi' 치료제 플랫폼에 대해
2025-07-25 06:33
-
⑦ 화이자 비강분무제 급성 편두통 치료제 '자브즈프렛'
2025-07-11 06:47
-
⑥ PDE3/4 저해제 '오투베어', 치료 옵션 다양성 확대
2025-06-27 06:00
-
⑤ 세계 첫 텔로머레이스 억제제 '라이텔로'...국내 도입 예상
2025-06-13 06:24
-
④ 원형탈모 치료제 '렉셀비', 세 번째 경구 JAK 억제제
2025-05-30 06:40
-
③ PNH 치료제 '피아스키', 최초의 월 1회 피하주사제
2025-05-13 18:10
- 익명 댓글
- 실명 댓글
- 댓글 0
- 최신순
- 찬성순
- 반대순
오늘의 TOP 10
- 1"AI가 신약개발 엔진"…제약 R&D, 팀 넘어 센터급 격상
- 2현대약품, 임상 중단·과제 폐기 속출…수출 0% 한계
- 3내년부터 '의료쇼핑' 실시간 차단…기준 초과 청구 즉시 삭감
- 4급여 확대와 제한의 역설…처방시장 순항에도 성장세 둔화
- 5약사 몰리는 개업 핫플…서울 중구·송파, 경기 수원·용인
- 6HER2 이중항체 '지헤라', 담도암 넘어 위암서도 가능성
- 7'바이오벤처 성공신화' 식약처가 직접 지원…규제 상담 전문화
- 8한독, 디지털헬스 사업실 ETC 편입…처방 중심 전략 가속
- 9경기도약, 통합돌봄 교육 마무리…한의-약료 협업방향 모색
- 10[기자의 눈] 바이오기업 자금조달 훈풍과 유상증자 순기능












 종료
종료 
































![[신신] 새사래 상처연고 습윤밴드](https://cdn.platpharm.co.kr/2025/10/2510210339570001784.webp)
![[신신] 아렉스 두번효과로 강력한](https://cdn.platpharm.co.kr/2025/10/2510230254510000664.webp)
![[리쥬올]레티노 멜라세럼 저자극 레티놀](https://cdn.platpharm.co.kr/2025/09/2509260219360000145.webp)
![[리쥬올]리쥬올 PDRN 약국 1위 PDRN](https://cdn.platpharm.co.kr/2025/09/2509260220180000170.webp)
![[유한양행] 콘택콜드 걸렸구나 생각되면](https://cdn.platpharm.co.kr/2025/10/2510282252420008436.webp)
![[셀로맥스] 베베락스 온가족 안심 관장약](https://cdn.platpharm.co.kr/2025/09/2509171131320018843.webp)
![[유한양행] 미녹펜겔 탈모스팟 집중케어](https://cdn.platpharm.co.kr/2025/09/2509220824180004563.webp)
![[SK케미칼] 속편한정 복합소화제](https://cdn.platpharm.co.kr/2025/12/2512040916400005920.webp)
![[SK케미칼] 트라스트패취 피록시캄 성분](https://cdn.platpharm.co.kr/2025/10/2510020656150002375.webp)
![[종근당] 벤포벨에스 어른들의 피로회복제](https://cdn.platpharm.co.kr/2025/07/2507290841210004645.webp)
![[더본메디칼] ATC인쇄리본 특가](https://cdn.platpharm.co.kr/2025/04/2504100527360001454.jpg)

![[오펠라] 부드럽고 편안한, 둘코락스에스장용정 20정](https://i.baropharm.com/products/202511/1762260404625.png)
![[아워팜] 우리아이 맞춤설계, 바로타민 kids 엘더베리맛](https://i.baropharm.com/partner/products/3f39593e-6318-4dd9-a778-c008c868b5c8.png)
![[레킷코리아] 목 아플 때, 스트렙실 허니&레몬 트로키 12정](https://i.baropharm.com/products/202502/1739520767049.png?label=PLAN_01)
![[휴온스 ] 비듬을 한번에, 니조랄 2%액](https://i.baropharm.com/products/478a284d-4361-4b4a-8a00-8bab80f34319.png?label=PLAN_01)
![[한독] 붙이는 통증 전문가, 케토톱 액티브 플라스타(쿨) 40매](https://i.baropharm.com/products/202503/1741829602305.png)
![[아워팜] CJ웰케어, 바이오코어 1000억 유산균](https://i.baropharm.com/products/202512/1765955416559.png)
![[켄뷰] 오리지널 폼타입, 로게인5%폼에어로졸60g](https://i.baropharm.com/products/dc84d96e-d0b4-46bc-bcc8-d62016406fe4.png)
![[아워팜] 에너지 바로 충전, 바로콤](https://i.baropharm.com/products/202512/1764922282624.png)
![[켄뷰] 다양한 통증에, 타이레놀정 500mg 10정](https://i.baropharm.com/products/6c6ea4f4-7ab2-44f2-a165-f062d80f525b.png)
![[알엑스미] 알엑스미 리쥬영 울트라 PDRN 10000 딥리페어 크림](https://i.baropharm.com/partner/products/70c72dd0-cfd3-4d80-87e4-dc4f8de6658b.png?label=바뷰페로고)
![[리쥬올] 닥터 리쥬올 어드밴스드 PDRN 리쥬비네이팅 크림 30ml](https://i.baropharm.com/partner/products/a201d2b4-f21e-4b13-957c-846d286b3d21.jpg?label=바뷰페로고)
![[레비온] PDRN+EGF, 레비온RX PDRN EGF 크림](https://i.baropharm.com/products/202512/1765949426601.png)



