총 159건
-
 전남도약, 도에 겨울내의 600벌 기탁…올해로 17년째[데일리팜=강혜경 기자]전라남도약사회(회장 김성진)가 전라남도(도지사 김영록)에 겨울내의 600벌을 전달했다. 2009년부터 진행, 올해로 17년을 맞는 행사로 누적 전달 내의만 1만1000여벌에 달한다.도약사회는 23일 전남도청에서 '2025 함께 사랑 나누기' 행사를 개최하고 2200만원 상당의 겨울내의 600벌을 기탁했다. 내의는 노인맞춤돌봄서비스 시군 30여개소 노인복지시설을 통해 전달될 예정이다.김성진 회장은 "홀로 생활하는 어르신들께 조금이나마 온기를 전달할 수 있기를 바란다"며 "지역사회를 위한 나눔에 동참할 수 있어 기쁘고, 앞으로도 도민 건강 증진과 어려운 이웃을 돕는 데 약사회가 진력하겠다"고 말했다.정광선 보건복지국장은 "2009년부터 한 해도 잊지 않고 내의를 기탁해 준 약사회에 감사하다. 특히 의약품 안전사용 교육, 명절 연휴 휴일지킴이 약국, 공공심야약국, 무안참사 자원봉사약국 운영 등 지역사회를 위한 약사회의 노고를 잘 알고 있다"고 전했다.이날 전달식에는 김성진 회장, 임종훈 부회장, 최경배 정책이사, 윤정혜 전 여약사회장 등이 참석했으며 도에서는 정광선 보건복지국장, 최소영 식품의약과장, 이부심 의료관리팀장, 전남사회복지공동모금회 김동극 사무처장 등이 참석했다.도약사회는 2004년부터 함께 사랑 나누기, 약손사랑 착한약국 캠페인, 찾아가는 사랑의 약손사업, 마약퇴치사업, 장학사업 등을 실현하고 있다.2025-12-24 10:43:19강혜경 기자
전남도약, 도에 겨울내의 600벌 기탁…올해로 17년째[데일리팜=강혜경 기자]전라남도약사회(회장 김성진)가 전라남도(도지사 김영록)에 겨울내의 600벌을 전달했다. 2009년부터 진행, 올해로 17년을 맞는 행사로 누적 전달 내의만 1만1000여벌에 달한다.도약사회는 23일 전남도청에서 '2025 함께 사랑 나누기' 행사를 개최하고 2200만원 상당의 겨울내의 600벌을 기탁했다. 내의는 노인맞춤돌봄서비스 시군 30여개소 노인복지시설을 통해 전달될 예정이다.김성진 회장은 "홀로 생활하는 어르신들께 조금이나마 온기를 전달할 수 있기를 바란다"며 "지역사회를 위한 나눔에 동참할 수 있어 기쁘고, 앞으로도 도민 건강 증진과 어려운 이웃을 돕는 데 약사회가 진력하겠다"고 말했다.정광선 보건복지국장은 "2009년부터 한 해도 잊지 않고 내의를 기탁해 준 약사회에 감사하다. 특히 의약품 안전사용 교육, 명절 연휴 휴일지킴이 약국, 공공심야약국, 무안참사 자원봉사약국 운영 등 지역사회를 위한 약사회의 노고를 잘 알고 있다"고 전했다.이날 전달식에는 김성진 회장, 임종훈 부회장, 최경배 정책이사, 윤정혜 전 여약사회장 등이 참석했으며 도에서는 정광선 보건복지국장, 최소영 식품의약과장, 이부심 의료관리팀장, 전남사회복지공동모금회 김동극 사무처장 등이 참석했다.도약사회는 2004년부터 함께 사랑 나누기, 약손사랑 착한약국 캠페인, 찾아가는 사랑의 약손사업, 마약퇴치사업, 장학사업 등을 실현하고 있다.2025-12-24 10:43:19강혜경 기자 -
 유일한 부갑상선기능저하증 호르몬 대체요법 '요비패스'요비패스(YorvipathⓇ, 성분명: 팔로페그테리파라타이드, palopegteriparatide, Ascendis Pharma)는 TransCon PTH(long-acting PTH 1-34 analogue) 제제로, 2023년 유럽 EMA, 2024년 미국 FDA, 2025년 호주에서 성인 만성 부갑상선기능저하증(adult chronic hypoparathyroidism) 치료제로 승인되었다.만성 부갑상선기능저하증은 부갑상선호르몬(parathyroid hormone, PTH)의 지속적 결핍으로 인해 칼슘, 인 대사가 6개월 이상 정상적으로 유지되지 못하는 상태를 의미한다.가장 흔한 원인은 갑상선 수술 후 발생하는 영구적 PTH 결핍이며, 이로 인해 저칼슘혈증과 고인산혈증이 지속되고 신장과 골대사 이상이 동반된다. 임상적으로는 근경련, 감각 이상, 테타니 등의 급성 신경근육 증상이 나타날 수 있으며, 장기적으로는 신장결석, 신장 기능 저하 등 다양한 합병증을 일으켜 환자의 삶의 질을 크게 저하시킨다.현재의 일반적 치료는 활성 비타민 D와 경구 칼슘 보충을 통해 혈중 칼슘 수치를 정상 하한 또는 정상 범위 내에서 유지하는 방식이다. 많은 환자가 하루 여러 차례 고용량 칼슘을 복용해야 하며, 그럼에도 손가락, 발가락, 입술의 감각 이상, 근육 경련, 발작 등 저칼슘혈증 증상이 반복될 수 있다.요비패스는 제어 방출형 전구약물(prodrug) 설계를 통해 지속적이고 생리적인 PTH 신호 전달을 가능하게 함으로써 칼슘, 인 대사를 정상화하는 최초의 근본적 PTH 대체요법이다. 이는 기존의 칼슘, 비타민 D 중심 치료가 지닌 한계를 보완하는 만성 부갑상선기능저하증의 혁신적 치료제로 평가된다.요비패스의 효과는 82명의 성인 부갑상선기능저하증 환자를 대상으로 26주간 시행된 무작위, 이중맹검, 위약대조 임상시험(PaTHway)에서 평가되었다.모든 대상자는 무작위 배정 전 약 4주간의 선별 기간 동안 칼슘과 활성 비타민 D 보충을 조절하여 알부민 보정 혈청 칼슘 7.8~10.6mg/dL, 마그네슘 ≥1.3mg/dL, 25(OH) 비타민 D 20~80ng/mL를 기준 범위 내에서 유지하였다.시험 기간 동안 대상자는 요비패스 투여군(N=61) 또는 위약군(N=21)으로 무작위 배정되었고, 시작 용량은 18mcg/일이었다. 기존 보충 요법(경구 칼슘 및 활성 비타민 D)은 혈중 칼슘 농도에 따라 점진적으로 감량되었다.26주 종료 시점에서 요비패스 투여군의 69%는 활성 비타민 D를 중단하고 칼슘 보충량을 600mg/일 이하로 줄인 상태에서도 정상 범위의 혈청 칼슘을 유지하였으며, 위약군에서는 5%만이 이를 달성하였다. 이는 요비패스 투여가 보충요법 의존도를 현저히 감소시키면서도 안정적인 혈중 칼슘 조절을 가능하게 함을 입증한 결과이다.부갑상선 호르몬(Parathyroid hormone, PTH)은 어떤 호르몬인가?부갑상선호르몬(parathyroid hormone, PTH)은 갑상선 상엽과 하엽의 후면에 위치한 네 개의 부갑상선에서 분비되는 내분비 호르몬이다. PTH는 부갑상선의 주세포에서 프로호르몬 형태로 합성되며, 초기에는 115개의 아미노산으로 구성된 전구체로 생성된다.이후 단계적인 절단 과정을 거쳐 84개 아미노산 길이의 생물학적으로 활성인 형태인 PTH(1–84)로 분비된다. 이 중 N-말단 영역(주로 1–31 또는 1–34)이 수용체 활성화와 생물학적 작용 매개에 핵심적인 역할을 한다.저칼슘혈증과 고인산혈증은 칼슘–인 항상성의 중대한 장애를 반영하며, 신경근육계, 심혈관계 및 골대사 전반에 광범위한 병리적 영향을 미친다. 저칼슘혈증은 세포막 안정성을 저하시켜 신경 및 근육의 과흥분성을 유발하며, 그 결과 감각 이상, 근육 경련, 테타니 및 경련과 같은 급성 임상 증상이 나타날 수 있다. 이러한 변화는 급성기에는 생명을 위협하는 합병증으로 이어질 수 있다.고인산혈증은 혈중 칼슘과 결합하여 칼슘–인 복합체를 형성함으로써 유리 칼슘 농도를 감소시키고, 결과적으로 저칼슘혈증을 악화시킨다. 또한 칼슘과 인의 곱(Ca×P product)을 증가시켜 혈관, 심장 판막 및 연부조직에 이소성 석회화를 유발하며, 이는 혈관 경직, 심혈관 질환 및 장기 기능 저하의 주요 병태생리적 기전으로 작용한다.장기적으로는 칼슘과 인 대사의 불균형이 부갑상선호르몬 및 비타민 D 신호 전달 이상과 연계되어 골흡수 증가와 골형성 저하를 초래하며, 골연화증 및 골절 위험을 증가시킨다. 따라서 저칼슘혈증과 고인산혈증의 동반은 단순한 전해질 이상을 넘어, 만성 신부전이나 부갑상선 기능 이상과 같은 기저 질환의 존재를 시사하는 중요한 임상적 지표로 간주된다.이러한 맥락에서 PTH는 체내 칼슘 및 인산염 항상성 유지에 핵심적인 역할을 하며, 혈중 칼슘 농도의 미세한 변화에도 민감하게 반응하여 분비가 조절된다. 혈청 칼슘 농도가 감소하면 부갑상선의 칼슘감지수용체(calcium-sensing receptor, CaSR)가 이를 인지하여 PTH 분비를 증가시킨다.분비된 PTH는 뼈, 신장 및 장에 작용하여 혈중 칼슘 농도를 정상 범위로 회복시킨다. 뼈에서는 파골세포 활성을 증가시켜 칼슘을 혈중으로 동원하며, 신장에서는 원위세뇨관에서 칼슘 재흡수를 촉진하여 소변을 통한 칼슘 배설을 감소시킨다. 동시에 근위세뇨관에서는 인산염 재흡수를 억제하여 혈중 인산염 농도를 감소시킨다. 또한 신장에서 비타민 D를 활성형인 1,25-dihydroxyvitamin D[1,25(OH)₂D]로 전환시켜 장내 칼슘 흡수를 촉진한다(Figure 1).이러한 복합적인 조절 기전을 통해 PTH는 혈중 칼슘 농도를 신속히 정상화하고, 혈중 인산염 및 Ca×P 생성물을 조절함으로써 연부조직과 신장 내 석회화를 예방한다. 따라서 PTH는 뼈, 신장, 장을 통합적으로 조절하는 칼슘·인 대사의 중심 조절자로서, 그 결핍 또는 과잉은 전신 대사와 장기 기능에 즉각적이고 중대한 영향을 미친다.Figure 1. Hypoparathyroidism(츨처: N Engl J Med 2008 ; 359 : 391 - 403).부갑상선기능저하증(Hypoparathyroidism, HypoPT)는 어떤 질환인가?부갑상선기능저하증(HypoPT)은 저칼슘혈증과 함께 순환 부갑상선호르몬(PTH) 수치가 검출되지 않거나 부적절하게 낮게 유지되는 내분비 질환으로, 2014년 1월 유럽연합 집행위원회에서 희귀질환으로 지정되었다.HypoPT는 부족한 PTH를 정상적으로 보충할 수 없는 유일한 주요 내분비 질환이며, PTH가 신장의 1α-수산화효소를 충분히 자극하지 못해 활성형 비타민 D[칼시트리올, 1,25(OH)₂D] 생성이 감소하기 때문에 기능적으로 이중 호르몬 결핍 상태가 된다.HypoPT의 유병률은 인구 10만 명당 약 6.4~38명으로 보고되며, 75% 이상이 갑상선 또는 부갑상선 수술 후 발생하는 수술 후 HypoPT이다. 발생률은 지역과 등록체계에 따라 10만 명당 약 0.8~7명까지 다양하다.HypoPT는 자가면역 기전에 의해 발생할 수 있으며, 특히 AIRE 유전자의 이중 대립유전자 돌연변이가 관여하는 경우가 많다. 이때 주요 자가항원은 칼슘감지수용체(CaSR)와 NACHT 류신 풍부 단백질 5(NALP5)이다. 이러한 자가면역성 HypoPT는 자가면역 다내분비 증후군의 일부로 나타나는 경우가 흔하지만, CaSR 활성화 항체에 의해 고립된 형태로도 발생할 수 있다.또한 DiGeorge 증후군과 같은 선천성 질환의 일부로 나타나거나, CASR 유전자의 병원성 기능 획득 변이로 인해 상염색체 우성 저칼슘혈증 1형(ADH1)이라는 고립된 내분비질환 형태로도 발현될 수 있다.최근에는 악성 종양 치료에 사용되는 면역관문억제제를 포함한 면역요법의 증가로 비수술적 HypoPT의 발생도 늘고 있다. 이외에 방사선 손상, 혈색소침착증, 육아종성 질환, 전이성 암 등도 원인이 될 수 있다.성인에서 6~12개월 이상 지속되는 수술 후 HypoPT 대부분은 갑상선 수술 후 발생하며, 갑상선 전절제술 환자의 약 2~10%에서 영구적 HypoPT가 생긴다. 특히 갑상선암 수술에서 림프절 절제술이 병행된 경우 위험이 증가한다.위험 요인으로는 젊은 연령, 여성, 그레이브스병, 중앙 또는 측경부 림프절 절제술, 갑상선 외 침윤을 보이는 갑상선암, 수술 직후 24시간 이내 저칼슘혈증, 우발적 부갑상선 절제, 수술 중 부갑상선 생검 또는 자가이식, 비만, 심한 비타민 D 결핍 등이 알려져 있다.수술 후 남아 있는 기능 부갑상선의 수는 예후에 가장 중요한 요소로, 1~2개가 보존된 경우 저칼슘혈증 위험은 약 16%, 3개 보존 시 6%, 4개 보존 시 2.5%로 감소한다.수술 후 12~24시간 내 PTH 농도가 10 pg/mL(1.05 pmol/L) 이상이면 영구적 HypoPT로 진행할 가능성은 매우 낮다. 다만 초기에 PTH가 낮더라도 시간이 지나면서 회복되는 환자가 많다. 특히 수술 전 고칼슘혈증이 있었던 환자는 칼슘이 정상 범위에 도달하기까지 며칠이 필요하며, 그 기간 동안 PTH가 매우 낮게 측정될 수 있다.수술 후 저칼슘혈증의 약 60~70%는 4~6주 내 회복되는 일시적 저칼슘혈증이며, 나머지는 일정 기간 치료가 필요하지만 회복 가능성이 남아 있는 상태로 분류된다. 이 시기에는 다른 임상 변수들이 예후 예측에 큰 영향을 주지 않는다.수술 후 HypoPT를 보이는 환자의 상당수가 6~12개월 내 회복되므로, 성인의 수술 후 만성 HypoPT는 경부 수술 후 12개월 이상 지속되는 경우로 정의한다. 그러나 일부 환자는 수술 수년 뒤에도 늦게 부갑상선 기능을 회복할 수 있다는 점이 중요하다.만성 부갑상선기능저하증(HypoPT)의 임상적 부담과 장기 합병증은 무엇인가?만성 부갑상선기능저하증(HypoPT)은 단순한 저칼슘혈증을 넘어 전신에 영향을 미치는 다양한 임상적 합병증을 동반하는 질환이다.일반 인구와 비교할 때 HypoPT 환자에서는 근골격계 통증, 신경병증성 통증, 피로 및 쇠약감이 더 흔하게 보고되며, 불안과 우울증의 발생률 또한 유의하게 높아 삶의 질이 전반적으로 저하되는 양상을 보인다. 이러한 임상적 부담은 여러 관찰 연구에서 일관되게 확인되었으며, HypoPT 환자에서는 정신건강 질환뿐 아니라 신장 기능 장애와 감염으로 인한 입원 위험이 증가하는 것으로 나타났다.HypoPT의 병인에 따라 임상 양상에 차이가 존재한다. 비수술성 HypoPT에서는 허혈성 심장질환과 백내장 발생 위험이 증가하는 반면, 수술 후 HypoPT에서는 이러한 결과가 일관되게 나타나지 않았다. 이는 질병 진단 시점 및 대사 이상 노출 기간의 차이에 기인할 가능성이 제기되고 있다.HypoPT는 칼슘 및 인산 대사 이상을 특징으로 하며, 특히 칼슘x인산 생성물 상승은 신장 손상과 밀접하게 연관된다. 신장에서 PTH 작용이 결핍되면 세뇨관 칼슘 재흡수가 감소하여 고칼슘뇨가 발생하고, 동시에 인 배설이 저하되어 고인산혈증이 유발된다.결과적으로 신결석, 신장 석회화 및 만성 신부전 위험이 증가하며, 일부 환자에서는 신대체요법(투석·이식)이 필요할 수 있다. 나아가 신장 손상 위험은 질병 지속 기간이 길고 요중 칼슘 배설이 높을수록 누적적으로 증가하는 경향이 보고되고 있다.그럼에도 불구하고 HypoPT 환자의 표준 치료 전략, 목표 실험실 지표, 장기 합병증 발생률 등을 규명한 대규모 코호트 연구는 상대적으로 부족한 실정이다. 이는 근거 기반의 질환 관리 전략 확립을 위한 추가 연구가 필요함을 시사한다.사망률에 대한 기존 연구는 일관되지 않으나, 일부 연구에서는 비수술성 HypoPT에서 사망 위험이 증가한 것으로 나타났다. 최근 여러 연구 데이터를 종합한 분석에서는 HypoPT 환자의 전체 사망률이 일반 인구 대비 약 80% 상승(HR 1.8, 95% CI 1.49–2.17)한 것으로 보고되어, HypoPT의 장기적 관리가 환자의 생존에까지 영향을 미칠 수 있음을 강조한다.2025년 유럽내분비학회(European Society of Endocrinology, ESE)에서 발표된 만성 부갑상선기능저하증(HypoPT) 치료약제와 관련 내용을 종합하면 어떠한가?1. 기존 치료 약제에 대하여 만성 HypoPT 환자에서 기존 치료를 받는 경우의 다양한 임상 결과에 대한 유병률 자료를 보고한 연구들은 다수 존재한다. 그러나 이들 연구의 대부분은 서로 다른 기존 치료 전략(예: 보충제 용량 차이, 목표 혈중 칼슘 수치 차이)을 직접 비교하지 않아, 최적의 기존 치료 요법을 도출하는 데에는 한계가 있다.또한 만성 신질환(CKD), 삶의 질(QoL), 골절과 같은 주요 임상 결과는 질환의 지속 기간(노출 시간)과 노화 자체의 영향을 받는 특성이 있어, 만성 HypoPT에 대한 영향과 치료 효과를 명확히 구분하기 위해서는 장기간의 관찰 연구가 필요하다.해당 체계적 고찰에서는 활성 비타민 D 제제 및/또는 칼슘 보충제를 기반으로 한 치료 요법을 기존 치료로 정의하였다. 기존 치료의 최적 요법을 평가한 연구로는 관찰 연구 2편과 무작위 대조시험(RCT) 2편만이 포함 가능하였으며, 총 170명의 만성 HypoPT 환자(약 75%가 여성)가 분석에 포함되었다. 그러나 환자 선택의 제한, 교란 요인의 존재, 소규모 연구 규모 등의 이유로, 전반적인 근거의 질은 매우 낮은 수준으로 평가되었다.소규모 이중맹검 교차 연구(n=24)에서는 탄산칼슘과 구연산칼슘 간에 혈청 칼슘 및 인 수치, 요중 칼슘 배설량에서 유의한 차이는 관찰되지 않았으나, 구연산칼슘의 위장관 내약성은 더 우수한 것으로 보고되었다. 또한 총 79명의 환자를 포함한 두 개의 연구에서는 서로 다른 활성 비타민 D 유사체 제제 간에 생화학적 조절 효과의 유의한 차이는 확인되지 않았다.한편, 활성 비타민 D 및 칼슘 보충제의 기존 용량을 유지하면서, 식이를 통한 칼슘 섭취를 원소 칼슘 기준 하루 1,000–1,200mg 수준으로 충분히 증가시킨 환자군에서는 생화학적 조절이 개선되는 경향이 관찰되었다. 그러나 이들 네 연구 모두 중재 기간이 짧고 표본 수가 적어, 명확한 결론을 도출하기에는 방법론적 한계가 있다.2. PTH 대체요법에 대하여만성 HypoPT 환자를 대상으로 한 PTH 대체요법의 유효성을 평가한 체계적 고찰에서는 총 2,069명(여성 79%)의 환자를 포함한 19편의 연구가 분석되었다. 이 중 11편은 PTH(1-84) 치료를, 7편은 PTH(1-34) 치료를 평가하였으며, PTH(1-34) 연구에는 테리파라타이드, 팔로페그테리파라타이드, 경구용 PTH 제제가 포함되었다. 또한 선택적 PTHR1 작용제인 에네보파라타이드에 대한 연구 1편이 포함되었다.연구 설계는 무작위 대조시험 6편, 과거 대조군을 포함한 코호트 연구 2편, 공개표지 전후 비교 연구 11편으로 구성되었으며, 경구제 복용 부담을 평가한 일부 무작위 대조시험을 제외하면 전반적인 근거 수준은 소규모 표본, 환자 선택 편향, 교란 요인 조정의 제한 등으로 인해 매우 낮은 수준으로 평가되었다.체계적 고찰 결과, PTH 대체요법은 기존의 칼슘 및 활성 비타민 D 중심 치료에 비해 경구제 복용 부담을 감소시키는 동시에 생화학적 지표를 개선하는 경향을 보였다. PTH(1-84) 치료에서는 활성 비타민 D 유사체 및 칼슘 보충제의 용량 감소가 관찰되었으며, 일부 연구에서는 전체 환자의 60% 이상에서 기존 보조요법이 중단되었다.PTH(1-34) 치료에서도 기존 치료 용량을 현저히 줄이거나 다수의 환자에서 완전히 중단할 수 있었으며, 선택적 PTHR1 작용제 치료에서는 활성 비타민 D 유사체와 칼슘 보충제가 각각 92%와 88%의 환자에서 중단되었다.생화학적 조절 측면에서 PTH(1-84) 치료는 혈중 칼슘 수치를 증가시키고 혈중 인 수치를 감소시키거나 정상 범위로 유지하는 효과를 보였으나, 24시간 요중 칼슘 배설에 대해서는 연구 간 결과가 일관되지 않았다. 일부 연구에서는 요중 칼슘 배설이 감소하였으나, 다른 연구에서는 정상 범위 내에서의 증가가 관찰되었다.반면, PTH(1-34) 치료에서는 혈중 칼슘 수치가 증가하거나 정상 범위 내에서 유지되었고, 혈중 인 수치는 감소하거나 정상 범위로 유지되었으며, 모든 연구에서 24시간 요중 칼슘 배설의 유의한 감소 또는 감소 경향이 일관되게 관찰되었다.삶의 질과 관련하여 PTH(1-34) 기반 치료는 기저치 또는 위약 대비 여러 삶의 질 영역에서 개선 효과를 보였으며, 팔로페그테리파라타이드를 포함한 일부 연구에서는 위약 대비 유의한 개선이 보고되었다.반면 PTH(1-84) 치료의 경우 삶의 질 개선 효과는 연구 간 일관성이 부족하였다. 신장 및 심혈관 결과에 있어서는 관찰 연구에서 PTH(1-84) 치료가 기존 치료 대비 만성 신질환 발생, eGFR 감소 및 심혈관 사건 위험을 낮추는 것과 연관된 결과가 보고되었고, 팔로페그테리파라타이드 치료에서도 26주 후 eGFR의 유의한 개선이 관찰되었다.그러나 이러한 결과를 확증하기 위해서는 장기 무작위 대조시험이 필요하며, 특히 적절한 신장 기능 지표를 포함한 평가가 요구된다. 한편, PTH(1-34) 및 PTHR1 작용제에 대한 심혈관 결과 자료는 제한적이었다.종합하면, 현재까지의 근거는 PTH 대체요법이 만성 저부갑상선기능저하증 환자에서 기존 보충요법의 한계를 보완할 가능성을 시사하지만, 대부분의 연구가 가설 생성 수준에 머물러 있으며 생화학적 조절을 넘어 환자 중심 임상 결과와 장기 안전성을 확립하기 위해서는 향후 전향적, 대규모 무작위 대조시험이 필요하다. 또한 본 체계적 고찰에서는 질환의 원인에 따른 하위 분석이 가능하지 않아, 향후 연구에서는 이를 고려한 분석이 요구된다.부갑상선기능저하증(HypoPT)의 치료약제 개발 동향은 어떠한가?부갑상선기능저하증(HypoPT)의 치료약제 개발은 기존의 칼슘 및 활성 비타민 D 보충 요법이 지니는 한계를 보완하기 위한 방향으로 진행되어 왔다. 합성 또는 재조합 인간 부갑상선호르몬 유사체(recombinant human parathyroid hormone, rhPTH)를 이용한 PTH 대체요법은, 기존 치료에도 불구하고 저칼슘혈증 관련 증상이 지속되는 HypoPT 환자에서 중요한 치료 대안으로 인식되어 왔다.부갑상선호르몬(PTH)의 N-말단 조각인 PTH(1–34)는 PTH 수용체(PTHR1 및 PTHR2)에 높은 친화도로 결합하여 생물학적 활성을 나타내며, 이러한 특성을 바탕으로 다양한 치료제가 개발되어 왔다.2015년 미국 식품의약국(FDA)은 rhPTH(1–84) 제제인 부갑상선호르몬 주사제 나트파라(Natpara®)를 기존의 칼슘 및 활성 비타민 D 보충 요법으로 충분히 조절되지 않는 만성 HypoPT 환자의 보조요법으로 승인하였으며, 이후 유럽의약품청(EMA)에서도 허가가 이루어졌다. 나트파라는 HypoPT의 병태생리를 직접 보완하는 최초의 PTH 대체요법으로 주목받았다.그러나 해당 제제는 고무 마개에서 유래한 미세입자 오염 문제로 인한 제형 안정성의 한계, 반복적인 제조 및 공급 중단, 그리고 장기 안전성에 대한 우려로 인해 임상적 활용에 제약이 발생하였다. 결국 2024년 나트파라는 시장에서 완전히 철수하였다. 이 사례는 희귀질환 치료제에서 약물의 효능뿐 아니라 제형 안전성, 공급 안정성, 그리고 장기 안전성이 치료의 지속 가능성을 좌우하는 중요한 요소임을 시사한다.하루 1회 투여되는 rhPTH(1–84)는 HypoPT 치료에 일정 부분 진전을 가져왔으나, 생리적인 부갑상선호르몬의 지속적(tonic) 분비 양상을 충분히 재현하지는 못하였다. 임상 자료에 따르면 혈중 칼슘 변동성과 관련된 저칼슘혈증 위험이 완전히 해소되지 않았고, 고칼슘혈증의 발생 빈도는 증가하였으며, 요중 칼슘 배설을 정상 범위로 유지하는 데에도 한계가 있었다. 이에 따라 24시간 동안 보다 안정적이고 지속적인 PTH 노출을 제공할 수 있는 치료 전략에 대한 미충족 수요가 지속되어 왔다.일반적으로 PTH(1–84) 또는 PTH(1–34)를 이용한 대체요법은 정상 칼슘혈증 유지, 혈청 인 수치 감소, 요중 칼슘 배설 감소, 그리고 삶의 질 개선과 같은 잠재적 이점을 보이는 것으로 보고되었다. 그러나 대부분의 연구에서 PTH는 하루 1회 주사 방식으로 투여되었으며, 짧은 혈장 반감기(PTH[1–34] 약 1시간, PTH[1–84] 약 3시간)로 인해 지속적인 PTH 활성 제공에는 구조적인 한계가 있었다.하루 2회 투여에 대한 근거는 제한적이나, 일부 HypoPT 환자를 대상으로 한 연구에서 PTH(1–34)를 하루 2회 투여할 경우 혈중 칼슘 변동 폭이 감소하는 경향이 보고되었다. 또한 일시적 HypoPT 환자를 대상으로 한 소규모 연구에서는 지속 주입 펌프 방식이 여러 생화학적 지표에서 보다 안정적인 조절을 제공하는 것으로 관찰되었다.그럼에도 불구하고 PTH(1–34)는 주로 골다공증 치료제로 개발·허가되어 왔으며, 1일 1회 20 μg 고정 용량으로만 승인되어 있어 HypoPT에서의 오프라벨 사용에는 용량 조절 및 장기 사용 측면에서 한계가 존재하였다.이러한 한계를 극복하기 위해 24시간 주기 동안 생리적 농도 범위에서 보다 안정적인 PTH 노출을 가능하게 하는 PTH(1–34) 기반 지속형 제제인 팔로페그테리파라타이드(palopegteriparatide)가 개발되었다. 해당 제제는 약력학 및 임상 연구를 통해 기존 치료 대비 보다 안정적인 칼슘 항상성 조절 가능성을 제시하고 있다.HypoPT의 전통적인 치료법인 칼슘염 및 활성 비타민 D 보충 요법은 과량 투여에 따른 부담, 불완전한 칼슘 항상성 조절, 그리고 장기적인 신장 합병증 위험 증가라는 한계를 지닌다. 이에 비해 생리적 호르몬 대체를 목표로 하는 PTH 기반 치료 전략은 질환의 병태생리에 보다 부합하는 접근법으로 평가되고 있다.현재 HypoPT 치료 분야에서는 팔로페그테리파라타이드를 포함하여 다양한 신약 후보물질이 개발 중이다. 선택적 PTHR1 작용제인 에네보파라타이드(eneboparatide)는 3상 임상시험 단계에 있으며, 상염색체 우성 저칼슘혈증 1형 치료제로 개발 중인 칼슘감지수용체(calcium-sensing receptor, CaSR) 길항제 엔칼라렛(encaleret) 또한 3상 임상시험이 진행 중이다. 이 외에도 경구용 PTHR1 작용제 및 장기 작용형 PTH 제제가 초기 임상 단계에서 평가되고 있다.TransCon PTH는 어떤 플랫폼인가?TransCon 기술은 Transient Conjugation의 약칭으로, Ascendis Pharma가 개발한 지속형 약물전달 플랫폼이다. 이 기술은 활성 약물(parent drug)에 비활성 고분자 담체(carrier)와 체내에서 가역적으로 분해되는 결합자(cleavable linker)를 결합한 전구약물(prodrug) 구조를 특징으로 하며, 투여 후 체내에서 활성 약물이 시간에 따라 점진적으로 방출되도록 설계되었다.TransCon 기술의 핵심은 활성 약물의 본래 분자 구조와 수용체 결합 특성을 유지하면서 약물의 체내 노출 시간을 연장하고 혈중 농도 변동성을 완화할 수 있다는 점에 있다. 이러한 특성으로 인해 TransCon 플랫폼은 펩타이드 및 단백질 기반 치료제의 약물전달 전략으로 활용되고 있다.TransCon 시스템은 세 가지 주요 구성 요소로 이루어진다. 첫째, 생물학적 활성이 검증된 활성 약물이 포함되며, 둘째, 활성 약물을 물리적으로 보호하고 체내 제거를 지연시키는 비활성 고분자 담체가 결합된다. 셋째, 생리적 조건(pH, 온도 등)에서 자발적으로 분해되는 가역적 링커가 활성 약물과 담체를 연결한다. 따라서 피하 주사 후 체내에서 링커가 점진적으로 분해되면서 활성 약물이 서서히 방출되고, 이에 따라 비교적 안정적인 약물 노출이 유지된다.이러한 전달 특성은 반감기가 짧아 빈번한 투여가 필요한 펩타이드 호르몬 치료에서 투여 간격을 연장할 수 있는 가능성을 제시하며, 특히 내분비 질환 영역에서 적용 가능성이 검토되고 있다.TransCon PTH(palopegteriparatide)는 TransCon 플랫폼을 적용한 지속형 PTH 대체요법으로, 비활성 고분자 담체인 methoxy-polyethylene glycol(mPEG)에 PTH(1–34)를 일시적으로 결합한 전구약물 형태로 설계되었다. 이 담체는 활성 약물을 직접적인 효소 분해 및 신장 배설로부터 보호하며, 투여 직후에는 활성 약물의 수용체 결합을 제한함으로써 일시적인 비활성 상태를 유지한다.피하 투여 후 생리적 조건에서 링커가 점진적으로 분해되면서 활성 PTH(1–34)가 제어된 속도로 방출되고, 그 결과 일정 기간 동안 비교적 지속적인 혈중 PTH 노출이 가능해진다. 이러한 접근은 간헐적 주사 방식과 달리, 보다 연속적인 PTH 신호 제공을 목표로 하는 전달 전략으로 이해된다(Figure 2).이와 같은 지속형 PTH 전달 전략을 통해 TransCon PTH는 기존의 칼슘 및 활성 비타민 D 보충 요법의 한계를 보완할 수 있는 병태생리 기반 치료 접근으로 평가되고 있다.Figure 2. TransConPTH, a Long-Acting Pro-drug Consisting of a Parent Drug(출처: Journal of Bone and Mineral Research, Volume 35, Issue 8, 1 August 2020, Pages 1430–1440). 테리파라타이드(Teriparatide)와 팔로페그테리파라타이드(palopegteriparatide)와의 차이는?테리파라타이드는 부갑상선호르몬(PTH)의 생리적 활성 부분인 1-34 아미노산으로 구성된 제제로서, 주된 작용은 골형성을 촉진하는 데 있다. 이 약제는 짧은 반감기를 가지며 하루 1회 피하 투여 시 PTH가 맥동적으로 상승하며 간헐적 자극을 통해 골전환을 증가시키는 것이 주된 기전이다.이러한 특성으로 인해 테리파라타이드(제품명: 포스테오, FosteoⓇ)는 골다공증 치료를 주요 적응증으로 승인받아 왔으며, HypoPT 환자에서도 제한적으로 사용된 바 있으나, 지속적인 칼슘 및 활성 비타민 D 보충이 필요하고 혈중 칼슘 조절의 변동성이 크다는 점에서 PTH 결핍에 대한 대체요법으로서의 한계가 존재한다.즉, 테리파라타이드는 HypoPT의 핵심 병태생리인 지속적 PTH 부족 상태를 보완하기보다는 골대사 측면에서 부분적 효과를 나타내는 치료 전략에 가깝다.반면, 팔로페그테리파타이드(TransCon PTH)는 PTH 1-34를 기반으로 한 지속형 전구약물(prodrug)로 설계되어, 투여 후 체내에서 서서히 활성형 PTH가 방출되며 24시간 생리적 농도 범위 내의 지속적 PTH 노출을 가능하게 한다.이러한 약동학적 특징은 신장의 칼슘 재흡수를 정상화하고, 1α-수산화효소를 자극하여 활성형 비타민 D 생성을 회복시키며, 결과적으로 칼슘 항상성의 생리적 조절 능력을 회복시키는 데 중점을 둔다.이에 따라 대부분의 환자에서 칼슘 및 활성 비타민 D 보충제 사용을 감량하거나 중단할 수 있고, 혈중 칼슘의 변동 폭이 감소하며, 신장 칼슘 배설 감소에 따른 신석회화 위험이 낮아질 가능성이 보고되고 있다.이러한 점에서 팔로페그테리파타이드는 HypoPT 치료의 근본적 목표인 호르몬 대체요법으로 기능하며, HypoPT의 병태생리에 직접 접근한다는 임상적 의의가 있다.요약하면, 테리파라타이드는 그 기전상 골다공증 치료에 적합한 약제로서 HypoPT 환자에서의 활용은 제한적이지만, 팔로페그테리파타이드는 PTH 결핍 자체를 치료 대상으로 하여 생리적 PTH 작용을 지속적으로 구현하는 최신 치료제로 평가된다.팔로페그테리파라타이드(Palopeg-PTH)는 어떤 약제인가?팔로페그테리파라타이드는 PEGylation 기술을 적용한 PTH(1-34) 유사체의 전구약물로, 독점적인 TransCon 링커를 통해 비활성 담체에 일시적으로 결합된 PTH(1-34)로 구성되어 있다.PTH(1-34)는 84개 아미노산으로 이루어진 인간 PTH 중 생물학적으로 활성인 N-말단 34개 아미노산과 동일하다. 담체는 가지형(branched) 구조의 메톡시폴리에틸렌글리콜(mPEG)로 구성되어 있다.이 약제는 하루 1회 피하주사로 24시간 동안 생리적 범위의 PTH 노출을 유지하도록 설계되었으며, 약물의 약동학적 반감기는 약 60시간이다. 생리적 조건에서 PTH(1-34)를 서서히 방출하여 전신적으로 지속적인 노출을 제공함으로써, 내인성 PTH 분비 양상과 유사한 특성을 보인다.내인성 PTH는 혈청 칼슘을 증가시키고 혈청 인산을 감소시켜 세포외 칼슘 및 인산 항상성을 유지한다. 이러한 효과는 뼈 회전을 촉진하여 골로부터 칼슘과 인산을 동원하고, 신장에서 칼슘 재흡수를 증가시키는 동시에 인산 배설을 촉진하며, 활성 비타민 D 합성을 증가시켜 장내 칼슘과 인산 흡수를 증진시키는 기전을 통해 매개된다.내인성 PTH와 유사하게, 팔로페그테리파라타이드에서 방출된 PTH(1-34)는 주요 수용체인 부갑상선호르몬 1 수용체(PTH1R)를 통해 이러한 생리적 효과를 발휘하며, 이 수용체는 조골세포, 골세포, 신장 세뇨관 세포를 포함한 여러 조직에서 발현되어 있다.이 약제는 다기관 무작위 이중맹검 위약대조 26주 연구인 PaTHway 임상시험을 통해, 단순한 보조요법을 넘어 HypoPTH의 생리적 호르몬 결핍을 보완하는 대체요법으로서의 가능성을 제시하였다.기존의 칼슘 및 활성 비타민 D 중심 치료가 갖는 혈중 칼슘 변동성, 신장 부담, 복약 복잡성 및 삶의 질 저하와 같은 한계를 보완할 수 있는 치료 옵션으로서, 장기 관리 측면에서 보다 안정적인 치료 전략으로의 전환 가능성을 시사한다.팔로페그테리파라타이드의 임상적 의미는 어떠한가?만성 저부갑상선기능저하증(HypoPTH)은 환자 수는 많지 않으나 평생에 걸친 지속적 치료가 필요한 질환으로, 기존 치료만으로는 안정적인 생화학적 지표 유지를 달성하기 어려운 경우가 적지 않아 임상적 관리 부담이 크다.실제 임상 현장에서는 기존의 칼슘 및 활성 비타민 D 기반 치료에도 불구하고 저칼슘혈증 증상의 반복, 고용량 약제 의존, 신장 합병증의 진행 위험 등으로 인해 치료 목표 달성이 제한되는 사례가 보고되고 있다.이러한 한계를 고려할 때, PTH 기능 결핍이라는 질환의 병태생리를 직접적으로 보완할 수 있는 치료 옵션의 확보는 환자의 장기적 임상 안정성과 삶의 질 개선을 위해 중요하다.팔로페그테리파라타이드는 이러한 미충족 의료 수요를 충족할 수 있는 새로운 기전의 치료 옵션으로서, 기존 치료로 충분한 조절이 어려운 성인 만성 HypoPTH 환자에서 임상적으로 의미 있는 역할을 할 수 있는 약제로 평가될 수 있다.특히 기존 치료에도 불구하고 혈중 칼슘 조절이 불안정한 경우, 신장 합병증 발생 위험이 우려되는 경우, 또는 치료 부담으로 인해 삶의 질 저하가 현저한 환자군에서 팔로페그테리파라타이드는 임상적으로 고려할 가치가 높은 치료 선택지가 될 수 있다. 향후 제도적 기반이 마련된다면, 해당 치료의 임상적 유용성과 더불어 사회경제적 가치에 대해서도 추가적인 검토가 가능할 것이다.결론적으로, 팔로페그테리파라타이드는 HypoPTH 치료 영역에서 질환의 근본적인 병태를 반영한 치료 전략의 하나로서 의미를 가지며, 장기적 질환 관리 체계에서 중요한 구성 요소로 논의될 필요가 있다.팔로페그테리파라타이드(YORVIPATHⓇ) 허가임상은 어떻게 진행되었나?성인 부갑상선저하증 환자에서 YORVIPATH의 유효성과 안전성은 26주 동안 진행된 무작위배정, 이중눈가림, 위약대조 3상 임상시험인 Study 1(NCT04701203)에서 평가되었다. 이 연구에는 총 82명의 환자가 포함되었으며, 무작위배정 이전 약 4주간의 선별 기간 동안 환자들은 혈액·대사 지표를 안정화시키기 위한 조정을 받았다.선별 기간 동안 칼슘과 활성 비타민 D 보충제의 용량을 조절하여 알부민 보정 혈청 칼슘을 7.8~10.6mg/dL 범위 내로 유지하고, 혈청 마그네슘을 1.3mg/dL 이상이면서 정상 상한 미만으로 맞추었으며, 25(OH) 비타민 D는 20~80ng/mL 범위를 유지하도록 하였다.이후 이중눈가림 단계에서 환자들은 YORVIPATH 18mcg/day 또는 위약을 칼슘 및 활성 비타민 D와 병용하여 투여받도록 무작위 배정되었으며, 총 61명이 YORVIPATH 투여군, 21명이 위약군에 배정되었다.무작위배정은 부갑상선저하증의 발생 원인이 수술 후인지 혹은 기타 원인인지에 따라 층화되었고, 시험약과 기존 치료제는 알부민 보정 혈청 칼슘 수치에 기반해 단계적으로 용량을 조절하였다.등록 시 환자의 평균 연령은 49세(범위 19~78세)였으며, 여성 비율이 78%, 백인 비율이 93%로 대부분을 차지했다. 전체 환자의 85%는 목 부위 수술로 인한 후천성 부갑상선저하증이었고, 나머지는 특발성(7명), 자가면역 다내분비증후군 1형(APS-1, 2명), 상염색체우성 저칼슘혈증 1형(ADH1, CaSR 변이, 1명), DiGeorge 증후군(1명), HDR 증후군(GATA3 변이, 1명) 등 다양한 비수술성 원인을 가지고 있었다. 기준선에서 부갑상선저하증의 중앙 지속 기간은 8.5년으로, 최단 1년부터 최장 56년에 이르기까지 다양했다.기준선에서 알부민 보정 혈청 칼슘은 YORVIPATH군에서 평균 8.8mg/dL, 위약군에서 8.6mg/dL이었으며, 24시간 소변 칼슘 평균 배설량은 각각 392mg/day와 329mg/day였다. 칼슘 투여량(원소량 기준)은 평균 1839mg/day였고, 활성 비타민 D의 평균 용량은 칼시트리올 투여 환자에서 0.75mcg/day, 알파칼시돌 투여 환자에서 2.3mcg/day였다.유효성 평가는 26주차에 다음 조건을 모두 충족한 대상자의 비율을 기준으로 수행하였다.• 알부민 보정 혈청 칼슘이 정상 범위(8.3~10.6mg/dL)에 도달할 것• 22주차 이후부터 기존 치료에 의존하지 않을 것(활성 비타민 D를 전혀 사용하지 않고, 칼슘 보충제는 PRN 복용 없이 하루 600mg 이하로 유지한 상태)• 22주차 이후 시험약 용량이 증가하지 않았을 것• 22주차 이후 활성 비타민 D와 칼슘 보충제 관련 데이터 누락이 없을 것• 전체 26주 치료 기간 동안 시험약 1일 투여 용량이 30mcg 이하일 것26주차 평가에서 YORVIPATH군에서는 68.9%(42/61)의 환자가 모든 유효성 평가 기준을 충족한 반면, 위약군에서는 4.8%(1/21)만이 기준을 충족하였다. 두 군 간 치료 효과 차이는 64.2%였으며, 95% 신뢰구간은 49.5%~78.8%였다.YORVIPATH에 무작위 배정된 대상자 중 유효성 평가 기준을 충족한 비율은 시간 경과에 따라 감소하였다. 26주차에서는 68.9% (42/61)였으며, 공개라벨 연장 기간 동안 52주차와 78주차에서는 각각 39.3% (24/61)로 동일하였다.한편, 용량 상향 조절(dose up-titration)을 허용했을 때, 정상 칼슘혈증을 유지하고 활성 비타민 D 및 치료용량의 칼슘 보충제에서 독립적 상태를 유지한 대상자의 비율은 52주차에 64% (39/61), 78주차에 66% (40/61)였다.팔로페그테리파라타이드(YorvipathⓇ)의 임상적 평가는 어떠한가?부갑상선기능저하증은 부갑상선호르몬(parathyroid hormone, PTH)의 결핍으로 인해 저칼슘혈증, 고인산혈증 및 골대사 이상을 초래하는 내분비 질환이다. 현재의 표준 치료는 경구 칼슘과 활성 비타민 D 보충 요법에 의존하고 있으나, 이러한 치료는 PTH의 생리적 기능을 직접적으로 대체하지 못한다는 한계가 있다.그 결과 혈중 칼슘 변동성이 크고, 고칼슘뇨증, 신장 석회화, 신기능 저하 등 장기 합병증의 위험이 증가할 수 있어, 임상 현장에서 장기적 관리에 어려움이 지속적으로 제기되고 있다. 이러한 이유로 보다 생리적인 치료 접근의 필요성이 꾸준히 논의되어 왔다.PTH 대체요법은 칼슘 항상성 조절과 신장 및 골대사 기능을 동시에 개선할 수 있는 질환 기전 기반 치료 전략으로 주목받아 왔다. 테리파라타이드(teriparatide, PTH[1-34])는 일부 난치성 환자에서 저칼슘혈증 증상 조절에 효과를 보였다는 보고가 있으나, 혈중 농도 변동성, 그리고 부갑상선기능저하증 환자에서의 장기적 안전성 및 유효성 근거 부족으로 인해 표준 치료로 확립되지는 못하였다.팔로페그테리파라타이드(YorvipathⓇ)는 테리파라타이드(PTH[1-34])에 PEGylation 기반 TransCon 기술을 적용한 프로드럭으로, 하루 1회 피하주사만으로 24시간 동안 비교적 지속적인 PTH 노출을 제공하도록 설계된 제제이다.이러한 약동학적 특성은 PTH의 생리적 분비 양상에 보다 근접한 대체요법의 구현 가능성을 제시한다. 이를 통해 기존 치료 대비 혈중 칼슘 조절의 안정성 향상, 칼슘 및 활성 비타민 D 보충제 의존도 감소, 그리고 신장에 가해지는 칼슘 부담 완화라는 잠재적 임상적 이점을 기대할 수 있다.최근 임상 연구에서는 팔로페그테리파라타이드 투여 시 혈중 칼슘 수치가 목표 범위 내에서 비교적 안정적으로 유지되고, 기존 보조요법의 용량을 줄일 수 있는 가능성이 보고되었다. 또한 신장 기능과 관련된 주요 안전성 지표에서 임상적으로 의미 있는 악화 신호가 제한적으로 관찰되어, 장기 치료가 요구되는 만성 부갑상선기능저하증 환자에서 치료 지속성을 고려한 옵션으로 평가될 수 있다.아울러, 하루 1회 투여라는 단순한 투약 방식은 치료 순응도 개선과 환자 삶의 질 향상 측면에서도 중요한 장점으로 작용할 수 있다.물론 현재까지의 임상 근거는 연구 기간이 제한적이고, 일부 연구에서는 대조군 비교가 충분하지 않다는 방법론적 한계를 가진다. 또한 장기적인 골대사 영향, 신장 합병증 감소에 대한 명확한 임상적 근거, 비용-효과성 평가 등은 향후 추가적인 연구를 통해 보완되어야 할 과제로 남아 있다.그럼에도 불구하고, 기존 치료로 충분한 조절이 어려운 환자군에서 질환의 근본적 병태에 접근하는 치료 전략을 제시했다는 점에서 팔로페그테리파라타이드는 중요한 임상적 의미를 갖는다.결론적으로, 팔로페그테리파라타이드는 기존 보충요법의 한계를 보완하고 PTH 결핍이라는 질환의 본질을 반영한 치료 접근을 가능하게 하는 제제로서, 성인 만성 부갑상선기능저하증의 장기 관리 전략에서 핵심적인 치료 옵션 중 하나로 고려될 충분한 근거와 잠재적 가치를 지닌다.참고문헌1. Dolores Shoback “Hypoparathyroidism” N Engl J Med 2008;359:391-403.2. David B Karpf et al. “A Randomized Double-Blind Placebo-Controlled First-In-Human Phase1 Trial of TransConPTH in Healthy Adults” Journal of Bone and Mineral Research Journal of Bone and Mineral Research, Volume 35, Issue 8, 1 August 2020, Pages 1430–1440).3. Lars Rejnmark “Treatment of Hypoparathyroidism by Re-Establishing the Effects of Parathyroid Hormone” Endocrinol Metab 2024;39:262-266.4. Jens Bollerslev et al. “Revised European Society of Endocrinology Clinical Practice Guideline: Treatment of Chronic Hypoparathyroidism in Adults“ European Journal of Endocrinology, 2025, 193, G49–G78. 5. Lars Rejnmark et al. “Palopegteriparatide Treatment Improves Renal Function in Adults with Chronic Hypoparathyroidism: 1-Year Results from the Phase3 PaTHway Trial“ Adv Ther (2024) 41:2500–2518.6. 기타 인터넷 자료(보도 자료, 제품 설명서 등.2025-12-19 06:00:55최병철 박사
유일한 부갑상선기능저하증 호르몬 대체요법 '요비패스'요비패스(YorvipathⓇ, 성분명: 팔로페그테리파라타이드, palopegteriparatide, Ascendis Pharma)는 TransCon PTH(long-acting PTH 1-34 analogue) 제제로, 2023년 유럽 EMA, 2024년 미국 FDA, 2025년 호주에서 성인 만성 부갑상선기능저하증(adult chronic hypoparathyroidism) 치료제로 승인되었다.만성 부갑상선기능저하증은 부갑상선호르몬(parathyroid hormone, PTH)의 지속적 결핍으로 인해 칼슘, 인 대사가 6개월 이상 정상적으로 유지되지 못하는 상태를 의미한다.가장 흔한 원인은 갑상선 수술 후 발생하는 영구적 PTH 결핍이며, 이로 인해 저칼슘혈증과 고인산혈증이 지속되고 신장과 골대사 이상이 동반된다. 임상적으로는 근경련, 감각 이상, 테타니 등의 급성 신경근육 증상이 나타날 수 있으며, 장기적으로는 신장결석, 신장 기능 저하 등 다양한 합병증을 일으켜 환자의 삶의 질을 크게 저하시킨다.현재의 일반적 치료는 활성 비타민 D와 경구 칼슘 보충을 통해 혈중 칼슘 수치를 정상 하한 또는 정상 범위 내에서 유지하는 방식이다. 많은 환자가 하루 여러 차례 고용량 칼슘을 복용해야 하며, 그럼에도 손가락, 발가락, 입술의 감각 이상, 근육 경련, 발작 등 저칼슘혈증 증상이 반복될 수 있다.요비패스는 제어 방출형 전구약물(prodrug) 설계를 통해 지속적이고 생리적인 PTH 신호 전달을 가능하게 함으로써 칼슘, 인 대사를 정상화하는 최초의 근본적 PTH 대체요법이다. 이는 기존의 칼슘, 비타민 D 중심 치료가 지닌 한계를 보완하는 만성 부갑상선기능저하증의 혁신적 치료제로 평가된다.요비패스의 효과는 82명의 성인 부갑상선기능저하증 환자를 대상으로 26주간 시행된 무작위, 이중맹검, 위약대조 임상시험(PaTHway)에서 평가되었다.모든 대상자는 무작위 배정 전 약 4주간의 선별 기간 동안 칼슘과 활성 비타민 D 보충을 조절하여 알부민 보정 혈청 칼슘 7.8~10.6mg/dL, 마그네슘 ≥1.3mg/dL, 25(OH) 비타민 D 20~80ng/mL를 기준 범위 내에서 유지하였다.시험 기간 동안 대상자는 요비패스 투여군(N=61) 또는 위약군(N=21)으로 무작위 배정되었고, 시작 용량은 18mcg/일이었다. 기존 보충 요법(경구 칼슘 및 활성 비타민 D)은 혈중 칼슘 농도에 따라 점진적으로 감량되었다.26주 종료 시점에서 요비패스 투여군의 69%는 활성 비타민 D를 중단하고 칼슘 보충량을 600mg/일 이하로 줄인 상태에서도 정상 범위의 혈청 칼슘을 유지하였으며, 위약군에서는 5%만이 이를 달성하였다. 이는 요비패스 투여가 보충요법 의존도를 현저히 감소시키면서도 안정적인 혈중 칼슘 조절을 가능하게 함을 입증한 결과이다.부갑상선 호르몬(Parathyroid hormone, PTH)은 어떤 호르몬인가?부갑상선호르몬(parathyroid hormone, PTH)은 갑상선 상엽과 하엽의 후면에 위치한 네 개의 부갑상선에서 분비되는 내분비 호르몬이다. PTH는 부갑상선의 주세포에서 프로호르몬 형태로 합성되며, 초기에는 115개의 아미노산으로 구성된 전구체로 생성된다.이후 단계적인 절단 과정을 거쳐 84개 아미노산 길이의 생물학적으로 활성인 형태인 PTH(1–84)로 분비된다. 이 중 N-말단 영역(주로 1–31 또는 1–34)이 수용체 활성화와 생물학적 작용 매개에 핵심적인 역할을 한다.저칼슘혈증과 고인산혈증은 칼슘–인 항상성의 중대한 장애를 반영하며, 신경근육계, 심혈관계 및 골대사 전반에 광범위한 병리적 영향을 미친다. 저칼슘혈증은 세포막 안정성을 저하시켜 신경 및 근육의 과흥분성을 유발하며, 그 결과 감각 이상, 근육 경련, 테타니 및 경련과 같은 급성 임상 증상이 나타날 수 있다. 이러한 변화는 급성기에는 생명을 위협하는 합병증으로 이어질 수 있다.고인산혈증은 혈중 칼슘과 결합하여 칼슘–인 복합체를 형성함으로써 유리 칼슘 농도를 감소시키고, 결과적으로 저칼슘혈증을 악화시킨다. 또한 칼슘과 인의 곱(Ca×P product)을 증가시켜 혈관, 심장 판막 및 연부조직에 이소성 석회화를 유발하며, 이는 혈관 경직, 심혈관 질환 및 장기 기능 저하의 주요 병태생리적 기전으로 작용한다.장기적으로는 칼슘과 인 대사의 불균형이 부갑상선호르몬 및 비타민 D 신호 전달 이상과 연계되어 골흡수 증가와 골형성 저하를 초래하며, 골연화증 및 골절 위험을 증가시킨다. 따라서 저칼슘혈증과 고인산혈증의 동반은 단순한 전해질 이상을 넘어, 만성 신부전이나 부갑상선 기능 이상과 같은 기저 질환의 존재를 시사하는 중요한 임상적 지표로 간주된다.이러한 맥락에서 PTH는 체내 칼슘 및 인산염 항상성 유지에 핵심적인 역할을 하며, 혈중 칼슘 농도의 미세한 변화에도 민감하게 반응하여 분비가 조절된다. 혈청 칼슘 농도가 감소하면 부갑상선의 칼슘감지수용체(calcium-sensing receptor, CaSR)가 이를 인지하여 PTH 분비를 증가시킨다.분비된 PTH는 뼈, 신장 및 장에 작용하여 혈중 칼슘 농도를 정상 범위로 회복시킨다. 뼈에서는 파골세포 활성을 증가시켜 칼슘을 혈중으로 동원하며, 신장에서는 원위세뇨관에서 칼슘 재흡수를 촉진하여 소변을 통한 칼슘 배설을 감소시킨다. 동시에 근위세뇨관에서는 인산염 재흡수를 억제하여 혈중 인산염 농도를 감소시킨다. 또한 신장에서 비타민 D를 활성형인 1,25-dihydroxyvitamin D[1,25(OH)₂D]로 전환시켜 장내 칼슘 흡수를 촉진한다(Figure 1).이러한 복합적인 조절 기전을 통해 PTH는 혈중 칼슘 농도를 신속히 정상화하고, 혈중 인산염 및 Ca×P 생성물을 조절함으로써 연부조직과 신장 내 석회화를 예방한다. 따라서 PTH는 뼈, 신장, 장을 통합적으로 조절하는 칼슘·인 대사의 중심 조절자로서, 그 결핍 또는 과잉은 전신 대사와 장기 기능에 즉각적이고 중대한 영향을 미친다.Figure 1. Hypoparathyroidism(츨처: N Engl J Med 2008 ; 359 : 391 - 403).부갑상선기능저하증(Hypoparathyroidism, HypoPT)는 어떤 질환인가?부갑상선기능저하증(HypoPT)은 저칼슘혈증과 함께 순환 부갑상선호르몬(PTH) 수치가 검출되지 않거나 부적절하게 낮게 유지되는 내분비 질환으로, 2014년 1월 유럽연합 집행위원회에서 희귀질환으로 지정되었다.HypoPT는 부족한 PTH를 정상적으로 보충할 수 없는 유일한 주요 내분비 질환이며, PTH가 신장의 1α-수산화효소를 충분히 자극하지 못해 활성형 비타민 D[칼시트리올, 1,25(OH)₂D] 생성이 감소하기 때문에 기능적으로 이중 호르몬 결핍 상태가 된다.HypoPT의 유병률은 인구 10만 명당 약 6.4~38명으로 보고되며, 75% 이상이 갑상선 또는 부갑상선 수술 후 발생하는 수술 후 HypoPT이다. 발생률은 지역과 등록체계에 따라 10만 명당 약 0.8~7명까지 다양하다.HypoPT는 자가면역 기전에 의해 발생할 수 있으며, 특히 AIRE 유전자의 이중 대립유전자 돌연변이가 관여하는 경우가 많다. 이때 주요 자가항원은 칼슘감지수용체(CaSR)와 NACHT 류신 풍부 단백질 5(NALP5)이다. 이러한 자가면역성 HypoPT는 자가면역 다내분비 증후군의 일부로 나타나는 경우가 흔하지만, CaSR 활성화 항체에 의해 고립된 형태로도 발생할 수 있다.또한 DiGeorge 증후군과 같은 선천성 질환의 일부로 나타나거나, CASR 유전자의 병원성 기능 획득 변이로 인해 상염색체 우성 저칼슘혈증 1형(ADH1)이라는 고립된 내분비질환 형태로도 발현될 수 있다.최근에는 악성 종양 치료에 사용되는 면역관문억제제를 포함한 면역요법의 증가로 비수술적 HypoPT의 발생도 늘고 있다. 이외에 방사선 손상, 혈색소침착증, 육아종성 질환, 전이성 암 등도 원인이 될 수 있다.성인에서 6~12개월 이상 지속되는 수술 후 HypoPT 대부분은 갑상선 수술 후 발생하며, 갑상선 전절제술 환자의 약 2~10%에서 영구적 HypoPT가 생긴다. 특히 갑상선암 수술에서 림프절 절제술이 병행된 경우 위험이 증가한다.위험 요인으로는 젊은 연령, 여성, 그레이브스병, 중앙 또는 측경부 림프절 절제술, 갑상선 외 침윤을 보이는 갑상선암, 수술 직후 24시간 이내 저칼슘혈증, 우발적 부갑상선 절제, 수술 중 부갑상선 생검 또는 자가이식, 비만, 심한 비타민 D 결핍 등이 알려져 있다.수술 후 남아 있는 기능 부갑상선의 수는 예후에 가장 중요한 요소로, 1~2개가 보존된 경우 저칼슘혈증 위험은 약 16%, 3개 보존 시 6%, 4개 보존 시 2.5%로 감소한다.수술 후 12~24시간 내 PTH 농도가 10 pg/mL(1.05 pmol/L) 이상이면 영구적 HypoPT로 진행할 가능성은 매우 낮다. 다만 초기에 PTH가 낮더라도 시간이 지나면서 회복되는 환자가 많다. 특히 수술 전 고칼슘혈증이 있었던 환자는 칼슘이 정상 범위에 도달하기까지 며칠이 필요하며, 그 기간 동안 PTH가 매우 낮게 측정될 수 있다.수술 후 저칼슘혈증의 약 60~70%는 4~6주 내 회복되는 일시적 저칼슘혈증이며, 나머지는 일정 기간 치료가 필요하지만 회복 가능성이 남아 있는 상태로 분류된다. 이 시기에는 다른 임상 변수들이 예후 예측에 큰 영향을 주지 않는다.수술 후 HypoPT를 보이는 환자의 상당수가 6~12개월 내 회복되므로, 성인의 수술 후 만성 HypoPT는 경부 수술 후 12개월 이상 지속되는 경우로 정의한다. 그러나 일부 환자는 수술 수년 뒤에도 늦게 부갑상선 기능을 회복할 수 있다는 점이 중요하다.만성 부갑상선기능저하증(HypoPT)의 임상적 부담과 장기 합병증은 무엇인가?만성 부갑상선기능저하증(HypoPT)은 단순한 저칼슘혈증을 넘어 전신에 영향을 미치는 다양한 임상적 합병증을 동반하는 질환이다.일반 인구와 비교할 때 HypoPT 환자에서는 근골격계 통증, 신경병증성 통증, 피로 및 쇠약감이 더 흔하게 보고되며, 불안과 우울증의 발생률 또한 유의하게 높아 삶의 질이 전반적으로 저하되는 양상을 보인다. 이러한 임상적 부담은 여러 관찰 연구에서 일관되게 확인되었으며, HypoPT 환자에서는 정신건강 질환뿐 아니라 신장 기능 장애와 감염으로 인한 입원 위험이 증가하는 것으로 나타났다.HypoPT의 병인에 따라 임상 양상에 차이가 존재한다. 비수술성 HypoPT에서는 허혈성 심장질환과 백내장 발생 위험이 증가하는 반면, 수술 후 HypoPT에서는 이러한 결과가 일관되게 나타나지 않았다. 이는 질병 진단 시점 및 대사 이상 노출 기간의 차이에 기인할 가능성이 제기되고 있다.HypoPT는 칼슘 및 인산 대사 이상을 특징으로 하며, 특히 칼슘x인산 생성물 상승은 신장 손상과 밀접하게 연관된다. 신장에서 PTH 작용이 결핍되면 세뇨관 칼슘 재흡수가 감소하여 고칼슘뇨가 발생하고, 동시에 인 배설이 저하되어 고인산혈증이 유발된다.결과적으로 신결석, 신장 석회화 및 만성 신부전 위험이 증가하며, 일부 환자에서는 신대체요법(투석·이식)이 필요할 수 있다. 나아가 신장 손상 위험은 질병 지속 기간이 길고 요중 칼슘 배설이 높을수록 누적적으로 증가하는 경향이 보고되고 있다.그럼에도 불구하고 HypoPT 환자의 표준 치료 전략, 목표 실험실 지표, 장기 합병증 발생률 등을 규명한 대규모 코호트 연구는 상대적으로 부족한 실정이다. 이는 근거 기반의 질환 관리 전략 확립을 위한 추가 연구가 필요함을 시사한다.사망률에 대한 기존 연구는 일관되지 않으나, 일부 연구에서는 비수술성 HypoPT에서 사망 위험이 증가한 것으로 나타났다. 최근 여러 연구 데이터를 종합한 분석에서는 HypoPT 환자의 전체 사망률이 일반 인구 대비 약 80% 상승(HR 1.8, 95% CI 1.49–2.17)한 것으로 보고되어, HypoPT의 장기적 관리가 환자의 생존에까지 영향을 미칠 수 있음을 강조한다.2025년 유럽내분비학회(European Society of Endocrinology, ESE)에서 발표된 만성 부갑상선기능저하증(HypoPT) 치료약제와 관련 내용을 종합하면 어떠한가?1. 기존 치료 약제에 대하여 만성 HypoPT 환자에서 기존 치료를 받는 경우의 다양한 임상 결과에 대한 유병률 자료를 보고한 연구들은 다수 존재한다. 그러나 이들 연구의 대부분은 서로 다른 기존 치료 전략(예: 보충제 용량 차이, 목표 혈중 칼슘 수치 차이)을 직접 비교하지 않아, 최적의 기존 치료 요법을 도출하는 데에는 한계가 있다.또한 만성 신질환(CKD), 삶의 질(QoL), 골절과 같은 주요 임상 결과는 질환의 지속 기간(노출 시간)과 노화 자체의 영향을 받는 특성이 있어, 만성 HypoPT에 대한 영향과 치료 효과를 명확히 구분하기 위해서는 장기간의 관찰 연구가 필요하다.해당 체계적 고찰에서는 활성 비타민 D 제제 및/또는 칼슘 보충제를 기반으로 한 치료 요법을 기존 치료로 정의하였다. 기존 치료의 최적 요법을 평가한 연구로는 관찰 연구 2편과 무작위 대조시험(RCT) 2편만이 포함 가능하였으며, 총 170명의 만성 HypoPT 환자(약 75%가 여성)가 분석에 포함되었다. 그러나 환자 선택의 제한, 교란 요인의 존재, 소규모 연구 규모 등의 이유로, 전반적인 근거의 질은 매우 낮은 수준으로 평가되었다.소규모 이중맹검 교차 연구(n=24)에서는 탄산칼슘과 구연산칼슘 간에 혈청 칼슘 및 인 수치, 요중 칼슘 배설량에서 유의한 차이는 관찰되지 않았으나, 구연산칼슘의 위장관 내약성은 더 우수한 것으로 보고되었다. 또한 총 79명의 환자를 포함한 두 개의 연구에서는 서로 다른 활성 비타민 D 유사체 제제 간에 생화학적 조절 효과의 유의한 차이는 확인되지 않았다.한편, 활성 비타민 D 및 칼슘 보충제의 기존 용량을 유지하면서, 식이를 통한 칼슘 섭취를 원소 칼슘 기준 하루 1,000–1,200mg 수준으로 충분히 증가시킨 환자군에서는 생화학적 조절이 개선되는 경향이 관찰되었다. 그러나 이들 네 연구 모두 중재 기간이 짧고 표본 수가 적어, 명확한 결론을 도출하기에는 방법론적 한계가 있다.2. PTH 대체요법에 대하여만성 HypoPT 환자를 대상으로 한 PTH 대체요법의 유효성을 평가한 체계적 고찰에서는 총 2,069명(여성 79%)의 환자를 포함한 19편의 연구가 분석되었다. 이 중 11편은 PTH(1-84) 치료를, 7편은 PTH(1-34) 치료를 평가하였으며, PTH(1-34) 연구에는 테리파라타이드, 팔로페그테리파라타이드, 경구용 PTH 제제가 포함되었다. 또한 선택적 PTHR1 작용제인 에네보파라타이드에 대한 연구 1편이 포함되었다.연구 설계는 무작위 대조시험 6편, 과거 대조군을 포함한 코호트 연구 2편, 공개표지 전후 비교 연구 11편으로 구성되었으며, 경구제 복용 부담을 평가한 일부 무작위 대조시험을 제외하면 전반적인 근거 수준은 소규모 표본, 환자 선택 편향, 교란 요인 조정의 제한 등으로 인해 매우 낮은 수준으로 평가되었다.체계적 고찰 결과, PTH 대체요법은 기존의 칼슘 및 활성 비타민 D 중심 치료에 비해 경구제 복용 부담을 감소시키는 동시에 생화학적 지표를 개선하는 경향을 보였다. PTH(1-84) 치료에서는 활성 비타민 D 유사체 및 칼슘 보충제의 용량 감소가 관찰되었으며, 일부 연구에서는 전체 환자의 60% 이상에서 기존 보조요법이 중단되었다.PTH(1-34) 치료에서도 기존 치료 용량을 현저히 줄이거나 다수의 환자에서 완전히 중단할 수 있었으며, 선택적 PTHR1 작용제 치료에서는 활성 비타민 D 유사체와 칼슘 보충제가 각각 92%와 88%의 환자에서 중단되었다.생화학적 조절 측면에서 PTH(1-84) 치료는 혈중 칼슘 수치를 증가시키고 혈중 인 수치를 감소시키거나 정상 범위로 유지하는 효과를 보였으나, 24시간 요중 칼슘 배설에 대해서는 연구 간 결과가 일관되지 않았다. 일부 연구에서는 요중 칼슘 배설이 감소하였으나, 다른 연구에서는 정상 범위 내에서의 증가가 관찰되었다.반면, PTH(1-34) 치료에서는 혈중 칼슘 수치가 증가하거나 정상 범위 내에서 유지되었고, 혈중 인 수치는 감소하거나 정상 범위로 유지되었으며, 모든 연구에서 24시간 요중 칼슘 배설의 유의한 감소 또는 감소 경향이 일관되게 관찰되었다.삶의 질과 관련하여 PTH(1-34) 기반 치료는 기저치 또는 위약 대비 여러 삶의 질 영역에서 개선 효과를 보였으며, 팔로페그테리파라타이드를 포함한 일부 연구에서는 위약 대비 유의한 개선이 보고되었다.반면 PTH(1-84) 치료의 경우 삶의 질 개선 효과는 연구 간 일관성이 부족하였다. 신장 및 심혈관 결과에 있어서는 관찰 연구에서 PTH(1-84) 치료가 기존 치료 대비 만성 신질환 발생, eGFR 감소 및 심혈관 사건 위험을 낮추는 것과 연관된 결과가 보고되었고, 팔로페그테리파라타이드 치료에서도 26주 후 eGFR의 유의한 개선이 관찰되었다.그러나 이러한 결과를 확증하기 위해서는 장기 무작위 대조시험이 필요하며, 특히 적절한 신장 기능 지표를 포함한 평가가 요구된다. 한편, PTH(1-34) 및 PTHR1 작용제에 대한 심혈관 결과 자료는 제한적이었다.종합하면, 현재까지의 근거는 PTH 대체요법이 만성 저부갑상선기능저하증 환자에서 기존 보충요법의 한계를 보완할 가능성을 시사하지만, 대부분의 연구가 가설 생성 수준에 머물러 있으며 생화학적 조절을 넘어 환자 중심 임상 결과와 장기 안전성을 확립하기 위해서는 향후 전향적, 대규모 무작위 대조시험이 필요하다. 또한 본 체계적 고찰에서는 질환의 원인에 따른 하위 분석이 가능하지 않아, 향후 연구에서는 이를 고려한 분석이 요구된다.부갑상선기능저하증(HypoPT)의 치료약제 개발 동향은 어떠한가?부갑상선기능저하증(HypoPT)의 치료약제 개발은 기존의 칼슘 및 활성 비타민 D 보충 요법이 지니는 한계를 보완하기 위한 방향으로 진행되어 왔다. 합성 또는 재조합 인간 부갑상선호르몬 유사체(recombinant human parathyroid hormone, rhPTH)를 이용한 PTH 대체요법은, 기존 치료에도 불구하고 저칼슘혈증 관련 증상이 지속되는 HypoPT 환자에서 중요한 치료 대안으로 인식되어 왔다.부갑상선호르몬(PTH)의 N-말단 조각인 PTH(1–34)는 PTH 수용체(PTHR1 및 PTHR2)에 높은 친화도로 결합하여 생물학적 활성을 나타내며, 이러한 특성을 바탕으로 다양한 치료제가 개발되어 왔다.2015년 미국 식품의약국(FDA)은 rhPTH(1–84) 제제인 부갑상선호르몬 주사제 나트파라(Natpara®)를 기존의 칼슘 및 활성 비타민 D 보충 요법으로 충분히 조절되지 않는 만성 HypoPT 환자의 보조요법으로 승인하였으며, 이후 유럽의약품청(EMA)에서도 허가가 이루어졌다. 나트파라는 HypoPT의 병태생리를 직접 보완하는 최초의 PTH 대체요법으로 주목받았다.그러나 해당 제제는 고무 마개에서 유래한 미세입자 오염 문제로 인한 제형 안정성의 한계, 반복적인 제조 및 공급 중단, 그리고 장기 안전성에 대한 우려로 인해 임상적 활용에 제약이 발생하였다. 결국 2024년 나트파라는 시장에서 완전히 철수하였다. 이 사례는 희귀질환 치료제에서 약물의 효능뿐 아니라 제형 안전성, 공급 안정성, 그리고 장기 안전성이 치료의 지속 가능성을 좌우하는 중요한 요소임을 시사한다.하루 1회 투여되는 rhPTH(1–84)는 HypoPT 치료에 일정 부분 진전을 가져왔으나, 생리적인 부갑상선호르몬의 지속적(tonic) 분비 양상을 충분히 재현하지는 못하였다. 임상 자료에 따르면 혈중 칼슘 변동성과 관련된 저칼슘혈증 위험이 완전히 해소되지 않았고, 고칼슘혈증의 발생 빈도는 증가하였으며, 요중 칼슘 배설을 정상 범위로 유지하는 데에도 한계가 있었다. 이에 따라 24시간 동안 보다 안정적이고 지속적인 PTH 노출을 제공할 수 있는 치료 전략에 대한 미충족 수요가 지속되어 왔다.일반적으로 PTH(1–84) 또는 PTH(1–34)를 이용한 대체요법은 정상 칼슘혈증 유지, 혈청 인 수치 감소, 요중 칼슘 배설 감소, 그리고 삶의 질 개선과 같은 잠재적 이점을 보이는 것으로 보고되었다. 그러나 대부분의 연구에서 PTH는 하루 1회 주사 방식으로 투여되었으며, 짧은 혈장 반감기(PTH[1–34] 약 1시간, PTH[1–84] 약 3시간)로 인해 지속적인 PTH 활성 제공에는 구조적인 한계가 있었다.하루 2회 투여에 대한 근거는 제한적이나, 일부 HypoPT 환자를 대상으로 한 연구에서 PTH(1–34)를 하루 2회 투여할 경우 혈중 칼슘 변동 폭이 감소하는 경향이 보고되었다. 또한 일시적 HypoPT 환자를 대상으로 한 소규모 연구에서는 지속 주입 펌프 방식이 여러 생화학적 지표에서 보다 안정적인 조절을 제공하는 것으로 관찰되었다.그럼에도 불구하고 PTH(1–34)는 주로 골다공증 치료제로 개발·허가되어 왔으며, 1일 1회 20 μg 고정 용량으로만 승인되어 있어 HypoPT에서의 오프라벨 사용에는 용량 조절 및 장기 사용 측면에서 한계가 존재하였다.이러한 한계를 극복하기 위해 24시간 주기 동안 생리적 농도 범위에서 보다 안정적인 PTH 노출을 가능하게 하는 PTH(1–34) 기반 지속형 제제인 팔로페그테리파라타이드(palopegteriparatide)가 개발되었다. 해당 제제는 약력학 및 임상 연구를 통해 기존 치료 대비 보다 안정적인 칼슘 항상성 조절 가능성을 제시하고 있다.HypoPT의 전통적인 치료법인 칼슘염 및 활성 비타민 D 보충 요법은 과량 투여에 따른 부담, 불완전한 칼슘 항상성 조절, 그리고 장기적인 신장 합병증 위험 증가라는 한계를 지닌다. 이에 비해 생리적 호르몬 대체를 목표로 하는 PTH 기반 치료 전략은 질환의 병태생리에 보다 부합하는 접근법으로 평가되고 있다.현재 HypoPT 치료 분야에서는 팔로페그테리파라타이드를 포함하여 다양한 신약 후보물질이 개발 중이다. 선택적 PTHR1 작용제인 에네보파라타이드(eneboparatide)는 3상 임상시험 단계에 있으며, 상염색체 우성 저칼슘혈증 1형 치료제로 개발 중인 칼슘감지수용체(calcium-sensing receptor, CaSR) 길항제 엔칼라렛(encaleret) 또한 3상 임상시험이 진행 중이다. 이 외에도 경구용 PTHR1 작용제 및 장기 작용형 PTH 제제가 초기 임상 단계에서 평가되고 있다.TransCon PTH는 어떤 플랫폼인가?TransCon 기술은 Transient Conjugation의 약칭으로, Ascendis Pharma가 개발한 지속형 약물전달 플랫폼이다. 이 기술은 활성 약물(parent drug)에 비활성 고분자 담체(carrier)와 체내에서 가역적으로 분해되는 결합자(cleavable linker)를 결합한 전구약물(prodrug) 구조를 특징으로 하며, 투여 후 체내에서 활성 약물이 시간에 따라 점진적으로 방출되도록 설계되었다.TransCon 기술의 핵심은 활성 약물의 본래 분자 구조와 수용체 결합 특성을 유지하면서 약물의 체내 노출 시간을 연장하고 혈중 농도 변동성을 완화할 수 있다는 점에 있다. 이러한 특성으로 인해 TransCon 플랫폼은 펩타이드 및 단백질 기반 치료제의 약물전달 전략으로 활용되고 있다.TransCon 시스템은 세 가지 주요 구성 요소로 이루어진다. 첫째, 생물학적 활성이 검증된 활성 약물이 포함되며, 둘째, 활성 약물을 물리적으로 보호하고 체내 제거를 지연시키는 비활성 고분자 담체가 결합된다. 셋째, 생리적 조건(pH, 온도 등)에서 자발적으로 분해되는 가역적 링커가 활성 약물과 담체를 연결한다. 따라서 피하 주사 후 체내에서 링커가 점진적으로 분해되면서 활성 약물이 서서히 방출되고, 이에 따라 비교적 안정적인 약물 노출이 유지된다.이러한 전달 특성은 반감기가 짧아 빈번한 투여가 필요한 펩타이드 호르몬 치료에서 투여 간격을 연장할 수 있는 가능성을 제시하며, 특히 내분비 질환 영역에서 적용 가능성이 검토되고 있다.TransCon PTH(palopegteriparatide)는 TransCon 플랫폼을 적용한 지속형 PTH 대체요법으로, 비활성 고분자 담체인 methoxy-polyethylene glycol(mPEG)에 PTH(1–34)를 일시적으로 결합한 전구약물 형태로 설계되었다. 이 담체는 활성 약물을 직접적인 효소 분해 및 신장 배설로부터 보호하며, 투여 직후에는 활성 약물의 수용체 결합을 제한함으로써 일시적인 비활성 상태를 유지한다.피하 투여 후 생리적 조건에서 링커가 점진적으로 분해되면서 활성 PTH(1–34)가 제어된 속도로 방출되고, 그 결과 일정 기간 동안 비교적 지속적인 혈중 PTH 노출이 가능해진다. 이러한 접근은 간헐적 주사 방식과 달리, 보다 연속적인 PTH 신호 제공을 목표로 하는 전달 전략으로 이해된다(Figure 2).이와 같은 지속형 PTH 전달 전략을 통해 TransCon PTH는 기존의 칼슘 및 활성 비타민 D 보충 요법의 한계를 보완할 수 있는 병태생리 기반 치료 접근으로 평가되고 있다.Figure 2. TransConPTH, a Long-Acting Pro-drug Consisting of a Parent Drug(출처: Journal of Bone and Mineral Research, Volume 35, Issue 8, 1 August 2020, Pages 1430–1440). 테리파라타이드(Teriparatide)와 팔로페그테리파라타이드(palopegteriparatide)와의 차이는?테리파라타이드는 부갑상선호르몬(PTH)의 생리적 활성 부분인 1-34 아미노산으로 구성된 제제로서, 주된 작용은 골형성을 촉진하는 데 있다. 이 약제는 짧은 반감기를 가지며 하루 1회 피하 투여 시 PTH가 맥동적으로 상승하며 간헐적 자극을 통해 골전환을 증가시키는 것이 주된 기전이다.이러한 특성으로 인해 테리파라타이드(제품명: 포스테오, FosteoⓇ)는 골다공증 치료를 주요 적응증으로 승인받아 왔으며, HypoPT 환자에서도 제한적으로 사용된 바 있으나, 지속적인 칼슘 및 활성 비타민 D 보충이 필요하고 혈중 칼슘 조절의 변동성이 크다는 점에서 PTH 결핍에 대한 대체요법으로서의 한계가 존재한다.즉, 테리파라타이드는 HypoPT의 핵심 병태생리인 지속적 PTH 부족 상태를 보완하기보다는 골대사 측면에서 부분적 효과를 나타내는 치료 전략에 가깝다.반면, 팔로페그테리파타이드(TransCon PTH)는 PTH 1-34를 기반으로 한 지속형 전구약물(prodrug)로 설계되어, 투여 후 체내에서 서서히 활성형 PTH가 방출되며 24시간 생리적 농도 범위 내의 지속적 PTH 노출을 가능하게 한다.이러한 약동학적 특징은 신장의 칼슘 재흡수를 정상화하고, 1α-수산화효소를 자극하여 활성형 비타민 D 생성을 회복시키며, 결과적으로 칼슘 항상성의 생리적 조절 능력을 회복시키는 데 중점을 둔다.이에 따라 대부분의 환자에서 칼슘 및 활성 비타민 D 보충제 사용을 감량하거나 중단할 수 있고, 혈중 칼슘의 변동 폭이 감소하며, 신장 칼슘 배설 감소에 따른 신석회화 위험이 낮아질 가능성이 보고되고 있다.이러한 점에서 팔로페그테리파타이드는 HypoPT 치료의 근본적 목표인 호르몬 대체요법으로 기능하며, HypoPT의 병태생리에 직접 접근한다는 임상적 의의가 있다.요약하면, 테리파라타이드는 그 기전상 골다공증 치료에 적합한 약제로서 HypoPT 환자에서의 활용은 제한적이지만, 팔로페그테리파타이드는 PTH 결핍 자체를 치료 대상으로 하여 생리적 PTH 작용을 지속적으로 구현하는 최신 치료제로 평가된다.팔로페그테리파라타이드(Palopeg-PTH)는 어떤 약제인가?팔로페그테리파라타이드는 PEGylation 기술을 적용한 PTH(1-34) 유사체의 전구약물로, 독점적인 TransCon 링커를 통해 비활성 담체에 일시적으로 결합된 PTH(1-34)로 구성되어 있다.PTH(1-34)는 84개 아미노산으로 이루어진 인간 PTH 중 생물학적으로 활성인 N-말단 34개 아미노산과 동일하다. 담체는 가지형(branched) 구조의 메톡시폴리에틸렌글리콜(mPEG)로 구성되어 있다.이 약제는 하루 1회 피하주사로 24시간 동안 생리적 범위의 PTH 노출을 유지하도록 설계되었으며, 약물의 약동학적 반감기는 약 60시간이다. 생리적 조건에서 PTH(1-34)를 서서히 방출하여 전신적으로 지속적인 노출을 제공함으로써, 내인성 PTH 분비 양상과 유사한 특성을 보인다.내인성 PTH는 혈청 칼슘을 증가시키고 혈청 인산을 감소시켜 세포외 칼슘 및 인산 항상성을 유지한다. 이러한 효과는 뼈 회전을 촉진하여 골로부터 칼슘과 인산을 동원하고, 신장에서 칼슘 재흡수를 증가시키는 동시에 인산 배설을 촉진하며, 활성 비타민 D 합성을 증가시켜 장내 칼슘과 인산 흡수를 증진시키는 기전을 통해 매개된다.내인성 PTH와 유사하게, 팔로페그테리파라타이드에서 방출된 PTH(1-34)는 주요 수용체인 부갑상선호르몬 1 수용체(PTH1R)를 통해 이러한 생리적 효과를 발휘하며, 이 수용체는 조골세포, 골세포, 신장 세뇨관 세포를 포함한 여러 조직에서 발현되어 있다.이 약제는 다기관 무작위 이중맹검 위약대조 26주 연구인 PaTHway 임상시험을 통해, 단순한 보조요법을 넘어 HypoPTH의 생리적 호르몬 결핍을 보완하는 대체요법으로서의 가능성을 제시하였다.기존의 칼슘 및 활성 비타민 D 중심 치료가 갖는 혈중 칼슘 변동성, 신장 부담, 복약 복잡성 및 삶의 질 저하와 같은 한계를 보완할 수 있는 치료 옵션으로서, 장기 관리 측면에서 보다 안정적인 치료 전략으로의 전환 가능성을 시사한다.팔로페그테리파라타이드의 임상적 의미는 어떠한가?만성 저부갑상선기능저하증(HypoPTH)은 환자 수는 많지 않으나 평생에 걸친 지속적 치료가 필요한 질환으로, 기존 치료만으로는 안정적인 생화학적 지표 유지를 달성하기 어려운 경우가 적지 않아 임상적 관리 부담이 크다.실제 임상 현장에서는 기존의 칼슘 및 활성 비타민 D 기반 치료에도 불구하고 저칼슘혈증 증상의 반복, 고용량 약제 의존, 신장 합병증의 진행 위험 등으로 인해 치료 목표 달성이 제한되는 사례가 보고되고 있다.이러한 한계를 고려할 때, PTH 기능 결핍이라는 질환의 병태생리를 직접적으로 보완할 수 있는 치료 옵션의 확보는 환자의 장기적 임상 안정성과 삶의 질 개선을 위해 중요하다.팔로페그테리파라타이드는 이러한 미충족 의료 수요를 충족할 수 있는 새로운 기전의 치료 옵션으로서, 기존 치료로 충분한 조절이 어려운 성인 만성 HypoPTH 환자에서 임상적으로 의미 있는 역할을 할 수 있는 약제로 평가될 수 있다.특히 기존 치료에도 불구하고 혈중 칼슘 조절이 불안정한 경우, 신장 합병증 발생 위험이 우려되는 경우, 또는 치료 부담으로 인해 삶의 질 저하가 현저한 환자군에서 팔로페그테리파라타이드는 임상적으로 고려할 가치가 높은 치료 선택지가 될 수 있다. 향후 제도적 기반이 마련된다면, 해당 치료의 임상적 유용성과 더불어 사회경제적 가치에 대해서도 추가적인 검토가 가능할 것이다.결론적으로, 팔로페그테리파라타이드는 HypoPTH 치료 영역에서 질환의 근본적인 병태를 반영한 치료 전략의 하나로서 의미를 가지며, 장기적 질환 관리 체계에서 중요한 구성 요소로 논의될 필요가 있다.팔로페그테리파라타이드(YORVIPATHⓇ) 허가임상은 어떻게 진행되었나?성인 부갑상선저하증 환자에서 YORVIPATH의 유효성과 안전성은 26주 동안 진행된 무작위배정, 이중눈가림, 위약대조 3상 임상시험인 Study 1(NCT04701203)에서 평가되었다. 이 연구에는 총 82명의 환자가 포함되었으며, 무작위배정 이전 약 4주간의 선별 기간 동안 환자들은 혈액·대사 지표를 안정화시키기 위한 조정을 받았다.선별 기간 동안 칼슘과 활성 비타민 D 보충제의 용량을 조절하여 알부민 보정 혈청 칼슘을 7.8~10.6mg/dL 범위 내로 유지하고, 혈청 마그네슘을 1.3mg/dL 이상이면서 정상 상한 미만으로 맞추었으며, 25(OH) 비타민 D는 20~80ng/mL 범위를 유지하도록 하였다.이후 이중눈가림 단계에서 환자들은 YORVIPATH 18mcg/day 또는 위약을 칼슘 및 활성 비타민 D와 병용하여 투여받도록 무작위 배정되었으며, 총 61명이 YORVIPATH 투여군, 21명이 위약군에 배정되었다.무작위배정은 부갑상선저하증의 발생 원인이 수술 후인지 혹은 기타 원인인지에 따라 층화되었고, 시험약과 기존 치료제는 알부민 보정 혈청 칼슘 수치에 기반해 단계적으로 용량을 조절하였다.등록 시 환자의 평균 연령은 49세(범위 19~78세)였으며, 여성 비율이 78%, 백인 비율이 93%로 대부분을 차지했다. 전체 환자의 85%는 목 부위 수술로 인한 후천성 부갑상선저하증이었고, 나머지는 특발성(7명), 자가면역 다내분비증후군 1형(APS-1, 2명), 상염색체우성 저칼슘혈증 1형(ADH1, CaSR 변이, 1명), DiGeorge 증후군(1명), HDR 증후군(GATA3 변이, 1명) 등 다양한 비수술성 원인을 가지고 있었다. 기준선에서 부갑상선저하증의 중앙 지속 기간은 8.5년으로, 최단 1년부터 최장 56년에 이르기까지 다양했다.기준선에서 알부민 보정 혈청 칼슘은 YORVIPATH군에서 평균 8.8mg/dL, 위약군에서 8.6mg/dL이었으며, 24시간 소변 칼슘 평균 배설량은 각각 392mg/day와 329mg/day였다. 칼슘 투여량(원소량 기준)은 평균 1839mg/day였고, 활성 비타민 D의 평균 용량은 칼시트리올 투여 환자에서 0.75mcg/day, 알파칼시돌 투여 환자에서 2.3mcg/day였다.유효성 평가는 26주차에 다음 조건을 모두 충족한 대상자의 비율을 기준으로 수행하였다.• 알부민 보정 혈청 칼슘이 정상 범위(8.3~10.6mg/dL)에 도달할 것• 22주차 이후부터 기존 치료에 의존하지 않을 것(활성 비타민 D를 전혀 사용하지 않고, 칼슘 보충제는 PRN 복용 없이 하루 600mg 이하로 유지한 상태)• 22주차 이후 시험약 용량이 증가하지 않았을 것• 22주차 이후 활성 비타민 D와 칼슘 보충제 관련 데이터 누락이 없을 것• 전체 26주 치료 기간 동안 시험약 1일 투여 용량이 30mcg 이하일 것26주차 평가에서 YORVIPATH군에서는 68.9%(42/61)의 환자가 모든 유효성 평가 기준을 충족한 반면, 위약군에서는 4.8%(1/21)만이 기준을 충족하였다. 두 군 간 치료 효과 차이는 64.2%였으며, 95% 신뢰구간은 49.5%~78.8%였다.YORVIPATH에 무작위 배정된 대상자 중 유효성 평가 기준을 충족한 비율은 시간 경과에 따라 감소하였다. 26주차에서는 68.9% (42/61)였으며, 공개라벨 연장 기간 동안 52주차와 78주차에서는 각각 39.3% (24/61)로 동일하였다.한편, 용량 상향 조절(dose up-titration)을 허용했을 때, 정상 칼슘혈증을 유지하고 활성 비타민 D 및 치료용량의 칼슘 보충제에서 독립적 상태를 유지한 대상자의 비율은 52주차에 64% (39/61), 78주차에 66% (40/61)였다.팔로페그테리파라타이드(YorvipathⓇ)의 임상적 평가는 어떠한가?부갑상선기능저하증은 부갑상선호르몬(parathyroid hormone, PTH)의 결핍으로 인해 저칼슘혈증, 고인산혈증 및 골대사 이상을 초래하는 내분비 질환이다. 현재의 표준 치료는 경구 칼슘과 활성 비타민 D 보충 요법에 의존하고 있으나, 이러한 치료는 PTH의 생리적 기능을 직접적으로 대체하지 못한다는 한계가 있다.그 결과 혈중 칼슘 변동성이 크고, 고칼슘뇨증, 신장 석회화, 신기능 저하 등 장기 합병증의 위험이 증가할 수 있어, 임상 현장에서 장기적 관리에 어려움이 지속적으로 제기되고 있다. 이러한 이유로 보다 생리적인 치료 접근의 필요성이 꾸준히 논의되어 왔다.PTH 대체요법은 칼슘 항상성 조절과 신장 및 골대사 기능을 동시에 개선할 수 있는 질환 기전 기반 치료 전략으로 주목받아 왔다. 테리파라타이드(teriparatide, PTH[1-34])는 일부 난치성 환자에서 저칼슘혈증 증상 조절에 효과를 보였다는 보고가 있으나, 혈중 농도 변동성, 그리고 부갑상선기능저하증 환자에서의 장기적 안전성 및 유효성 근거 부족으로 인해 표준 치료로 확립되지는 못하였다.팔로페그테리파라타이드(YorvipathⓇ)는 테리파라타이드(PTH[1-34])에 PEGylation 기반 TransCon 기술을 적용한 프로드럭으로, 하루 1회 피하주사만으로 24시간 동안 비교적 지속적인 PTH 노출을 제공하도록 설계된 제제이다.이러한 약동학적 특성은 PTH의 생리적 분비 양상에 보다 근접한 대체요법의 구현 가능성을 제시한다. 이를 통해 기존 치료 대비 혈중 칼슘 조절의 안정성 향상, 칼슘 및 활성 비타민 D 보충제 의존도 감소, 그리고 신장에 가해지는 칼슘 부담 완화라는 잠재적 임상적 이점을 기대할 수 있다.최근 임상 연구에서는 팔로페그테리파라타이드 투여 시 혈중 칼슘 수치가 목표 범위 내에서 비교적 안정적으로 유지되고, 기존 보조요법의 용량을 줄일 수 있는 가능성이 보고되었다. 또한 신장 기능과 관련된 주요 안전성 지표에서 임상적으로 의미 있는 악화 신호가 제한적으로 관찰되어, 장기 치료가 요구되는 만성 부갑상선기능저하증 환자에서 치료 지속성을 고려한 옵션으로 평가될 수 있다.아울러, 하루 1회 투여라는 단순한 투약 방식은 치료 순응도 개선과 환자 삶의 질 향상 측면에서도 중요한 장점으로 작용할 수 있다.물론 현재까지의 임상 근거는 연구 기간이 제한적이고, 일부 연구에서는 대조군 비교가 충분하지 않다는 방법론적 한계를 가진다. 또한 장기적인 골대사 영향, 신장 합병증 감소에 대한 명확한 임상적 근거, 비용-효과성 평가 등은 향후 추가적인 연구를 통해 보완되어야 할 과제로 남아 있다.그럼에도 불구하고, 기존 치료로 충분한 조절이 어려운 환자군에서 질환의 근본적 병태에 접근하는 치료 전략을 제시했다는 점에서 팔로페그테리파라타이드는 중요한 임상적 의미를 갖는다.결론적으로, 팔로페그테리파라타이드는 기존 보충요법의 한계를 보완하고 PTH 결핍이라는 질환의 본질을 반영한 치료 접근을 가능하게 하는 제제로서, 성인 만성 부갑상선기능저하증의 장기 관리 전략에서 핵심적인 치료 옵션 중 하나로 고려될 충분한 근거와 잠재적 가치를 지닌다.참고문헌1. Dolores Shoback “Hypoparathyroidism” N Engl J Med 2008;359:391-403.2. David B Karpf et al. “A Randomized Double-Blind Placebo-Controlled First-In-Human Phase1 Trial of TransConPTH in Healthy Adults” Journal of Bone and Mineral Research Journal of Bone and Mineral Research, Volume 35, Issue 8, 1 August 2020, Pages 1430–1440).3. Lars Rejnmark “Treatment of Hypoparathyroidism by Re-Establishing the Effects of Parathyroid Hormone” Endocrinol Metab 2024;39:262-266.4. Jens Bollerslev et al. “Revised European Society of Endocrinology Clinical Practice Guideline: Treatment of Chronic Hypoparathyroidism in Adults“ European Journal of Endocrinology, 2025, 193, G49–G78. 5. Lars Rejnmark et al. “Palopegteriparatide Treatment Improves Renal Function in Adults with Chronic Hypoparathyroidism: 1-Year Results from the Phase3 PaTHway Trial“ Adv Ther (2024) 41:2500–2518.6. 기타 인터넷 자료(보도 자료, 제품 설명서 등.2025-12-19 06:00:55최병철 박사 -
 10년만의 급여옵션 '코센틱스', 화농성한선염 전략 바꾼다[데일리팜=어윤호 기자] 국내 화농성 한선염 치료환경이 '코센틱스' 보험급여 적용을 계기로 전환점을 맞고 있다.지난 2023년 12월, 한국노바티스의 인터루킨(IL)-17A억제제 코센틱스(세쿠키누맙)는 화농성한선염(HS, Hidradenitis suppurativa) 적응증을 확대, 약 8년 만의 새로운 생물학적제제 치료옵션으로 등극했다.하지만 최근까지 비급여로 머물러, 환자들이 실질적으로 선택할 수 있는 생물학적제제는 휴미라가 유일했다.허가 후 약 2년 뒤, 2025년 12월 1일부로 코센틱스가 성인 중증 화농성 한선염 환자 치료로 급여 기준을 설정하면서 사실상 약 10년 만에 국내 화농성한선염 시장에 새로운 기전의 급여 옵션을 갖추게 됐다.코센틱스의 급여 확대 과정은 순탄하지 않았다. 코센틱스는 2023년 12월 적응증 허가 후 곧바로 급여 신청을 제출했으나 외부적인 요인으로 급여 검토가 지연돼 회사 측의 자진철회 후, 2024년 11월 다시 급여 확대 신청을 제출했다.그러나 이후로도 국내의 약가 제도 변화, 최혜국 약가참조 정책(MFN, Most Favored Nations) 논의 등 여러 외부적 요인이 겹치며 진전에 어려움을 겪었지만, 대규모 글로벌 임상 데이터, 국제 가이드라인의 권고, 그리고 국내 환자들의 미충족 수요 등이 근거로 인정되면서 결국 재신청 1년 만에 급여 기준 확대에 성공했다.코센틱스는 기존 휴미라와 다른 기전으로 작용하는 약제라는 점도 눈 여겨 볼만 하다. 종양괴사인자(TNF-α, Tumor Necrosis Factor-alpha)를 차단해 염증 반응을 억제하는 휴미라와 달리, 코센틱스는 염증성 면역질환에 주요한 역할을 하는 IL-17A를 직접적으로 억제하는 기전으로 염증과 관련된 사이토카인과 케모카인 방출을 억제해 HS에서 농양과 염증성 병변을 줄여 주는 역할을 한다.즉 이러한 기전적 차이를 가진 새로운 약제의 치료 접근성이 개선됐다는 것은 치료 반응 양상과 내약성 측면에서 환자들에게 새로운 선택지를 제공할 뿐 아니라, 각 기전에 따른 임상적 특성, 환자의 건강 상태 및 동반질환 등을 종합적으로 고려해 보다 정교한 맞춤형 치료 계획을 수립할 수 있는 환경이 마련됐다는 점에서 의미가 있다.또 코센틱스의 급여 검토 과정에서 생물학적 제제의 급여 기준이 재정비되면서, 기존 중증 환자(Hurley 3 단계)에서만 적용되던 생물학적 제제 급여 범위가 Hurley 2 단계인 중등증에서 중증 사이의 환자까지 확대된 점 역시 고무적이다.급여 확대로 인한 또 하나의 변화는 환자 접근성과 치료 선택지 확대다. 산정특례 적용 시, 코센틱스 300mg의 1회 기준 환자 부담금은 11만3482원이다. 코센틱스는 치료 개시 첫 한달 동안은 매주 1회씩 투여하며, 이후부터 4주 간격으로 투여한다. 치료 시작한 첫 달을 제외한 치료 유지 기간에는 월 1회씩 한달 기준 11만3482원을 부담하게 된다.휴미라는 40mg 1회 기준 환자 부담금은 2만8640원으로, 매주 혹은 2주 간격으로 투여가 필요하다. 월 4회씩 한달 기준으로 11만4560원 수준이다. 치료 유지 기간에 환자 본인 부담금은 두 약제가 거의 동일한 수준으로, 환자는 큰 비용 부담 없이 기전이 다른 치료제를 선택 및 유지할 수 있게 됐다.장민수 대한여드름주사학회 총무이사(고신대학교복음병원 피부과 교수)는 "HS는 완치가 어려운 질환으로, 일반적인 치료에도 병의 경과에 호전이 없거나 증상이 갈수록 심해지는 경우가 있는데, 생물학적제제를 통해 체계적인 치료 계획을 수립한다면 전략적인 관리가 가능하다"고 설명했다.아울러 "그러나 작용 기전이 다른 다양한 생물학적 제제를 선택할 수 있는 건선, 아토피피부염 등과 달리, HS는 한가지 기전의 생물학적제제만 사용 가능해 그간 치료옵션 선택에 제한이 있었다. 코센틱스 급여 확대로 기존 치료로 반응이 불충분하거나 부작용으로 치료를 중단해야 했던 환자들의 치료 선택지가 보다 확대될 수 있게 됐다"고 덧붙였다.한편 코센틱스는 최근 발표된 SUNNY 연구의 4년(204주) 연장 연구 데이터에서도 52주차에 HiSCR를 달성한 환자에게 코센틱스를 꾸준히 투여했을 때 204주차 HiSCR 달성률이 83.2%로 나타나, 치료 시작 후 4년 시점까지 증상 개선 효과가 유지되는 것을 확인했다.2025-12-19 06:00:46어윤호 기자
10년만의 급여옵션 '코센틱스', 화농성한선염 전략 바꾼다[데일리팜=어윤호 기자] 국내 화농성 한선염 치료환경이 '코센틱스' 보험급여 적용을 계기로 전환점을 맞고 있다.지난 2023년 12월, 한국노바티스의 인터루킨(IL)-17A억제제 코센틱스(세쿠키누맙)는 화농성한선염(HS, Hidradenitis suppurativa) 적응증을 확대, 약 8년 만의 새로운 생물학적제제 치료옵션으로 등극했다.하지만 최근까지 비급여로 머물러, 환자들이 실질적으로 선택할 수 있는 생물학적제제는 휴미라가 유일했다.허가 후 약 2년 뒤, 2025년 12월 1일부로 코센틱스가 성인 중증 화농성 한선염 환자 치료로 급여 기준을 설정하면서 사실상 약 10년 만에 국내 화농성한선염 시장에 새로운 기전의 급여 옵션을 갖추게 됐다.코센틱스의 급여 확대 과정은 순탄하지 않았다. 코센틱스는 2023년 12월 적응증 허가 후 곧바로 급여 신청을 제출했으나 외부적인 요인으로 급여 검토가 지연돼 회사 측의 자진철회 후, 2024년 11월 다시 급여 확대 신청을 제출했다.그러나 이후로도 국내의 약가 제도 변화, 최혜국 약가참조 정책(MFN, Most Favored Nations) 논의 등 여러 외부적 요인이 겹치며 진전에 어려움을 겪었지만, 대규모 글로벌 임상 데이터, 국제 가이드라인의 권고, 그리고 국내 환자들의 미충족 수요 등이 근거로 인정되면서 결국 재신청 1년 만에 급여 기준 확대에 성공했다.코센틱스는 기존 휴미라와 다른 기전으로 작용하는 약제라는 점도 눈 여겨 볼만 하다. 종양괴사인자(TNF-α, Tumor Necrosis Factor-alpha)를 차단해 염증 반응을 억제하는 휴미라와 달리, 코센틱스는 염증성 면역질환에 주요한 역할을 하는 IL-17A를 직접적으로 억제하는 기전으로 염증과 관련된 사이토카인과 케모카인 방출을 억제해 HS에서 농양과 염증성 병변을 줄여 주는 역할을 한다.즉 이러한 기전적 차이를 가진 새로운 약제의 치료 접근성이 개선됐다는 것은 치료 반응 양상과 내약성 측면에서 환자들에게 새로운 선택지를 제공할 뿐 아니라, 각 기전에 따른 임상적 특성, 환자의 건강 상태 및 동반질환 등을 종합적으로 고려해 보다 정교한 맞춤형 치료 계획을 수립할 수 있는 환경이 마련됐다는 점에서 의미가 있다.또 코센틱스의 급여 검토 과정에서 생물학적 제제의 급여 기준이 재정비되면서, 기존 중증 환자(Hurley 3 단계)에서만 적용되던 생물학적 제제 급여 범위가 Hurley 2 단계인 중등증에서 중증 사이의 환자까지 확대된 점 역시 고무적이다.급여 확대로 인한 또 하나의 변화는 환자 접근성과 치료 선택지 확대다. 산정특례 적용 시, 코센틱스 300mg의 1회 기준 환자 부담금은 11만3482원이다. 코센틱스는 치료 개시 첫 한달 동안은 매주 1회씩 투여하며, 이후부터 4주 간격으로 투여한다. 치료 시작한 첫 달을 제외한 치료 유지 기간에는 월 1회씩 한달 기준 11만3482원을 부담하게 된다.휴미라는 40mg 1회 기준 환자 부담금은 2만8640원으로, 매주 혹은 2주 간격으로 투여가 필요하다. 월 4회씩 한달 기준으로 11만4560원 수준이다. 치료 유지 기간에 환자 본인 부담금은 두 약제가 거의 동일한 수준으로, 환자는 큰 비용 부담 없이 기전이 다른 치료제를 선택 및 유지할 수 있게 됐다.장민수 대한여드름주사학회 총무이사(고신대학교복음병원 피부과 교수)는 "HS는 완치가 어려운 질환으로, 일반적인 치료에도 병의 경과에 호전이 없거나 증상이 갈수록 심해지는 경우가 있는데, 생물학적제제를 통해 체계적인 치료 계획을 수립한다면 전략적인 관리가 가능하다"고 설명했다.아울러 "그러나 작용 기전이 다른 다양한 생물학적 제제를 선택할 수 있는 건선, 아토피피부염 등과 달리, HS는 한가지 기전의 생물학적제제만 사용 가능해 그간 치료옵션 선택에 제한이 있었다. 코센틱스 급여 확대로 기존 치료로 반응이 불충분하거나 부작용으로 치료를 중단해야 했던 환자들의 치료 선택지가 보다 확대될 수 있게 됐다"고 덧붙였다.한편 코센틱스는 최근 발표된 SUNNY 연구의 4년(204주) 연장 연구 데이터에서도 52주차에 HiSCR를 달성한 환자에게 코센틱스를 꾸준히 투여했을 때 204주차 HiSCR 달성률이 83.2%로 나타나, 치료 시작 후 4년 시점까지 증상 개선 효과가 유지되는 것을 확인했다.2025-12-19 06:00:46어윤호 기자 -
 "1차 치료 전면에 선 ADC…'엔허투·다트로웨이' 두각"[싱가포르=손형민 기자] "전이 단계에서는 여전히 절반 가까운 유방암 환자의 생존기간이 5년을 넘기지 못합니다. HER2 과발현 환자의 상당수는 1차 치료 후 2년 안에 질병이 진행되고, 삼중음성유방암에는 표적치료제가 부재해 더 빨리 재발합니다. 결국 더 앞선 치료에서 더 강력한 옵션을 제공하는 것이 환자 생존의 핵심입니다."김성배 서울아산병원 종양내과 교수와 박경화 고려대 안암병원 종양내과 교수는 최근 싱가포르에서 열린 ESMO ASIA 2025 현장에서 기자들과 만나 전이성 유방암의 가장 큰 미충족 수요는 효과적인 1차 치료 전략의 재정의라며 이렇게 강조했다.왼쪽부터 박경화 고대안암병원 종양내과 교수, 김성배 서울아산병원 종양내과 교수전이성 유방암은 여전히 완치보다는 얼마나 오래, 잘 버티게 하느냐가 현실적인 목표로 거론된다. 조기 유방암의 5년 생존율이 99%를 넘는 반면, 전이 단계에서 진단된 유방암 환자의 5년 생존율은 약 49% 수준에 그치기 때문이다. 특히 전이성 유방암은 HER2, 호르몬 수용체(HR) 발현 여부에 따라 아형과 치료 전략이 완전히 갈리며, 각 아형마다 뚜렷한 미충족 수요가 남아 있다.HER2가 과발현된 HER2 양성 유방암의 경우 지난 10여 년간 1차 표준치료로 자리해 온 탁센계열 약물+허셉틴(트라스투주맙)+퍼제타(터투주맙) 등의 이른바 'THP 요법'으로 생존 연장은 이뤄졌지만, 실제로는 상당수 환자에서 2년 이내 질병이 진행되고 약 25%에서 뇌전이가 발생하는 한계가 있었다. HER2와 HR, 에스트로겐 모두 발현되지 않는 삼중음성유방암(TNBC)은 진단 5년 이내 원격 전이 빈도가 높고, 진단 후 1~3년 사이 재발 위험이 급격히 치솟는 가장 공격적인 아형이지만, 여전히 타깃 가능한 표적이 제한적이라는 점이 문제로 지적돼 왔다.이에 앞단 치료의 중요성이 부각되고 있다. 전이성 유방암에서 약물치료는 치료 라인이 뒤로 갈수록 효과가 떨어지는 경향이 뚜렷하다. 환자 상태가 비교적 양호한 초반 시퀀스에 얼마나 효과적인 치료제를 배치하느냐가 전체 생존 곡선을 좌우할 수 있다는 의미다. 이런 상황에서 HER2 표적 항체약물접합체(ADC)인 '엔허투(트라스투주맙데룩스테칸)'는 DESTINY-Breast09 임상 3상 연구를 통해 지난 10년 이상 HER2 양성 전이성 유방암의 1차 표준으로 자리해 온 THP 요법보다 무진행생존기간(PFS)을 약 1.5배(40.7개월) 연장시키며 1차 치료 패러다임 변화를 예고했다. 특히 뇌전이나 PIK3CA 변이 등 고위험군에서도 일관된 혜택을 보인 점이 주목을 받고 있다.TNBC 영역에서도 변화의 조짐이 나타났다. 지금까지 면역항암제를 쓸 수 있는 PD-L1 양성 환자는 전체 TNBC의 일부에 그쳤고, 나머지 60~70% 환자는 독성이 높고 내성 발생이 잦은 세포독성항암제에 의존해야 했다. Trop-2 표적 ADC '다트로웨이(다토포테 데룩스테칸)'는 TROPION-Breast02 임상3상에서 면역치료가 불가능한 전이성 TNBC 1차 치료에서 기존 세포독성항암제 대비 PFS와 전체생존기간(OS_)모두를 유의하게 개선하며, 이 영역의 주요 ADC 기반 1차 옵션으로 부상했다.김 교수와 박 교수는 주요 유방암 영역에서 ADC들이 좋은 효과를 나타내고 있다며 치료 전략을 다시 설계해야 하는 시점이라고 입을 모았다.Q. 엔허투가 DESTINY-Breast09 연구를 통해 1차 치료까지 앞당겨지게 되었는데, 해당 연구에는 어떠한 임상적 가치가 있는지 궁금하다.박경화 교수: HER2 양성 전이성 유방암 환자의 약 25%에서는 뇌 전이가 발생하는데, THP 요법은 이를 막거나 치료하기는 다소 어려운 상황이다. 또 바이오마커 관련 임상 연구를 해보면 PIK3CA 변이와 같은 내성 유전자가 있는 경우에는 변이가 없는 환자들에 비해 PFS가 조금 더 짧게 나타난다.이러한 상황에서 HER2 양성 전이성 유방암 2차 치료에서 큰 성공을 이루었던 엔허투가 1차 치료로 앞당겨지게 된 것이다. 번번 연구에서 엔허투는 1차 치료 시 PFS에 있어 40.7개월이라는 역사적인 결과를 나타냈다. 또 해당 연구에는 이미 뇌 전이가 있는 환자가 약 10% 정도 포함이 됐고, PIK3CA 변이가 있는 환자도 포함이 되었는데, 모든 환자에서 기존 1차 치료 대비 일관되게 우월한 효과를 보여줬다. 기존 의학적 미충족 요구가 있던 환자군에서 확실한 치료 이점이 있을 것으로 생각된다.Q. 엔허투가 실제 임상 현장에 1차 치료로 도입된다면, 치료 전략을 어떻게 수립해야 하는가?김성배 서울아산병원 종양내과 교수김성배 교수: 효과가 증명된 치료제를 써야 하는 것이 맞다. 다만 THP 요법 또한 효과가 좋기도 하고, 엔허투는 약 10%의 환자에서 간질성폐질환(ILD)의 우려가 있기도 하다. 최대한 종양을 감소시키기 위한 목적으로는 세포독성항암제인 탁산이 포함된 THP 요법을 보통 6-8 사이클로 사용하는데, 6 사이클 치료 후 트라스투주맙과 퍼투주맙 치료만 유지되어도 생존기간이 12개월 이상은 더 유지가 된다. 그럼에도 기존 THP요법의 벽을 엔허투가 무너뜨렸다는 점에서는 의미가 크다. 또한 HER2 양성 유방암은 질환 자체가 공격적인 타입이기 때문에 일단 처음에는 엔허투를 사용하게 될 것이라고 본다. 그 이후 유지를 위한 치료 전략을 어떻게 수립할 것인지는 별개의 문제라고 생각한다.박경화 교수: THP 요법의 효과가 좋은 환자에서는 삶의 질이 굉장히 좋게 나타난다. 국내에는 허가가 되어 있지 않지만, HER2 양성이면서 호르몬 수용체 양성인 경우에는 허셉틴과 퍼제타를 유지하면서 호르몬 치료를 추가할 수 있기 때문이다. 또 최근 발표된 PATINA 연구에서는 CDK4/6 억제제를 추가하면 굉장히 긴 PFS를 나타낼 수 있는 것으로 확인되면서 기대를 받고 있다.반면 엔허투는 치료 효과가 좋지만, 삶의 질에 있어서는 약간의 우려도 존재한다. 만약 실제 임상 현장에 엔허투가 1차 치료 급여로 도입이 된다 하더라도, 꼭 모든 환자의 1차 치료에 엔허투가 필요하다고 보지 않을 수 있다. 결국 전략적으로 적용을 해야 될 것으로 생각된다.Q. 엔허투+퍼제타 병용요법을 어떤 환자에게 우선적으로 사용해야 할 지도 궁금하다.박경화 교수: 처음부터 중추신경계 전이가 있거나 PIK3CA 변이가 있는 환자들은 반응이 더디거나 내성이 빨리 생기는 것으로 알려져 있는데, 이처럼 진단 시 전이가 여러 곳에 많이 되어서 종양 부담이 큰 환자들은 빠르게 종양을 줄여줄 필요가 있다. 따라서 이러한 경우 엔허투+퍼투주맙 병용요법이 기존 THP 요법 대비 더 빠른 종양 감소 효과를 볼 수 있기 때문에, 해당 환자군에서 좀 더 선호하는 요법이 될 것으로 생각한다.김성배 교수: THP 요법의 피보탈 임상인 CLEOPATRA 연구에서는 참여자 중 보조요법으로 트라스투주맙을 이미 사용했던 환자가 전체의 약 10% 미만이었다. 기존 보조요법으로 허셉틴을 이미 사용했는데 재발을 했다면 질병의 성질이 더 공격적인 것으로 여길 수 있는데, DESTINY-Breast09연구는 이러한 환자군이 포함되고도 PFS가 40.7개월로 나타난 것이라 그 의미가 더 크다고 본다.Q. 엔허투 병용요법이 국내 허가·급여될 경우 1차 표준치료는 어떻게 바뀌게 될 지, 또한 급여 가능성은 어떻게 보는지 궁금하다.박경화 교수: 만약 엔허투가 1차 치료로 인정이 된다면 결국 환자 상황에 따라 결정이 되어야 한다. 국내의 경우 엔허투가 1차 치료에서 보험이 된다면 모든 환자분들이 쓰지 않으면 손해를 본다고 생각하고 모두 사용 하고싶어 할 것 같다. 다만 1차에 THP 요법을 쓴다고 해서 엔허투를 사용할 기회가 사라지는 것은 아니기 때문에, 환자 그리고 보호자와 충분히 상의해서 어떤 치료제를 먼저 사용하는 것이 환자에게 유리할지, 기저질환 또는 삶의 질과 같은 요소들을 고려해 판단할 필요가 있다.개인적으로는 뇌 전이나 PIK3CA 변이가 있거나 종양 부담이 큰 특수한 경우 외에는 HER2 양성이면서 호르몬 수용체 양성인 환자에서는 THP 요법을 먼저 사용할 것 같다. THP 요법이 효과가 있다면 입랜스(팔보시클립) 유지요법인 PATINA 요법까지 더해 상당히 오랜 기간 효과를 유지할 수 있기 때문이다. 그러나 HER2 양성이거나 종양 부담이 높아서 증상을 빠르게 경감시켜줘야 한다면 엔허투를 먼저 사용할 것 같다.김성배 교수: 최근 DESTINY-Breast11 연구에서 수술 전 보조요법으로 엔허투 4사이클 이후 THP 요법 4사이클을 투약한 환자군과 세포독성항암제 4사이클 이후 THP 요법 4사이클을 투약한 환자군을 비교했더니, 엔허투를 사용한 환자군에서 병리학적 완전관해(PCR)가 높게 나타난 것으로 확인되었으며, 특히 호르몬 수용체 음성 유방암 환자군의 경우 83.1%로 보고됐다. 또 DESTINY-Breast05 연구에서는 수술 전 보조요법 이후 PCR에 도달하지 않은 환자들에게 엔허투를 14사이클 더 사용했더니 효과가 좋았다는 결과도 발표됐다. 이러한 경우 두 가지 모두 효과가 좋다면 실제로는 어떤 순서로 치료해야 할지 딜레마가 될 수 있다. 원칙은 환자 상황을 모두 고려해 결정하는 것이다. 일반적으로는 효과가 좋은 치료제라면 결국 앞 단계로 오게 되어 있다.Q. 다트로웨이의 질문을 이어나가려고 한다. TNBC 환자의 약 70%가 면역항암제를 사용할 수 없다고 하는데, 이렇게 많은 환자에서 면역항암제가 듣지 않는 이유가 무엇인가? 다른 암종도 면역항암제를 사용할 수 없는 비율이 비슷한지, 아니면 삼중 음성 유방암만의 특성인지 궁금하다.박경화 고대안암병원 종양내과 교수박경화 교수: ADC 항암제라는 약물을 훨씬 정밀하게 전달하는 약제가 나오면서 상황이 완전히 바뀌었다. ADC에 실린 약물 자체도 기존 유방암 치료에서 쓰이지 않던 새로운 약물이었고, 기존 항암제보다 훨씬 효과적으로 암세포를 사멸하는 기전을 가지고 있다. 그래서 면역항암제와 ADC가 시너지를 일으키면서 유방암 치료 효과가 더 좋아졌다.특히 PD-L1 음성 환자에서는 지금까지 세포독성항암제밖에 쓸 수 없었는데, 이 마저도 독성 때문에 오래 쓰지 못했고 PFS도 길어야 4-5개월 수준이었다. 그리고 2-3번 정도 치료하면 환자분들이 돌아가시는 경우도 많아서 OS도 1년 조금 넘는 정도였다. 그런데 ADC 항암제라는 혁신적인 치료제가 나오면서 이제는 확실하게 생존 연장 효과가 확인됐다. 특히 다트로웨이는 이번 TROPION-Breast02 연구에서 이러한 효과가 처음으로 증명된 것이다.김성배 교수: 면역항암제는 PD-L1 발현에 의존한다. 삼중 음성 유방암 환자의 약 30-40% 정도만 PD-L1 양성이라서 면역항암제의 표적이 된다. PD-L1 발현이 없는 나머지 60-70% 환자들은 그냥 기존 세포독성항암제를 쓸 수밖에 없다. 기본적으로 ADC는 약물이 선택적으로 암세포를 타깃 한다는 특징이 있기 때문에 효과가 좋은 것으로 보인다. 기존에는 PD-L1 음성이어서 면역항암제를 사용하지 못하는 60-70%의 TNBC 환자가 문제가 됐다. 최근 개발된 ADC 항암제들이 타깃하는 TROP2 대부분의 암에서 발현되고, 특히 삼중 음성 유방암에서 상대적으로 더 많이 발현되고 있어 좋은 표적이 된 것 같다. 이러한 ADC 항암제가 나오면서 기존에 면역항암제를 사용하지 못했던 환자들도 치료 기회가 생기게 되었다.Q. 최근에는 HER2가 조금이라도 발현되면 엔허투를 사용하는 방향으로 논의가 되고 있다 알고 있는데, 다트로웨이가 사용이 가능해지면 이러한 논의는 어떻게 되는 것인지 궁금하다.박경화 교수: 엔허투는 TNBC 환자 1차 치료에는 연구된 바가 없다. 이미 다른 항암제를 1개 정도 사용하고 HER2가 조금이라도 발현되었다면 DESTINY-Breast04 연구에 근거해 엔허투를 사용해 볼 수 있다. 현재 삼중 음성 유방암 1차 치료에서는 TROP2 ADC 항암제만이 임상연구 데이터에 기반한 근거가 있는 상황으로, 기존에 없던 새로운 치료 옵션이 생긴 것이다.김성배 교수: DESTINY-Breast04 연구에 근거한다면 세포독성항암제를 사용한 상황에서 질병이 다시 진행되었을 때 HER2가 조금이라도 발현되면 아직 급여는 안되지만 엔허투를 쓸 수 있다. 또는 호르몬 치료 이후에도 세포독성항암제를 한 차례 한 후 사용할 수 있다. 호르몬 수용체 양성 유방암에서 호르몬 치료 이후 세포독성항암제를 사용하기 전에 먼저 엔허투를 사용하는 것은 DESTINY-Breast06 연구이다.Q. PD-L1 음성 환자에게는 두 가지 ADC 옵션이 가능해 보이는데, 한 약제는 OS 데이터를 갖고 있고 다른 약제는 PFS2만 있는 상황에서, OS 혜택이 있는 약제가 더 가치 있다고 봐야 하는가?김성배 교수: 비슷한 예시로 보조요법에서의 키스칼리(리보시클립)와 버제니오(아베마시클립)을 들 수 있다. 키스칼리는 먼저 개발을 시작해서 OS 데이터까지 보여줄 수 있었고, 버제니오는 나중에 개발되면서 OS 데이터를 보기에는 어려움이 있었다. 그래서 PFS뿐 아니라 OS까지 이점을 보인 리보시클립이 골드 스탠다드(Gold Standard)라고 여겨졌고, 같은 비용이라면 전체생존기간OS에 근거가 확인된 치료제를 선택하는 것이 합리적이었다. 일단 암의 재발을 막는 것만으로 의미가 있기 때문에 주요 평가변수를 충족하면 의미가 있다고 보기도 하고, 나중에 결국 키스칼리와 버제니오의 OS가 유사한 수준으로 확인되긴 했다. 다만 OS가 가장 중요한 지표이기 때문에, 동일한 조건이라면 이 분이 개선의 확인된 치료제를 좀 더 선호한다. 또 OS에서 치료 혜택을 확인하면 급여를 받는 데에도 도움이 될 수 있다.박경화 교수: 국내의 경우 급여 여부가 치료제를 선택할 때에 1차적인 조건이 된다.Q. 다트로웨이가 국내 도입된다면, TNBC 치료에 어떤 위치를 차지할 것이라 보는가?김성배 교수: 다트로웨이는 치료 후 6개월 이내 또는 무질병 기간 12개월 이내에 재발한 환자에게 쓸 수 있다. TNBC 환자라면 1년 이내에 재발했는지를 먼저 확인해 보는 것이 필요하다. 기존 치료제와는 재발 시점에 대한 기준이 조금 다르다는 점이 다트로웨이의 장점이라고 할 수 있다.박경화 교수: 말씀주신 상황이 ADC가 가장 절실하게 필요한 환자군이다. 그런데 현재 국내에서 삼중 음성 유방암에 사용할 수 있는 ADC 항암제인 사시투주맙 고비테칸는 해당 상황에서는 쓸 수 없다. 그래서 현재는 효과가 있을지 없을지 모르는 다른 치료를 먼저 한 후에 2차 치료로 사시투주맙 고비테칸을 사용하는 구조이다. 다트로웨이가 국내에 도입되면 이러한 치료 공백을 메울 수 있게 된다.2025-12-12 06:00:51손형민 기자
"1차 치료 전면에 선 ADC…'엔허투·다트로웨이' 두각"[싱가포르=손형민 기자] "전이 단계에서는 여전히 절반 가까운 유방암 환자의 생존기간이 5년을 넘기지 못합니다. HER2 과발현 환자의 상당수는 1차 치료 후 2년 안에 질병이 진행되고, 삼중음성유방암에는 표적치료제가 부재해 더 빨리 재발합니다. 결국 더 앞선 치료에서 더 강력한 옵션을 제공하는 것이 환자 생존의 핵심입니다."김성배 서울아산병원 종양내과 교수와 박경화 고려대 안암병원 종양내과 교수는 최근 싱가포르에서 열린 ESMO ASIA 2025 현장에서 기자들과 만나 전이성 유방암의 가장 큰 미충족 수요는 효과적인 1차 치료 전략의 재정의라며 이렇게 강조했다.왼쪽부터 박경화 고대안암병원 종양내과 교수, 김성배 서울아산병원 종양내과 교수전이성 유방암은 여전히 완치보다는 얼마나 오래, 잘 버티게 하느냐가 현실적인 목표로 거론된다. 조기 유방암의 5년 생존율이 99%를 넘는 반면, 전이 단계에서 진단된 유방암 환자의 5년 생존율은 약 49% 수준에 그치기 때문이다. 특히 전이성 유방암은 HER2, 호르몬 수용체(HR) 발현 여부에 따라 아형과 치료 전략이 완전히 갈리며, 각 아형마다 뚜렷한 미충족 수요가 남아 있다.HER2가 과발현된 HER2 양성 유방암의 경우 지난 10여 년간 1차 표준치료로 자리해 온 탁센계열 약물+허셉틴(트라스투주맙)+퍼제타(터투주맙) 등의 이른바 'THP 요법'으로 생존 연장은 이뤄졌지만, 실제로는 상당수 환자에서 2년 이내 질병이 진행되고 약 25%에서 뇌전이가 발생하는 한계가 있었다. HER2와 HR, 에스트로겐 모두 발현되지 않는 삼중음성유방암(TNBC)은 진단 5년 이내 원격 전이 빈도가 높고, 진단 후 1~3년 사이 재발 위험이 급격히 치솟는 가장 공격적인 아형이지만, 여전히 타깃 가능한 표적이 제한적이라는 점이 문제로 지적돼 왔다.이에 앞단 치료의 중요성이 부각되고 있다. 전이성 유방암에서 약물치료는 치료 라인이 뒤로 갈수록 효과가 떨어지는 경향이 뚜렷하다. 환자 상태가 비교적 양호한 초반 시퀀스에 얼마나 효과적인 치료제를 배치하느냐가 전체 생존 곡선을 좌우할 수 있다는 의미다. 이런 상황에서 HER2 표적 항체약물접합체(ADC)인 '엔허투(트라스투주맙데룩스테칸)'는 DESTINY-Breast09 임상 3상 연구를 통해 지난 10년 이상 HER2 양성 전이성 유방암의 1차 표준으로 자리해 온 THP 요법보다 무진행생존기간(PFS)을 약 1.5배(40.7개월) 연장시키며 1차 치료 패러다임 변화를 예고했다. 특히 뇌전이나 PIK3CA 변이 등 고위험군에서도 일관된 혜택을 보인 점이 주목을 받고 있다.TNBC 영역에서도 변화의 조짐이 나타났다. 지금까지 면역항암제를 쓸 수 있는 PD-L1 양성 환자는 전체 TNBC의 일부에 그쳤고, 나머지 60~70% 환자는 독성이 높고 내성 발생이 잦은 세포독성항암제에 의존해야 했다. Trop-2 표적 ADC '다트로웨이(다토포테 데룩스테칸)'는 TROPION-Breast02 임상3상에서 면역치료가 불가능한 전이성 TNBC 1차 치료에서 기존 세포독성항암제 대비 PFS와 전체생존기간(OS_)모두를 유의하게 개선하며, 이 영역의 주요 ADC 기반 1차 옵션으로 부상했다.김 교수와 박 교수는 주요 유방암 영역에서 ADC들이 좋은 효과를 나타내고 있다며 치료 전략을 다시 설계해야 하는 시점이라고 입을 모았다.Q. 엔허투가 DESTINY-Breast09 연구를 통해 1차 치료까지 앞당겨지게 되었는데, 해당 연구에는 어떠한 임상적 가치가 있는지 궁금하다.박경화 교수: HER2 양성 전이성 유방암 환자의 약 25%에서는 뇌 전이가 발생하는데, THP 요법은 이를 막거나 치료하기는 다소 어려운 상황이다. 또 바이오마커 관련 임상 연구를 해보면 PIK3CA 변이와 같은 내성 유전자가 있는 경우에는 변이가 없는 환자들에 비해 PFS가 조금 더 짧게 나타난다.이러한 상황에서 HER2 양성 전이성 유방암 2차 치료에서 큰 성공을 이루었던 엔허투가 1차 치료로 앞당겨지게 된 것이다. 번번 연구에서 엔허투는 1차 치료 시 PFS에 있어 40.7개월이라는 역사적인 결과를 나타냈다. 또 해당 연구에는 이미 뇌 전이가 있는 환자가 약 10% 정도 포함이 됐고, PIK3CA 변이가 있는 환자도 포함이 되었는데, 모든 환자에서 기존 1차 치료 대비 일관되게 우월한 효과를 보여줬다. 기존 의학적 미충족 요구가 있던 환자군에서 확실한 치료 이점이 있을 것으로 생각된다.Q. 엔허투가 실제 임상 현장에 1차 치료로 도입된다면, 치료 전략을 어떻게 수립해야 하는가?김성배 서울아산병원 종양내과 교수김성배 교수: 효과가 증명된 치료제를 써야 하는 것이 맞다. 다만 THP 요법 또한 효과가 좋기도 하고, 엔허투는 약 10%의 환자에서 간질성폐질환(ILD)의 우려가 있기도 하다. 최대한 종양을 감소시키기 위한 목적으로는 세포독성항암제인 탁산이 포함된 THP 요법을 보통 6-8 사이클로 사용하는데, 6 사이클 치료 후 트라스투주맙과 퍼투주맙 치료만 유지되어도 생존기간이 12개월 이상은 더 유지가 된다. 그럼에도 기존 THP요법의 벽을 엔허투가 무너뜨렸다는 점에서는 의미가 크다. 또한 HER2 양성 유방암은 질환 자체가 공격적인 타입이기 때문에 일단 처음에는 엔허투를 사용하게 될 것이라고 본다. 그 이후 유지를 위한 치료 전략을 어떻게 수립할 것인지는 별개의 문제라고 생각한다.박경화 교수: THP 요법의 효과가 좋은 환자에서는 삶의 질이 굉장히 좋게 나타난다. 국내에는 허가가 되어 있지 않지만, HER2 양성이면서 호르몬 수용체 양성인 경우에는 허셉틴과 퍼제타를 유지하면서 호르몬 치료를 추가할 수 있기 때문이다. 또 최근 발표된 PATINA 연구에서는 CDK4/6 억제제를 추가하면 굉장히 긴 PFS를 나타낼 수 있는 것으로 확인되면서 기대를 받고 있다.반면 엔허투는 치료 효과가 좋지만, 삶의 질에 있어서는 약간의 우려도 존재한다. 만약 실제 임상 현장에 엔허투가 1차 치료 급여로 도입이 된다 하더라도, 꼭 모든 환자의 1차 치료에 엔허투가 필요하다고 보지 않을 수 있다. 결국 전략적으로 적용을 해야 될 것으로 생각된다.Q. 엔허투+퍼제타 병용요법을 어떤 환자에게 우선적으로 사용해야 할 지도 궁금하다.박경화 교수: 처음부터 중추신경계 전이가 있거나 PIK3CA 변이가 있는 환자들은 반응이 더디거나 내성이 빨리 생기는 것으로 알려져 있는데, 이처럼 진단 시 전이가 여러 곳에 많이 되어서 종양 부담이 큰 환자들은 빠르게 종양을 줄여줄 필요가 있다. 따라서 이러한 경우 엔허투+퍼투주맙 병용요법이 기존 THP 요법 대비 더 빠른 종양 감소 효과를 볼 수 있기 때문에, 해당 환자군에서 좀 더 선호하는 요법이 될 것으로 생각한다.김성배 교수: THP 요법의 피보탈 임상인 CLEOPATRA 연구에서는 참여자 중 보조요법으로 트라스투주맙을 이미 사용했던 환자가 전체의 약 10% 미만이었다. 기존 보조요법으로 허셉틴을 이미 사용했는데 재발을 했다면 질병의 성질이 더 공격적인 것으로 여길 수 있는데, DESTINY-Breast09연구는 이러한 환자군이 포함되고도 PFS가 40.7개월로 나타난 것이라 그 의미가 더 크다고 본다.Q. 엔허투 병용요법이 국내 허가·급여될 경우 1차 표준치료는 어떻게 바뀌게 될 지, 또한 급여 가능성은 어떻게 보는지 궁금하다.박경화 교수: 만약 엔허투가 1차 치료로 인정이 된다면 결국 환자 상황에 따라 결정이 되어야 한다. 국내의 경우 엔허투가 1차 치료에서 보험이 된다면 모든 환자분들이 쓰지 않으면 손해를 본다고 생각하고 모두 사용 하고싶어 할 것 같다. 다만 1차에 THP 요법을 쓴다고 해서 엔허투를 사용할 기회가 사라지는 것은 아니기 때문에, 환자 그리고 보호자와 충분히 상의해서 어떤 치료제를 먼저 사용하는 것이 환자에게 유리할지, 기저질환 또는 삶의 질과 같은 요소들을 고려해 판단할 필요가 있다.개인적으로는 뇌 전이나 PIK3CA 변이가 있거나 종양 부담이 큰 특수한 경우 외에는 HER2 양성이면서 호르몬 수용체 양성인 환자에서는 THP 요법을 먼저 사용할 것 같다. THP 요법이 효과가 있다면 입랜스(팔보시클립) 유지요법인 PATINA 요법까지 더해 상당히 오랜 기간 효과를 유지할 수 있기 때문이다. 그러나 HER2 양성이거나 종양 부담이 높아서 증상을 빠르게 경감시켜줘야 한다면 엔허투를 먼저 사용할 것 같다.김성배 교수: 최근 DESTINY-Breast11 연구에서 수술 전 보조요법으로 엔허투 4사이클 이후 THP 요법 4사이클을 투약한 환자군과 세포독성항암제 4사이클 이후 THP 요법 4사이클을 투약한 환자군을 비교했더니, 엔허투를 사용한 환자군에서 병리학적 완전관해(PCR)가 높게 나타난 것으로 확인되었으며, 특히 호르몬 수용체 음성 유방암 환자군의 경우 83.1%로 보고됐다. 또 DESTINY-Breast05 연구에서는 수술 전 보조요법 이후 PCR에 도달하지 않은 환자들에게 엔허투를 14사이클 더 사용했더니 효과가 좋았다는 결과도 발표됐다. 이러한 경우 두 가지 모두 효과가 좋다면 실제로는 어떤 순서로 치료해야 할지 딜레마가 될 수 있다. 원칙은 환자 상황을 모두 고려해 결정하는 것이다. 일반적으로는 효과가 좋은 치료제라면 결국 앞 단계로 오게 되어 있다.Q. 다트로웨이의 질문을 이어나가려고 한다. TNBC 환자의 약 70%가 면역항암제를 사용할 수 없다고 하는데, 이렇게 많은 환자에서 면역항암제가 듣지 않는 이유가 무엇인가? 다른 암종도 면역항암제를 사용할 수 없는 비율이 비슷한지, 아니면 삼중 음성 유방암만의 특성인지 궁금하다.박경화 고대안암병원 종양내과 교수박경화 교수: ADC 항암제라는 약물을 훨씬 정밀하게 전달하는 약제가 나오면서 상황이 완전히 바뀌었다. ADC에 실린 약물 자체도 기존 유방암 치료에서 쓰이지 않던 새로운 약물이었고, 기존 항암제보다 훨씬 효과적으로 암세포를 사멸하는 기전을 가지고 있다. 그래서 면역항암제와 ADC가 시너지를 일으키면서 유방암 치료 효과가 더 좋아졌다.특히 PD-L1 음성 환자에서는 지금까지 세포독성항암제밖에 쓸 수 없었는데, 이 마저도 독성 때문에 오래 쓰지 못했고 PFS도 길어야 4-5개월 수준이었다. 그리고 2-3번 정도 치료하면 환자분들이 돌아가시는 경우도 많아서 OS도 1년 조금 넘는 정도였다. 그런데 ADC 항암제라는 혁신적인 치료제가 나오면서 이제는 확실하게 생존 연장 효과가 확인됐다. 특히 다트로웨이는 이번 TROPION-Breast02 연구에서 이러한 효과가 처음으로 증명된 것이다.김성배 교수: 면역항암제는 PD-L1 발현에 의존한다. 삼중 음성 유방암 환자의 약 30-40% 정도만 PD-L1 양성이라서 면역항암제의 표적이 된다. PD-L1 발현이 없는 나머지 60-70% 환자들은 그냥 기존 세포독성항암제를 쓸 수밖에 없다. 기본적으로 ADC는 약물이 선택적으로 암세포를 타깃 한다는 특징이 있기 때문에 효과가 좋은 것으로 보인다. 기존에는 PD-L1 음성이어서 면역항암제를 사용하지 못하는 60-70%의 TNBC 환자가 문제가 됐다. 최근 개발된 ADC 항암제들이 타깃하는 TROP2 대부분의 암에서 발현되고, 특히 삼중 음성 유방암에서 상대적으로 더 많이 발현되고 있어 좋은 표적이 된 것 같다. 이러한 ADC 항암제가 나오면서 기존에 면역항암제를 사용하지 못했던 환자들도 치료 기회가 생기게 되었다.Q. 최근에는 HER2가 조금이라도 발현되면 엔허투를 사용하는 방향으로 논의가 되고 있다 알고 있는데, 다트로웨이가 사용이 가능해지면 이러한 논의는 어떻게 되는 것인지 궁금하다.박경화 교수: 엔허투는 TNBC 환자 1차 치료에는 연구된 바가 없다. 이미 다른 항암제를 1개 정도 사용하고 HER2가 조금이라도 발현되었다면 DESTINY-Breast04 연구에 근거해 엔허투를 사용해 볼 수 있다. 현재 삼중 음성 유방암 1차 치료에서는 TROP2 ADC 항암제만이 임상연구 데이터에 기반한 근거가 있는 상황으로, 기존에 없던 새로운 치료 옵션이 생긴 것이다.김성배 교수: DESTINY-Breast04 연구에 근거한다면 세포독성항암제를 사용한 상황에서 질병이 다시 진행되었을 때 HER2가 조금이라도 발현되면 아직 급여는 안되지만 엔허투를 쓸 수 있다. 또는 호르몬 치료 이후에도 세포독성항암제를 한 차례 한 후 사용할 수 있다. 호르몬 수용체 양성 유방암에서 호르몬 치료 이후 세포독성항암제를 사용하기 전에 먼저 엔허투를 사용하는 것은 DESTINY-Breast06 연구이다.Q. PD-L1 음성 환자에게는 두 가지 ADC 옵션이 가능해 보이는데, 한 약제는 OS 데이터를 갖고 있고 다른 약제는 PFS2만 있는 상황에서, OS 혜택이 있는 약제가 더 가치 있다고 봐야 하는가?김성배 교수: 비슷한 예시로 보조요법에서의 키스칼리(리보시클립)와 버제니오(아베마시클립)을 들 수 있다. 키스칼리는 먼저 개발을 시작해서 OS 데이터까지 보여줄 수 있었고, 버제니오는 나중에 개발되면서 OS 데이터를 보기에는 어려움이 있었다. 그래서 PFS뿐 아니라 OS까지 이점을 보인 리보시클립이 골드 스탠다드(Gold Standard)라고 여겨졌고, 같은 비용이라면 전체생존기간OS에 근거가 확인된 치료제를 선택하는 것이 합리적이었다. 일단 암의 재발을 막는 것만으로 의미가 있기 때문에 주요 평가변수를 충족하면 의미가 있다고 보기도 하고, 나중에 결국 키스칼리와 버제니오의 OS가 유사한 수준으로 확인되긴 했다. 다만 OS가 가장 중요한 지표이기 때문에, 동일한 조건이라면 이 분이 개선의 확인된 치료제를 좀 더 선호한다. 또 OS에서 치료 혜택을 확인하면 급여를 받는 데에도 도움이 될 수 있다.박경화 교수: 국내의 경우 급여 여부가 치료제를 선택할 때에 1차적인 조건이 된다.Q. 다트로웨이가 국내 도입된다면, TNBC 치료에 어떤 위치를 차지할 것이라 보는가?김성배 교수: 다트로웨이는 치료 후 6개월 이내 또는 무질병 기간 12개월 이내에 재발한 환자에게 쓸 수 있다. TNBC 환자라면 1년 이내에 재발했는지를 먼저 확인해 보는 것이 필요하다. 기존 치료제와는 재발 시점에 대한 기준이 조금 다르다는 점이 다트로웨이의 장점이라고 할 수 있다.박경화 교수: 말씀주신 상황이 ADC가 가장 절실하게 필요한 환자군이다. 그런데 현재 국내에서 삼중 음성 유방암에 사용할 수 있는 ADC 항암제인 사시투주맙 고비테칸는 해당 상황에서는 쓸 수 없다. 그래서 현재는 효과가 있을지 없을지 모르는 다른 치료를 먼저 한 후에 2차 치료로 사시투주맙 고비테칸을 사용하는 구조이다. 다트로웨이가 국내에 도입되면 이러한 치료 공백을 메울 수 있게 된다.2025-12-12 06:00:51손형민 기자 -
 '갈길 먼 한국 시장'...의료 AI, 생존형 미국 진출 속도[데일리팜=차지현 기자] 국내 의료 인공지능(AI) 기업이 앞다퉈 미국 시장 공략에 속도를 내고 있다. 국내에서는 높은 규제 장벽과 낮은 수가 등으로 수익을 내기 어려운 상황에서 압도적 시장 규모와 높은 수익성을 갖춘 미국 시장에 진출해 성장 동력을 확보하려는 움직임으로 풀이된다.9일 바이오 업계에 따르면 의료 AI 업체 뷰노는 올 상반기 중 뷰노메드(VUNO MED)에 20억원 출자했다. 뷰노메드는 뷰노가 지난 2021년 미국 시장 진출을 위해 미국 보스턴에 설립한 현지 법인이다. 9월 말 기준 뷰노가 지분 100%를 보유 중이다.뷰노는 최근 5년간 미국 시장 진출 교두보인 현지 법인에 지속해서 자금을 투입해왔다. 뷰노는 10억원을 들여 뷰노메드를 설립했다. 이후 2022년 13억원, 2023년 19억원, 2024년 30억원 등 매년 투자를 확대했다. 잇단 출자 결과 9월 말 기준 뷰노메드 장부가는 92억원에 달한다.또 다른 의료 AI 업체 제이엘케이도 3분기 중 JLK USA에 20억원의 자금을 지원했다. JLK USA는 실리콘밸리 중심지인 미국 캘리포니아주 산타클라라에 위치한 미국 법인이다. 제이엘케이가 지난 2019년 5억원을 들여 JLK USA를 최초 취득했다.AI 기반 암 진단·치료 솔루션 기업 루닛 역시 북미 사업 확대에 적극적이다. 루닛은 2018년 미국 매사추세츠주 케임브리지에 설립한 Lunit USA를 거점으로 미국 내 영업·파트너십 활동을 강화하고 있다. 루닛은 현지 법인 설립 후 꾸준히 투자를 단행, 9월 말 기준 장부가 80억원까지 늘어났다.국내 AI 의료 기업이 미국 시장 진출에 속도를 내는 것은 국내 시장의 구조적인 한계를 돌파하고 수익성을 확보해야 하는 근본적인 고민과 맞닿아 있다.국내의 경우 의료 AI 제품을 상용화하기 위해 식품의약품안전처 허가 외에도 신의료기술평가, 건강보험심사평가원 수가 결정 단계를 모두 거쳐야 하기 때문에 시장 진입 속도가 더디다. 특히 신의료기술평가는 임상적 유효성과 안전성을 입증해야 하는 만큼 통과 부담이 크고 허가 후에도 충분한 수준의 수가를 받지 못해 병원 도입이 제한되는 구조적 한계가 존재한다는 게 기업들의 토로다.내수 시장 규모 역시 기업 성장 발목을 잡는 요인이다. 한 인구와 의료 시스템 규모 자체가 작아 AI 솔루션이 안정적으로 매출을 창출하기 어렵다. 여기에 병원들이 AI 도입 비용을 수가로 보전받기 어려운 점도 기업의 수익성 개선을 가로막는다. 병원 입장에서 AI 솔루션을 도입할 유인이 부족해 결과적으로 기업의 매출 확대에도 제약이 따른다는 지적이다.이와 달리 미국은 전 세계 의료 AI 시장에서 가장 큰 비중을 차지하는 세계 최대 규모 시장이다. 또 미국의 의료 시스템은 민간 보험을 중심으로 구성돼 있어 국내에 비해 AI 의료 서비스에 대한 수가가 월등히 높다. 기업으로선 높은 수가를 바탕으로 수익성을 빠른 속도로 끌어 올릴 수 있다는 얘기다. 여기에 최근 미국 정부 차원에서 AI 기술 도입을 촉진하고 규제를 완화하는 등 전폭적인 지원을 하면서 국내 의료 AI 기업이 미국 시장으로 눈을 돌리고 있다는 분석이다.실제 최근 실적 흐름을 보면 국내 AI 의료 기업의 성장세에서 해외 매출 비중의 중요성이 명확히 드러난다. 루닛의 연결기준 매출은 2020년 14억원에 불과했는데 2024년 542억원으로 대폭 늘었다. 올 3분기 누적 매출은 567억원으로 전년 동기 대비 66% 증가했다. 3분기 기준 루닛 전체 매출 중 해외 매출 비중은 99%로 사실상 대부분 매출이 해외 시장에서 발생하고 있다. 글로벌 시장 확대가 성장의 핵심 동력으로 자리잡은 셈이다.반면 뷰노와 제이엘케이는 내수 중심 매출 구조 탓에 성장 속도가 더딘 편이다. 뷰노의 경우 매출이 2020년 13억원에서 2024년 259억원으로 20배가량 증가하며 성장세를 보였다. 다만 4년간 외형을 약 39배 키운 루닛과 비교하면 증가폭의 차이가 뚜렷하다. 올 3분기 뷰노 매출은 276억원으로 지난해 같은 기간보다 47% 증가했다. 제이엘케이는 2020년 45억원 수준이었던 매출이 2024년 14억원으로 감소하며 역성장했다. 이들 기업의 매출 구성을 보면 뷰노와 제이엘케이 모두 대부분 국내에서 발생하는 구조다.업계에서는 국내 의료 AI 기업의 해외 진출은 장기 생존을 위한 불가피한 전략이라는 목소리가 나온다. 바이오 업계 관계자는 "국내만 바라봐서는 AI 기술이 AI 기술이 유의미한 매출 성과로 연결되기 어려운 상황"이라면서 "해외 시장에서의 성과가 향후 국내 AI 의료 산업의 성장 속도와 기업 가치 재평가에 핵심 변수가 될 것"이라고 했다.2025-12-09 12:05:56차지현 기자
'갈길 먼 한국 시장'...의료 AI, 생존형 미국 진출 속도[데일리팜=차지현 기자] 국내 의료 인공지능(AI) 기업이 앞다퉈 미국 시장 공략에 속도를 내고 있다. 국내에서는 높은 규제 장벽과 낮은 수가 등으로 수익을 내기 어려운 상황에서 압도적 시장 규모와 높은 수익성을 갖춘 미국 시장에 진출해 성장 동력을 확보하려는 움직임으로 풀이된다.9일 바이오 업계에 따르면 의료 AI 업체 뷰노는 올 상반기 중 뷰노메드(VUNO MED)에 20억원 출자했다. 뷰노메드는 뷰노가 지난 2021년 미국 시장 진출을 위해 미국 보스턴에 설립한 현지 법인이다. 9월 말 기준 뷰노가 지분 100%를 보유 중이다.뷰노는 최근 5년간 미국 시장 진출 교두보인 현지 법인에 지속해서 자금을 투입해왔다. 뷰노는 10억원을 들여 뷰노메드를 설립했다. 이후 2022년 13억원, 2023년 19억원, 2024년 30억원 등 매년 투자를 확대했다. 잇단 출자 결과 9월 말 기준 뷰노메드 장부가는 92억원에 달한다.또 다른 의료 AI 업체 제이엘케이도 3분기 중 JLK USA에 20억원의 자금을 지원했다. JLK USA는 실리콘밸리 중심지인 미국 캘리포니아주 산타클라라에 위치한 미국 법인이다. 제이엘케이가 지난 2019년 5억원을 들여 JLK USA를 최초 취득했다.AI 기반 암 진단·치료 솔루션 기업 루닛 역시 북미 사업 확대에 적극적이다. 루닛은 2018년 미국 매사추세츠주 케임브리지에 설립한 Lunit USA를 거점으로 미국 내 영업·파트너십 활동을 강화하고 있다. 루닛은 현지 법인 설립 후 꾸준히 투자를 단행, 9월 말 기준 장부가 80억원까지 늘어났다.국내 AI 의료 기업이 미국 시장 진출에 속도를 내는 것은 국내 시장의 구조적인 한계를 돌파하고 수익성을 확보해야 하는 근본적인 고민과 맞닿아 있다.국내의 경우 의료 AI 제품을 상용화하기 위해 식품의약품안전처 허가 외에도 신의료기술평가, 건강보험심사평가원 수가 결정 단계를 모두 거쳐야 하기 때문에 시장 진입 속도가 더디다. 특히 신의료기술평가는 임상적 유효성과 안전성을 입증해야 하는 만큼 통과 부담이 크고 허가 후에도 충분한 수준의 수가를 받지 못해 병원 도입이 제한되는 구조적 한계가 존재한다는 게 기업들의 토로다.내수 시장 규모 역시 기업 성장 발목을 잡는 요인이다. 한 인구와 의료 시스템 규모 자체가 작아 AI 솔루션이 안정적으로 매출을 창출하기 어렵다. 여기에 병원들이 AI 도입 비용을 수가로 보전받기 어려운 점도 기업의 수익성 개선을 가로막는다. 병원 입장에서 AI 솔루션을 도입할 유인이 부족해 결과적으로 기업의 매출 확대에도 제약이 따른다는 지적이다.이와 달리 미국은 전 세계 의료 AI 시장에서 가장 큰 비중을 차지하는 세계 최대 규모 시장이다. 또 미국의 의료 시스템은 민간 보험을 중심으로 구성돼 있어 국내에 비해 AI 의료 서비스에 대한 수가가 월등히 높다. 기업으로선 높은 수가를 바탕으로 수익성을 빠른 속도로 끌어 올릴 수 있다는 얘기다. 여기에 최근 미국 정부 차원에서 AI 기술 도입을 촉진하고 규제를 완화하는 등 전폭적인 지원을 하면서 국내 의료 AI 기업이 미국 시장으로 눈을 돌리고 있다는 분석이다.실제 최근 실적 흐름을 보면 국내 AI 의료 기업의 성장세에서 해외 매출 비중의 중요성이 명확히 드러난다. 루닛의 연결기준 매출은 2020년 14억원에 불과했는데 2024년 542억원으로 대폭 늘었다. 올 3분기 누적 매출은 567억원으로 전년 동기 대비 66% 증가했다. 3분기 기준 루닛 전체 매출 중 해외 매출 비중은 99%로 사실상 대부분 매출이 해외 시장에서 발생하고 있다. 글로벌 시장 확대가 성장의 핵심 동력으로 자리잡은 셈이다.반면 뷰노와 제이엘케이는 내수 중심 매출 구조 탓에 성장 속도가 더딘 편이다. 뷰노의 경우 매출이 2020년 13억원에서 2024년 259억원으로 20배가량 증가하며 성장세를 보였다. 다만 4년간 외형을 약 39배 키운 루닛과 비교하면 증가폭의 차이가 뚜렷하다. 올 3분기 뷰노 매출은 276억원으로 지난해 같은 기간보다 47% 증가했다. 제이엘케이는 2020년 45억원 수준이었던 매출이 2024년 14억원으로 감소하며 역성장했다. 이들 기업의 매출 구성을 보면 뷰노와 제이엘케이 모두 대부분 국내에서 발생하는 구조다.업계에서는 국내 의료 AI 기업의 해외 진출은 장기 생존을 위한 불가피한 전략이라는 목소리가 나온다. 바이오 업계 관계자는 "국내만 바라봐서는 AI 기술이 AI 기술이 유의미한 매출 성과로 연결되기 어려운 상황"이라면서 "해외 시장에서의 성과가 향후 국내 AI 의료 산업의 성장 속도와 기업 가치 재평가에 핵심 변수가 될 것"이라고 했다.2025-12-09 12:05:56차지현 기자 -
 "심부전 치료 4제요법 필수…ARNI 조기 도입이 예후 좌우"[데일리팜=손형민 기자] 심부전은 여전히 심장병 중 가장 위험한 질환으로 꼽힌다. 단순 피로감이나 호흡곤란으로 대표되는 질환이 아니라, 심장의 구조적·기능적 이상으로 인해 혈류 공급이 떨어지고 전신 장기의 기능 저하를 초래하는 전신성 질환이다.특히 우리나라처럼 고령화 속도가 빠른 국가에서는 유병률 증가 속도가 더욱 가파르다. 실제 국내 심부전 유병률은 20년 만에 약 4.5배 증가했고, 80세 이상에서는 유병률이 26%를 넘어선다.더 주목해야 할 점은 심부전의 5년 생존율이 유방암·전립선암 등 주요 암보다 낮다는 사실이다. 더 이상 단순한 만성질환이 아닌, 생존과 직결되는 중증질환임을 보여준다.이처럼 심부전이 중증질환화하는 가운데, 데일리팜은 유럽심장학회(ESC) 과학프로그램 위원장 미하엘 뵘 자를란트대학병원 내과 교수, 대한심부전학회 이사장 유병수 원주기독병원 심장내과 교수와 함께 심부전의 현재와 한국 치료환경의 과제를 짚어봤다.왼쪽부터 미하엘 뵘 교수, 유병수 교수 두 전문가는 특히 박출률 감소 심부전(HFrEF)의 악화 속도와 재입원 위험성을 강조하며 "초기 치료가 생존을 결정한다"고 입을 모았다.심부전 중에서도 박출률 감소 심부전(HFrEF)은 악화 속도가 빠르고, 퇴원 후 1년 내 재입원율이 20% 이상으로 보고되는 대표 고위험 질환이다. 재입원은 예후 악화를 의미할 뿐 아니라 사망률 증가로 직결되기 때문에, 전 세계 가이드라인은 ‘HFrEF 치료의 성패는 초기 치료전략에 달려 있다’고 명시하고 있다.진단 즉시 4 가지 기둥 약제(pillars) ACE 억제제 혹은 안지오텐신수용체 네프릴리신억제제, 베타차단제, 비스테로이드성 무기질코르티코이드 길항제, SGLT-2 억제제를 신속히 도입하고, 가능한 빠른 시점에 목표 용량까지 증량하는 것이 생존율을 개선하는 유일한 근거 기반 전략이라는 의미다.이 가운데 대표적인 ARNI 계열 치료제인 '엔트레스토(사쿠비트릴·발사르탄)'는 HFrEF 치료의 가장 중요한 축이다. 대표 임상인 PARADIGM-HF 연구에서 엔트레스토는 기존 ACE 억제제 ‘에날라프릴’ 대비 심혈관 사망·심부전 입원을 20% 감소시키며 HFrEF 치료 패러다임을 완전히 뒤바꿨다.돌연사 위험과 응급실 방문까지 줄어드는 일관된 결과는 RAAS 단일 억제 시대에서 ARNI 중심의 새로운 표준치료로 넘어가야 한다는 근거가 됐다.독일은 이러한 변화가 실제 진료 현장에 신속히 반영된 대표 국가다. 엔트레스토를 포함한 표준치료가 대부분의 HFrEF 환자에게 초기부터 적용되고, 목표 용량 도달을 원칙으로 하는 표준화된 심부전 진료경로가 이미 자리 잡았다.반면 국내는 여전히 초기 4제 적용률이 낮고, 약물 용량 증량이 미흡해 치료 격차가 발생한다는 지적이 끊이지 않는다. 전문가들은 이 같은 격차는 결국 환자의 생존 격차로 이어진다며 조기 치료 최적화의 필요성을 강조하고 있다.Q. 박출률 감소 심부전(HFrEF)의 환자 비중과 질환적인 특징은?유병수 교수유 교수: 데이터에 따라 다르지만, 상급종합병원 중심의 Korean Heart Failure III Registry에서는 약 55% 이상이 HFrEF로 나타난다. 이는 중증 환자가 많은 3차 병원 환자군 특성 때문이다.실제 임상 현장에서는 박출률 보존(HFpEF) 또는 경도 감소(HFmrEF) 환자가 더 많을 것으로 추정된다. 최근 고령·비만 환자 증가로 이러한 분포는 더욱 뚜렷해지는 경향을 보인다. HFrEF는 심장의 수축 기능이 크게 떨어지는 형태로 악화 속도가 빠르며, 호흡곤란·부종·피로감 등 증상이 더 심하게 나타난다.미하엘 교수: 유럽에서도 HFrEF는 약 50% 정도로 설명되지만 실제 비율은 더 높을 가능성이 있다. 고혈압, 심방세동, 뇌졸중, 당뇨를 가진 여성 환자들은 과거 HFpEF로 분류되는 경우가 많았는데, 최신 기준에서는 이들이 HFrEF 또는 HFmrEF로 재분류될 수 있다. 이 변화는 박출률을 기준으로 한 심부전 분류가 향후 수정될 가능성을 시사한다.Q. 심부전 치료에서 4제요법이 표준요법으로 확립된 근거는 무엇인가?유 교수: 심부전 표준치료는 수십 년 동안 축적된 임상 연구를 기반으로 확립된 치료 전략이다. 베타차단제, ACE 억제제, ARB, MRA 등 기존 약제들은 모두 사망률과 재입원을 감소시키는 효과가 대규모 연구를 통해 일관되게 입증됐다. 여기에 최근 SGLT-2 억제제가 추가되면서 네 가지 기둥 약제가 완성됐고, RAAS 억제제는 ARNI 계열로 대체되는 흐름이 자리 잡았다. 특히 4제요법을 모두 적용할 경우 사망·입원 위험을 70% 이상 줄일 수 있다는 근거가 확보돼 있어, 특별한 금기가 없는 한 초기부터 적극적으로 사용하는 것이 예후 개선의 핵심이다.주요 사건 발생(hard outcome)을 개선시키는 명확한 효과가 있기 때문에 특별한 이유를 제외하고는 반드시 지켜야 하는 표준 치료라고 정립하고 있다. 말씀드린 표준치료는 이미 그 효과가 너무 많이 입증돼 있다. 특히 이 4가지 표준 약제를 사용하면 상대적으로 약 70% 이상의 사망률과 입원율을 줄일 수 있고 이 효과를 4명 당 1명의 환자가 볼 수 있는 것으로 나와 있다.미하엘 교수: 심부전 약물치료는 오랜 기간 신경·내분비 축을 조절하는 방향으로 발전해 왔다. ACE 억제제와 MRA가 먼저 개발됐고, 주요 대규모 임상들이 지금의 치료 기반을 만들었다. 이 연구들이 축적되면서 심부전 환자의 사망률이 점차 낮아졌다.실제로 메타 분석에서도 이러한 사망률이나 입원율이 4개 제제를 함께 시작했을 때 65%정도 감소한다는 분석이 있다.Q. 엔트레스토가 RAAS 억제제 계열 약제 중 우선 권고되는 이유는 무엇인가?유 교수: 엔트레스토(ARNI)가 우선 권고되는 근거는 PARADIGM-HF 연구에서 명확하게 제시된다.이 연구에서 엔트레스토는 기존 ACE 억제제인 에날라프릴 대비 사망과 입원을 포함한 주요 hard outcome을 약 20% 감소시켰다. 특히 이 임상은 일반적인 위약 대비 연구가 아니라, 당시의 강력한 표준치료인 ACE 억제제와 직접 비교해 우월성을 입증했다는 점에서 의미가 크다.기전 측면에서는 ARB(발사르탄)에 네프릴리신 억제제(사쿠비트릴)라는 새로운 작용기전이 더해져 나트륨 배출, 혈관 확장, 심근 보호 효과가 상승적으로 작용한다. 이러한 생물학적 효과가 실제 임상 결과로 이어졌고, ARNI가 기존 RAAS 억제제를 대체하는 새로운 표준으로 자리 잡게 된 배경이 됐다.미하엘 뵘 교수미하엘 교수: PARADIGM-HF는 심부전 치료 패러다임을 바꾼 연구로 평가할 수 있다. 기존 표준요법이던 ACE 억제제를 대체할 수 있는 새로운 기전을 제시했고, 대규모 무작위 배정 연구로서 장기 데이터를 확보해 높은 안정성과 신뢰도를 가진다. 이러한 규모의 컨트롤 그룹을 다시 모집하는 것은 사실상 어렵기 때문에 동급 연구가 재현되기 힘들 것이라고 본다.엔트레스토는 단순히 1차 평가변수뿐 아니라 환자의 삶의 질(QoL)에서도 뚜렷한 개선을 보였다. 설문 기반 평가에서도 환자의 전반적 웰빙과 증상 부담이 크게 완화된 것으로 나타났으며, 이는 심부전 특히 HFrEF 환자에게 매우 중요한 임상적 의미를 갖는다.또 신기능 보존 효과가 ACE 억제제보다 우수하게 나타났고, 장기적으로 당뇨 발생 위험을 줄이는 이점까지 확인되었다. 이러한 부가적 혜택은 사쿠비트릴과 발사르탄 조합의 상호보완적 특성이 가져온 결과로 볼 수 있으며, 심부전 치료 전반에서 환자에게 더 나은 임상적 경험을 제공할 수 있다는 점에서 큰 의의를 갖는다.Q. 표준치료 네 가지 약제를 ‘가능한 한 빨리’ 도입해야 한다고 강조되는 이유는 무엇인가?유 교수: HFrEF는 진단 초기의 예후가 특히 나쁜 질환으로, 첫 3개월 동안 예후가 급격히 나빠지는 환자가 많다. 초기 사망률과 재입원 위험이 집중되는 시기이기 때문에, 네 가지 표준치료 약제를 가능한 한 빠르게 도입해야 한다.이 약제들의 효과는 단순히 증상 완화가 아니라 사망률·입원률을 빠르게 낮추는 방향으로 나타나기 때문에, 치료 시기가 늦어지면 해당 이득을 바로 잃게 된다. 특히 HFrEF 환자에서 초기에 약제를 적용할수록 예후 개선이 크다는 여러 연구 결과가 축적되면서 국내외 가이드라인 모두 조기 개입을 강조하고 있다.미하엘 교수: 초기 집중 치료가 중요한 이유는 심부전의 임상적 골든타임이 존재하기 때문이다. HFrEF 환자는 처음 진단된 시점부터 심근 스트레스가 급격히 증가하고 이 과정에서 구조적·기능적 손상이 빠르게 진행된다. 따라서 치료제의 이점이 누적되기 전에 가능한 빨리 네 가지 약제를 투입해야 한다.또 약제를 순차적으로 늦게 도입하는 방식은 환자의 임상적 위험을 그대로 방치하는 결과를 초래할 수 있다. 대규모 환자 자료에서도 신속한 병용도입이 단독·지연 도입보다 생존율을 높이고 입원 위험을 줄이는 것으로 일관되게 제시된다. 이러한 이유로 유럽에서도 가능하면 4제요법 조기 완성을 목표로 치료 전략을 운영하고 있다.Q. 한국은 여전히 4제 요법의 초기 적용률이 낮다. 개선을 위해 필요한 과제는 무엇인가?유 교수: 국내에서 초기 치료 최적화가 잘 이루어지지 않는 이유로, 의료진의 시간적·환경적 제약, 다약제에 대한 환자 우려, 진료현장의 인력 부담 등이 복합적으로 작용하고 있다. 하지만 4제요법의 임상적 이득이 매우 크기 때문에, 이를 공통된 진료경로로 만드는 것이 필요하다.심부전 센터와 전문클리닉의 역할 강화, 초진 단계부터 적용 가능한 통합 치료 알고리즘 마련, 진료현장에서 적극적인 용량 증량(titration)을 도울 수 있는 구조가 중요하다. 환자의 약제 순응도를 높이기 위한 교육, 그리고 지역 의료기관에서도 동일한 기준으로 치료가 이뤄질 수 있도록 정책적 지원이 동반돼야 한다.임상적 관성(clinical inertia) 차원에서 특히 한국의 특별한 상황은 의료진이 외래 환자를 볼 때 너무 짧은 시간이 주어지고 많은 환자를 봐야 한다는 점이다. 그래서 실제로 표준치료나 환자에 대한 개인 맞춤형 치료를 적용하기가 굉장히 어려운 부분이 있다.정리하자면 국내의 표준치료 목표 수준은 많이 올라온 상태이다. 하지만 여전히 심부전 환자를 보는 특별한 전문의를 제외한 많은 분들은 아직 개선의 여지가 있다고 말씀드릴 수 있겠다.미하엘 교수: 독일의 사례에서도 확인되듯, 초기 치료 도입률을 높이기 위해서는 ‘표준화된 진료경로(clinical pathway)’가 핵심이다. 의료진의 경험과 숙련도에 의존하는 방식이 아니라, 누구라도 동일한 기준으로 치료를 설계할 수 있게 만드는 체계가 필요하다.또 약제의 최대 내약용량에 도달하도록 관리하는 과정에서, 임상현장에 시간적 여유·지속적 모니터링 체계가 마련되는 것이 중요하다. 실제로 엔트레스토를 포함한 표준 4제 요법은 용량을 충분히 올렸을 때 최적 효과가 나타나므로, 이를 위한 외래·간호·교육 체계의 확충이 반드시 필요하다.결국 국가 차원의 관리모델이 도입될 때 치료 격차가 좁아지고, 한국에서도 많은 환자가 더 나은 예후를 기대할 수 있을 것이라고 강조했다.2025-11-20 06:07:34손형민
"심부전 치료 4제요법 필수…ARNI 조기 도입이 예후 좌우"[데일리팜=손형민 기자] 심부전은 여전히 심장병 중 가장 위험한 질환으로 꼽힌다. 단순 피로감이나 호흡곤란으로 대표되는 질환이 아니라, 심장의 구조적·기능적 이상으로 인해 혈류 공급이 떨어지고 전신 장기의 기능 저하를 초래하는 전신성 질환이다.특히 우리나라처럼 고령화 속도가 빠른 국가에서는 유병률 증가 속도가 더욱 가파르다. 실제 국내 심부전 유병률은 20년 만에 약 4.5배 증가했고, 80세 이상에서는 유병률이 26%를 넘어선다.더 주목해야 할 점은 심부전의 5년 생존율이 유방암·전립선암 등 주요 암보다 낮다는 사실이다. 더 이상 단순한 만성질환이 아닌, 생존과 직결되는 중증질환임을 보여준다.이처럼 심부전이 중증질환화하는 가운데, 데일리팜은 유럽심장학회(ESC) 과학프로그램 위원장 미하엘 뵘 자를란트대학병원 내과 교수, 대한심부전학회 이사장 유병수 원주기독병원 심장내과 교수와 함께 심부전의 현재와 한국 치료환경의 과제를 짚어봤다.왼쪽부터 미하엘 뵘 교수, 유병수 교수 두 전문가는 특히 박출률 감소 심부전(HFrEF)의 악화 속도와 재입원 위험성을 강조하며 "초기 치료가 생존을 결정한다"고 입을 모았다.심부전 중에서도 박출률 감소 심부전(HFrEF)은 악화 속도가 빠르고, 퇴원 후 1년 내 재입원율이 20% 이상으로 보고되는 대표 고위험 질환이다. 재입원은 예후 악화를 의미할 뿐 아니라 사망률 증가로 직결되기 때문에, 전 세계 가이드라인은 ‘HFrEF 치료의 성패는 초기 치료전략에 달려 있다’고 명시하고 있다.진단 즉시 4 가지 기둥 약제(pillars) ACE 억제제 혹은 안지오텐신수용체 네프릴리신억제제, 베타차단제, 비스테로이드성 무기질코르티코이드 길항제, SGLT-2 억제제를 신속히 도입하고, 가능한 빠른 시점에 목표 용량까지 증량하는 것이 생존율을 개선하는 유일한 근거 기반 전략이라는 의미다.이 가운데 대표적인 ARNI 계열 치료제인 '엔트레스토(사쿠비트릴·발사르탄)'는 HFrEF 치료의 가장 중요한 축이다. 대표 임상인 PARADIGM-HF 연구에서 엔트레스토는 기존 ACE 억제제 ‘에날라프릴’ 대비 심혈관 사망·심부전 입원을 20% 감소시키며 HFrEF 치료 패러다임을 완전히 뒤바꿨다.돌연사 위험과 응급실 방문까지 줄어드는 일관된 결과는 RAAS 단일 억제 시대에서 ARNI 중심의 새로운 표준치료로 넘어가야 한다는 근거가 됐다.독일은 이러한 변화가 실제 진료 현장에 신속히 반영된 대표 국가다. 엔트레스토를 포함한 표준치료가 대부분의 HFrEF 환자에게 초기부터 적용되고, 목표 용량 도달을 원칙으로 하는 표준화된 심부전 진료경로가 이미 자리 잡았다.반면 국내는 여전히 초기 4제 적용률이 낮고, 약물 용량 증량이 미흡해 치료 격차가 발생한다는 지적이 끊이지 않는다. 전문가들은 이 같은 격차는 결국 환자의 생존 격차로 이어진다며 조기 치료 최적화의 필요성을 강조하고 있다.Q. 박출률 감소 심부전(HFrEF)의 환자 비중과 질환적인 특징은?유병수 교수유 교수: 데이터에 따라 다르지만, 상급종합병원 중심의 Korean Heart Failure III Registry에서는 약 55% 이상이 HFrEF로 나타난다. 이는 중증 환자가 많은 3차 병원 환자군 특성 때문이다.실제 임상 현장에서는 박출률 보존(HFpEF) 또는 경도 감소(HFmrEF) 환자가 더 많을 것으로 추정된다. 최근 고령·비만 환자 증가로 이러한 분포는 더욱 뚜렷해지는 경향을 보인다. HFrEF는 심장의 수축 기능이 크게 떨어지는 형태로 악화 속도가 빠르며, 호흡곤란·부종·피로감 등 증상이 더 심하게 나타난다.미하엘 교수: 유럽에서도 HFrEF는 약 50% 정도로 설명되지만 실제 비율은 더 높을 가능성이 있다. 고혈압, 심방세동, 뇌졸중, 당뇨를 가진 여성 환자들은 과거 HFpEF로 분류되는 경우가 많았는데, 최신 기준에서는 이들이 HFrEF 또는 HFmrEF로 재분류될 수 있다. 이 변화는 박출률을 기준으로 한 심부전 분류가 향후 수정될 가능성을 시사한다.Q. 심부전 치료에서 4제요법이 표준요법으로 확립된 근거는 무엇인가?유 교수: 심부전 표준치료는 수십 년 동안 축적된 임상 연구를 기반으로 확립된 치료 전략이다. 베타차단제, ACE 억제제, ARB, MRA 등 기존 약제들은 모두 사망률과 재입원을 감소시키는 효과가 대규모 연구를 통해 일관되게 입증됐다. 여기에 최근 SGLT-2 억제제가 추가되면서 네 가지 기둥 약제가 완성됐고, RAAS 억제제는 ARNI 계열로 대체되는 흐름이 자리 잡았다. 특히 4제요법을 모두 적용할 경우 사망·입원 위험을 70% 이상 줄일 수 있다는 근거가 확보돼 있어, 특별한 금기가 없는 한 초기부터 적극적으로 사용하는 것이 예후 개선의 핵심이다.주요 사건 발생(hard outcome)을 개선시키는 명확한 효과가 있기 때문에 특별한 이유를 제외하고는 반드시 지켜야 하는 표준 치료라고 정립하고 있다. 말씀드린 표준치료는 이미 그 효과가 너무 많이 입증돼 있다. 특히 이 4가지 표준 약제를 사용하면 상대적으로 약 70% 이상의 사망률과 입원율을 줄일 수 있고 이 효과를 4명 당 1명의 환자가 볼 수 있는 것으로 나와 있다.미하엘 교수: 심부전 약물치료는 오랜 기간 신경·내분비 축을 조절하는 방향으로 발전해 왔다. ACE 억제제와 MRA가 먼저 개발됐고, 주요 대규모 임상들이 지금의 치료 기반을 만들었다. 이 연구들이 축적되면서 심부전 환자의 사망률이 점차 낮아졌다.실제로 메타 분석에서도 이러한 사망률이나 입원율이 4개 제제를 함께 시작했을 때 65%정도 감소한다는 분석이 있다.Q. 엔트레스토가 RAAS 억제제 계열 약제 중 우선 권고되는 이유는 무엇인가?유 교수: 엔트레스토(ARNI)가 우선 권고되는 근거는 PARADIGM-HF 연구에서 명확하게 제시된다.이 연구에서 엔트레스토는 기존 ACE 억제제인 에날라프릴 대비 사망과 입원을 포함한 주요 hard outcome을 약 20% 감소시켰다. 특히 이 임상은 일반적인 위약 대비 연구가 아니라, 당시의 강력한 표준치료인 ACE 억제제와 직접 비교해 우월성을 입증했다는 점에서 의미가 크다.기전 측면에서는 ARB(발사르탄)에 네프릴리신 억제제(사쿠비트릴)라는 새로운 작용기전이 더해져 나트륨 배출, 혈관 확장, 심근 보호 효과가 상승적으로 작용한다. 이러한 생물학적 효과가 실제 임상 결과로 이어졌고, ARNI가 기존 RAAS 억제제를 대체하는 새로운 표준으로 자리 잡게 된 배경이 됐다.미하엘 뵘 교수미하엘 교수: PARADIGM-HF는 심부전 치료 패러다임을 바꾼 연구로 평가할 수 있다. 기존 표준요법이던 ACE 억제제를 대체할 수 있는 새로운 기전을 제시했고, 대규모 무작위 배정 연구로서 장기 데이터를 확보해 높은 안정성과 신뢰도를 가진다. 이러한 규모의 컨트롤 그룹을 다시 모집하는 것은 사실상 어렵기 때문에 동급 연구가 재현되기 힘들 것이라고 본다.엔트레스토는 단순히 1차 평가변수뿐 아니라 환자의 삶의 질(QoL)에서도 뚜렷한 개선을 보였다. 설문 기반 평가에서도 환자의 전반적 웰빙과 증상 부담이 크게 완화된 것으로 나타났으며, 이는 심부전 특히 HFrEF 환자에게 매우 중요한 임상적 의미를 갖는다.또 신기능 보존 효과가 ACE 억제제보다 우수하게 나타났고, 장기적으로 당뇨 발생 위험을 줄이는 이점까지 확인되었다. 이러한 부가적 혜택은 사쿠비트릴과 발사르탄 조합의 상호보완적 특성이 가져온 결과로 볼 수 있으며, 심부전 치료 전반에서 환자에게 더 나은 임상적 경험을 제공할 수 있다는 점에서 큰 의의를 갖는다.Q. 표준치료 네 가지 약제를 ‘가능한 한 빨리’ 도입해야 한다고 강조되는 이유는 무엇인가?유 교수: HFrEF는 진단 초기의 예후가 특히 나쁜 질환으로, 첫 3개월 동안 예후가 급격히 나빠지는 환자가 많다. 초기 사망률과 재입원 위험이 집중되는 시기이기 때문에, 네 가지 표준치료 약제를 가능한 한 빠르게 도입해야 한다.이 약제들의 효과는 단순히 증상 완화가 아니라 사망률·입원률을 빠르게 낮추는 방향으로 나타나기 때문에, 치료 시기가 늦어지면 해당 이득을 바로 잃게 된다. 특히 HFrEF 환자에서 초기에 약제를 적용할수록 예후 개선이 크다는 여러 연구 결과가 축적되면서 국내외 가이드라인 모두 조기 개입을 강조하고 있다.미하엘 교수: 초기 집중 치료가 중요한 이유는 심부전의 임상적 골든타임이 존재하기 때문이다. HFrEF 환자는 처음 진단된 시점부터 심근 스트레스가 급격히 증가하고 이 과정에서 구조적·기능적 손상이 빠르게 진행된다. 따라서 치료제의 이점이 누적되기 전에 가능한 빨리 네 가지 약제를 투입해야 한다.또 약제를 순차적으로 늦게 도입하는 방식은 환자의 임상적 위험을 그대로 방치하는 결과를 초래할 수 있다. 대규모 환자 자료에서도 신속한 병용도입이 단독·지연 도입보다 생존율을 높이고 입원 위험을 줄이는 것으로 일관되게 제시된다. 이러한 이유로 유럽에서도 가능하면 4제요법 조기 완성을 목표로 치료 전략을 운영하고 있다.Q. 한국은 여전히 4제 요법의 초기 적용률이 낮다. 개선을 위해 필요한 과제는 무엇인가?유 교수: 국내에서 초기 치료 최적화가 잘 이루어지지 않는 이유로, 의료진의 시간적·환경적 제약, 다약제에 대한 환자 우려, 진료현장의 인력 부담 등이 복합적으로 작용하고 있다. 하지만 4제요법의 임상적 이득이 매우 크기 때문에, 이를 공통된 진료경로로 만드는 것이 필요하다.심부전 센터와 전문클리닉의 역할 강화, 초진 단계부터 적용 가능한 통합 치료 알고리즘 마련, 진료현장에서 적극적인 용량 증량(titration)을 도울 수 있는 구조가 중요하다. 환자의 약제 순응도를 높이기 위한 교육, 그리고 지역 의료기관에서도 동일한 기준으로 치료가 이뤄질 수 있도록 정책적 지원이 동반돼야 한다.임상적 관성(clinical inertia) 차원에서 특히 한국의 특별한 상황은 의료진이 외래 환자를 볼 때 너무 짧은 시간이 주어지고 많은 환자를 봐야 한다는 점이다. 그래서 실제로 표준치료나 환자에 대한 개인 맞춤형 치료를 적용하기가 굉장히 어려운 부분이 있다.정리하자면 국내의 표준치료 목표 수준은 많이 올라온 상태이다. 하지만 여전히 심부전 환자를 보는 특별한 전문의를 제외한 많은 분들은 아직 개선의 여지가 있다고 말씀드릴 수 있겠다.미하엘 교수: 독일의 사례에서도 확인되듯, 초기 치료 도입률을 높이기 위해서는 ‘표준화된 진료경로(clinical pathway)’가 핵심이다. 의료진의 경험과 숙련도에 의존하는 방식이 아니라, 누구라도 동일한 기준으로 치료를 설계할 수 있게 만드는 체계가 필요하다.또 약제의 최대 내약용량에 도달하도록 관리하는 과정에서, 임상현장에 시간적 여유·지속적 모니터링 체계가 마련되는 것이 중요하다. 실제로 엔트레스토를 포함한 표준 4제 요법은 용량을 충분히 올렸을 때 최적 효과가 나타나므로, 이를 위한 외래·간호·교육 체계의 확충이 반드시 필요하다.결국 국가 차원의 관리모델이 도입될 때 치료 격차가 좁아지고, 한국에서도 많은 환자가 더 나은 예후를 기대할 수 있을 것이라고 강조했다.2025-11-20 06:07:34손형민 -
![[기고] 융복합의료제품 분류·관리 행정을 향한 제언](https://pds.dailypharm.com/news_image/202511/328633_1.jpg) [기고] 융복합의료제품 분류·관리 행정을 향한 제언융복합의료제품은 의료분야의 첨단제품으로 최근에는 인공지능, 빅데이터, 재생의료 등 첨단기술과 융합하며 급속히 변화하고 있다. 융복합의료제품은 단어에서 알 수 있듯이 서로 다른 둘 이상의 의료제품[의약품(drug), 의료기기(device), 바이오의약품(biologic)]이 서로 융합 또는 복합 등 어떤 식으로든 결합되어 만들어진 제품이다. 예를 들면, 의약품으로 분류되는 프리필드시린지와 의료기기로 분류되는 약물방출스텐트 등과 같은 제품이 있다.전통적으로 의약품과 의료기기는 질병의 진단․치료․경감․처치 또는 예방의 목적에 사용되기 때문에 각국의 정부는 국민 보건을 위해 관련 법과 제도를 만들고 제조와 수입 그리고 판매에 이르기까지 엄격하게 관리하고 있다. 이와 같은 의료제품 관리의 시작은 물품의 분류(classification)에서 비롯된다고 할 수 있다. 즉 어떠한 물품이 의약품인지 식품인지 또는 의료기기인지 공산품인지 먼저 가려져야 한다는 것이다. 그리고 이러한 분류의 기준은 약사법 또는 의료기기법에서 정하고 있는 ‘의약품’과 ‘의료기기’의 정의를 토대로 식품의약품안전처에서 분류를 결정하고 있다.그렇다면 융복합의료제품은 누가, 어떻게 분류를 결정할 것인가? 식약처 예규(제209호, 2024.6.24.에 따르면, 융복합제품의 주작용 등을 고려하여 허가․심사 담당부서를 결정하도록 되어 있으나, 이 과정에서 필요시 운용되는 ‘융복합의료제품조정협의회’의 구성․운영이 의약품안전국장 소관이며, 위원장 또한 의약품안전국장이 맡도록 되어 있다.당연히 식품의약품안전처에서 분류할 것이라는 데에는 이견은 없지만 어떻게 분류를 결정할 것인지에 대해서는 이견이 있을 수 있다고 본다. 왜냐하면, 관련된 법이 없기 때문이다. 규정이 전혀 없는 것은 아니다. 식약처에 ‘융복합의료제품 민원 조정․처리 및 사후관리 등에 관한 규정’(식약처 예규 제209호, 2024.6.24.)이 있다. 식약처는 2019년 3월 29일부터 융복합의료제품의 전담 상담과 지원 업무를 담당하는 창구를 개설․운영하여 2023년 12월 기준 654건의 제품 분류 민원을 받았다. 654건 중 융복합의료제품으로 분류된 건은 158건으로 약 24%에 해당하였으며, 융복합의료제품에 해당하지 않는다고 판단한 건은 162건으로 약 25%에 해당하였다. 그밖에 민원인의 자진취하 148건(23%), 자료 미비로 인한 판단불가 186건(28%)이 있었다.그렇다면 융복합의료제품의 분류와 같이 관련 업계의 지대한 관심 분야에 대하여 법령이 아닌 이와 같은 예규로서의 규정만으로 충분하다고 볼 수 있을까?융복합의료제품의 분류와 관리에 대하여 오래전부터 여러 차례 제도개선을 해오고 있는 미국의 사례를 잠깐 살펴보자.1970년대 이후 점차 다양해지고 복잡해지는 의료제품의 시장과 임시방편적인 관리 방안의 한계 때문에 미 FDA는 1982년에 ‘센터 미국 FDA에는 여러 개의 센터가 있는데, 그중에서 의료제품을 담당하는 센터는 세 개가 있다: Center for Drug Evaluation & Research(CDER), Center for Biological Evaluation & Research(CBER), Center for Devices & Radiological Health(CDRH) 간 합의’(Intercenter Agreement)를 통해 제품의 분류와 허가․심사를 주도할 ‘주관 센터(lead center)’의 결정 그리고 센터 간 (심사관련) 협조 등에 대한 사항을 정했다. 이 시기에는 FDA 내의 옴부즈맨이 제품의 분류를 결정했는데, 분류뿐만 아니라 최종제품의 관리방안에 대한 문제가 항상 제기되어왔다. 이에, 미 의회는 새로운 형태의 허가제도를 마련하기보다는 FDCA(Food, Drug, and Cosmetic Act)를 개정함으로써 FDA에게 복합제품의 주관 센터를 결정할 수 있는 권한을 부여하는 등 여러 차례 법과 규정을 개정했는데, 이는 FDA가 1982년 센터 간 합의를 통해 그동안 적용해 온 일반적 원칙을 명문화한 것으로 볼 수 있다.우선, 1990년 미 의회는 ‘의료기기안전법(Safe Medical Device Act, SMDA)’을 제정하여 FDA가 융복합제품의 주된작용방식(primary mode of action)에 따라 주관 센터를 정하도록 했으며, FDA는 1991년에 21 CFR을 개정하여 법은 아니지만 연방 규정으로는 처음으로 규정하였다. 이어서 1997년도에는 민원인이 FDA에 융복합의료제품의 분류를 정식으로 요청할 수 있도록 하였으며(Food and Drug Administration Modernization Act of 1997), 2002년에는 융복합의료제품의 분류와 주관 센터 배정, 센터 간 심사의 관리 등을 전담할 수 있도록 어느 센터에도 속하지 않는 FDA 청장 직속의 부서(복합제품과; Office of Combination Product)를 신설했다. (Medical Devices User Fee and Modernization Act of 2002)2005년에 FDA는 ’주된작용방식‘(primary mode of action)이 무엇인지를 명확히 규정하기 위해 21 CFR을 개정했는데, 당시의 연방관보(70 FR 49848)를 보면 FDA가 융복합의료제품을 분류해서 주관 부서(센터)를 배정하는 때에 결정 과정의 투명성, 예측가능성 및 일관성을 확보하기 위해 노력하고 있음을 알 수 있다.2015년에 ’복합제품관리적정화법‘(The Combination Product Regulatory Fairness Act)을 제정하여 FDA가 융복합의료제품이 화학적 작용이 있다는 이유만으로 융복합제품의 소관을 의약품으로 분류하는 것을 금지하였으며, 2016년에는 ‘21세기 치료법’(21st Century Cures Act) 제정을 통해 ‘세포치료, 조직공학치료, 인체세포와 조직 제품, 치료법과 제품이 동시에 사용된 복합제품’을 규정하면서 이와 같은 ‘첨단재생의료 치료제(Regenerative Medicine Advanced Therapy)의 경우 FDA와의 협의를 통해 신속하게 승인할 수 있는 근거를 만들었다.미국의 융복합제품 관련 규정 이력에서 흥미로운 점은 미국은 제조업체들과 지속적으로 소통하면서 직접 또는 의회를 통해 관련 법과 규정을 정비했는데, 대부분 융복합의료제품의 적정한 관리를 위해 제품을 어떻게 분류하며, 누가 관리할 것인가에 대한 부분이 주요 내용이었음을 알 수 있다. 이는 융복합의료제품의 분류가 그만큼 중요하고 신중해야 함을 보여준다고 할 것이다. 1997년의 “브라코 진단(Bracco Diagnostics, Inc) 대 샬랄라(Shalala)” 의 소송 사건을 보면 동일한 초음파 조영제임에도 FDA가 한 회사의 제품은 의약품이 아닌 의료기기로 분류하여 승인 절차를 진행하려 했던 적이 있다. 당시 의약품으로 분류되어 허가받는 것은 의료기기로 허가받는 것보다 허가 비용이 $3.5백만 불이 더 소요될 수도 있다고 했다. Brougher JT, Dykeman DJ, “Navigating the FDA Process: Patent Strategy for Combinatioin Products”, 2009 우리나라에도 융복합의료제품에 대한 관련 규정이 있다. 앞서 소개한 식약처 예규(융복합의료제품 민원 조정․처리 및 사후관리 등에 관한 규정) 외에도, 2015년에는 융복합의료제품의 경우 의약품 또는 의료기기 중 하나의 허가(인증․신고)만 받으면 되도록 약사법과 의료기기법이 각각 개정되었다. 최근에는 첨단재생의료와 디지털제품에 대하여도 융복합 제품을 정의하고 안전관리를 위한 허가 절차 등의 규정이 만들어졌다: ‘첨단재생의료 및 첨단바이오의약품 안전 및 지원에 관한 법률’(첨단재생바이오법)(2019), ‘디지털의료제품법’(2024).이와 같은 규정들을 통해 우리나라도 융복합의료제품에 대한 안전관리체계를 어느 정도 갖추었다고 볼 수 있지만, 규정 간의 관계성과 내용을 볼 때 다소 개선이 필요한 부분이 있어 보인다. 가령, 식약처 예규는 규범적 측면에서 효력의 범위에 대한 의문이 있으며, 첨단재생바이오법과 디지털의료제품법에서는 융복합제품중 주된 기능이 의약품인 제품에 대해서는 각각 ‘첨단바이오의약품(첨단바이오융복합제제)’ 및 ‘디지털융합의약품’으로 규정하여 관련 법에서 허가를 받도록 하고 있으나, 주된 기능이 의료기기인 제품에 대해서는 별도로 규정하고 있지 않는 부분 등이 그러하다. 더욱이, 이 모든 규정에 있어 공통으로 융복합의료제품의 분류와 소관 부서 지정에 대해서는 구체적인 내용이 없어 FDA가 오랫동안 고민해 왔고, 업계의 최대 관심 사항인 융복합의료제품의 분류, 주관 부서 결정 및 부서 간 심사 협력 방안 등 관련 행정의 ‘투명성’, ‘예측가능성’, ‘일관성’을 어떻게 확보할 것인지에 대한 고민과 제도개선이 필요하다. 안명수 전문위원 *학력-미국 USC School of Pharmacy (M.S., 2017)-경성대학교 약학과(1996)*경력-법무법인(유한) 태평양(2025-현재)-한국희귀필수의약품센터 수석부장(2020-2025)-약국 약사(2019-2020)-식품의약품안전처 의약품정책과, 의료기기정책과 약무사무관(2012-2019)-국립부곡병원 약제과 약사(2011-2012)-보건복지부 의약품정책과 등 주무관(2003-2011)-한국산업기술시험원 품질지원팀 연구원(1999-2003)-현대약품 개발부, 인허가(1995-1996)*주요 수행 실적-의료기기법 및 하위법령 제정-의약품부작용 피해구제 제도 도입2025-11-11 19:32:26안명수 전문위원
[기고] 융복합의료제품 분류·관리 행정을 향한 제언융복합의료제품은 의료분야의 첨단제품으로 최근에는 인공지능, 빅데이터, 재생의료 등 첨단기술과 융합하며 급속히 변화하고 있다. 융복합의료제품은 단어에서 알 수 있듯이 서로 다른 둘 이상의 의료제품[의약품(drug), 의료기기(device), 바이오의약품(biologic)]이 서로 융합 또는 복합 등 어떤 식으로든 결합되어 만들어진 제품이다. 예를 들면, 의약품으로 분류되는 프리필드시린지와 의료기기로 분류되는 약물방출스텐트 등과 같은 제품이 있다.전통적으로 의약품과 의료기기는 질병의 진단․치료․경감․처치 또는 예방의 목적에 사용되기 때문에 각국의 정부는 국민 보건을 위해 관련 법과 제도를 만들고 제조와 수입 그리고 판매에 이르기까지 엄격하게 관리하고 있다. 이와 같은 의료제품 관리의 시작은 물품의 분류(classification)에서 비롯된다고 할 수 있다. 즉 어떠한 물품이 의약품인지 식품인지 또는 의료기기인지 공산품인지 먼저 가려져야 한다는 것이다. 그리고 이러한 분류의 기준은 약사법 또는 의료기기법에서 정하고 있는 ‘의약품’과 ‘의료기기’의 정의를 토대로 식품의약품안전처에서 분류를 결정하고 있다.그렇다면 융복합의료제품은 누가, 어떻게 분류를 결정할 것인가? 식약처 예규(제209호, 2024.6.24.에 따르면, 융복합제품의 주작용 등을 고려하여 허가․심사 담당부서를 결정하도록 되어 있으나, 이 과정에서 필요시 운용되는 ‘융복합의료제품조정협의회’의 구성․운영이 의약품안전국장 소관이며, 위원장 또한 의약품안전국장이 맡도록 되어 있다.당연히 식품의약품안전처에서 분류할 것이라는 데에는 이견은 없지만 어떻게 분류를 결정할 것인지에 대해서는 이견이 있을 수 있다고 본다. 왜냐하면, 관련된 법이 없기 때문이다. 규정이 전혀 없는 것은 아니다. 식약처에 ‘융복합의료제품 민원 조정․처리 및 사후관리 등에 관한 규정’(식약처 예규 제209호, 2024.6.24.)이 있다. 식약처는 2019년 3월 29일부터 융복합의료제품의 전담 상담과 지원 업무를 담당하는 창구를 개설․운영하여 2023년 12월 기준 654건의 제품 분류 민원을 받았다. 654건 중 융복합의료제품으로 분류된 건은 158건으로 약 24%에 해당하였으며, 융복합의료제품에 해당하지 않는다고 판단한 건은 162건으로 약 25%에 해당하였다. 그밖에 민원인의 자진취하 148건(23%), 자료 미비로 인한 판단불가 186건(28%)이 있었다.그렇다면 융복합의료제품의 분류와 같이 관련 업계의 지대한 관심 분야에 대하여 법령이 아닌 이와 같은 예규로서의 규정만으로 충분하다고 볼 수 있을까?융복합의료제품의 분류와 관리에 대하여 오래전부터 여러 차례 제도개선을 해오고 있는 미국의 사례를 잠깐 살펴보자.1970년대 이후 점차 다양해지고 복잡해지는 의료제품의 시장과 임시방편적인 관리 방안의 한계 때문에 미 FDA는 1982년에 ‘센터 미국 FDA에는 여러 개의 센터가 있는데, 그중에서 의료제품을 담당하는 센터는 세 개가 있다: Center for Drug Evaluation & Research(CDER), Center for Biological Evaluation & Research(CBER), Center for Devices & Radiological Health(CDRH) 간 합의’(Intercenter Agreement)를 통해 제품의 분류와 허가․심사를 주도할 ‘주관 센터(lead center)’의 결정 그리고 센터 간 (심사관련) 협조 등에 대한 사항을 정했다. 이 시기에는 FDA 내의 옴부즈맨이 제품의 분류를 결정했는데, 분류뿐만 아니라 최종제품의 관리방안에 대한 문제가 항상 제기되어왔다. 이에, 미 의회는 새로운 형태의 허가제도를 마련하기보다는 FDCA(Food, Drug, and Cosmetic Act)를 개정함으로써 FDA에게 복합제품의 주관 센터를 결정할 수 있는 권한을 부여하는 등 여러 차례 법과 규정을 개정했는데, 이는 FDA가 1982년 센터 간 합의를 통해 그동안 적용해 온 일반적 원칙을 명문화한 것으로 볼 수 있다.우선, 1990년 미 의회는 ‘의료기기안전법(Safe Medical Device Act, SMDA)’을 제정하여 FDA가 융복합제품의 주된작용방식(primary mode of action)에 따라 주관 센터를 정하도록 했으며, FDA는 1991년에 21 CFR을 개정하여 법은 아니지만 연방 규정으로는 처음으로 규정하였다. 이어서 1997년도에는 민원인이 FDA에 융복합의료제품의 분류를 정식으로 요청할 수 있도록 하였으며(Food and Drug Administration Modernization Act of 1997), 2002년에는 융복합의료제품의 분류와 주관 센터 배정, 센터 간 심사의 관리 등을 전담할 수 있도록 어느 센터에도 속하지 않는 FDA 청장 직속의 부서(복합제품과; Office of Combination Product)를 신설했다. (Medical Devices User Fee and Modernization Act of 2002)2005년에 FDA는 ’주된작용방식‘(primary mode of action)이 무엇인지를 명확히 규정하기 위해 21 CFR을 개정했는데, 당시의 연방관보(70 FR 49848)를 보면 FDA가 융복합의료제품을 분류해서 주관 부서(센터)를 배정하는 때에 결정 과정의 투명성, 예측가능성 및 일관성을 확보하기 위해 노력하고 있음을 알 수 있다.2015년에 ’복합제품관리적정화법‘(The Combination Product Regulatory Fairness Act)을 제정하여 FDA가 융복합의료제품이 화학적 작용이 있다는 이유만으로 융복합제품의 소관을 의약품으로 분류하는 것을 금지하였으며, 2016년에는 ‘21세기 치료법’(21st Century Cures Act) 제정을 통해 ‘세포치료, 조직공학치료, 인체세포와 조직 제품, 치료법과 제품이 동시에 사용된 복합제품’을 규정하면서 이와 같은 ‘첨단재생의료 치료제(Regenerative Medicine Advanced Therapy)의 경우 FDA와의 협의를 통해 신속하게 승인할 수 있는 근거를 만들었다.미국의 융복합제품 관련 규정 이력에서 흥미로운 점은 미국은 제조업체들과 지속적으로 소통하면서 직접 또는 의회를 통해 관련 법과 규정을 정비했는데, 대부분 융복합의료제품의 적정한 관리를 위해 제품을 어떻게 분류하며, 누가 관리할 것인가에 대한 부분이 주요 내용이었음을 알 수 있다. 이는 융복합의료제품의 분류가 그만큼 중요하고 신중해야 함을 보여준다고 할 것이다. 1997년의 “브라코 진단(Bracco Diagnostics, Inc) 대 샬랄라(Shalala)” 의 소송 사건을 보면 동일한 초음파 조영제임에도 FDA가 한 회사의 제품은 의약품이 아닌 의료기기로 분류하여 승인 절차를 진행하려 했던 적이 있다. 당시 의약품으로 분류되어 허가받는 것은 의료기기로 허가받는 것보다 허가 비용이 $3.5백만 불이 더 소요될 수도 있다고 했다. Brougher JT, Dykeman DJ, “Navigating the FDA Process: Patent Strategy for Combinatioin Products”, 2009 우리나라에도 융복합의료제품에 대한 관련 규정이 있다. 앞서 소개한 식약처 예규(융복합의료제품 민원 조정․처리 및 사후관리 등에 관한 규정) 외에도, 2015년에는 융복합의료제품의 경우 의약품 또는 의료기기 중 하나의 허가(인증․신고)만 받으면 되도록 약사법과 의료기기법이 각각 개정되었다. 최근에는 첨단재생의료와 디지털제품에 대하여도 융복합 제품을 정의하고 안전관리를 위한 허가 절차 등의 규정이 만들어졌다: ‘첨단재생의료 및 첨단바이오의약품 안전 및 지원에 관한 법률’(첨단재생바이오법)(2019), ‘디지털의료제품법’(2024).이와 같은 규정들을 통해 우리나라도 융복합의료제품에 대한 안전관리체계를 어느 정도 갖추었다고 볼 수 있지만, 규정 간의 관계성과 내용을 볼 때 다소 개선이 필요한 부분이 있어 보인다. 가령, 식약처 예규는 규범적 측면에서 효력의 범위에 대한 의문이 있으며, 첨단재생바이오법과 디지털의료제품법에서는 융복합제품중 주된 기능이 의약품인 제품에 대해서는 각각 ‘첨단바이오의약품(첨단바이오융복합제제)’ 및 ‘디지털융합의약품’으로 규정하여 관련 법에서 허가를 받도록 하고 있으나, 주된 기능이 의료기기인 제품에 대해서는 별도로 규정하고 있지 않는 부분 등이 그러하다. 더욱이, 이 모든 규정에 있어 공통으로 융복합의료제품의 분류와 소관 부서 지정에 대해서는 구체적인 내용이 없어 FDA가 오랫동안 고민해 왔고, 업계의 최대 관심 사항인 융복합의료제품의 분류, 주관 부서 결정 및 부서 간 심사 협력 방안 등 관련 행정의 ‘투명성’, ‘예측가능성’, ‘일관성’을 어떻게 확보할 것인지에 대한 고민과 제도개선이 필요하다. 안명수 전문위원 *학력-미국 USC School of Pharmacy (M.S., 2017)-경성대학교 약학과(1996)*경력-법무법인(유한) 태평양(2025-현재)-한국희귀필수의약품센터 수석부장(2020-2025)-약국 약사(2019-2020)-식품의약품안전처 의약품정책과, 의료기기정책과 약무사무관(2012-2019)-국립부곡병원 약제과 약사(2011-2012)-보건복지부 의약품정책과 등 주무관(2003-2011)-한국산업기술시험원 품질지원팀 연구원(1999-2003)-현대약품 개발부, 인허가(1995-1996)*주요 수행 실적-의료기기법 및 하위법령 제정-의약품부작용 피해구제 제도 도입2025-11-11 19:32:26안명수 전문위원 -
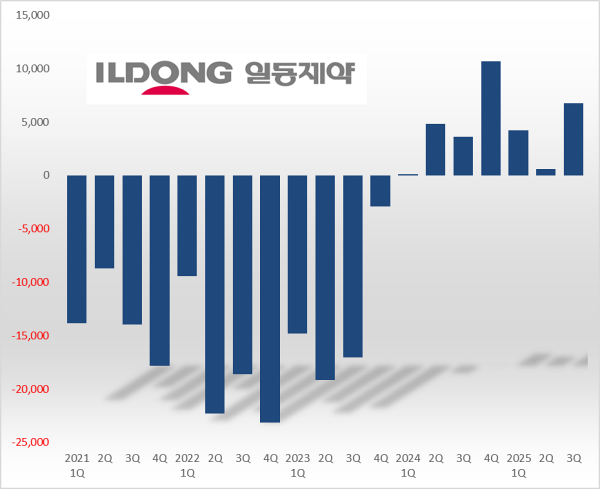 일동제약, 7분기 연속 흑자...'비용 지출 효율화'[데일리팜=천승현 기자] 일동제약이 오랜 적자에서 벗어난 이후 흑자 행진을 이어갔다. 연구개발(R&D) 자회사를 포함한 연결 실적이 7분기 연속 흑자를 기록했다. R&D 지출 효율화를 위한 노력으로 수익성이 개선되는 모습이다. 3년 전 투자 결과로 100억원대 바이오기업 주식을 취득하면서 순이익이 큰 폭으로 확대됐다.일동제약은 지난 3분기 연결 기준 영업이익이 68억원으로 전년동기대비 87.6% 늘었고 매출액은 1455억원으로 전년보다 6.7% 감소했다고 6일 공시했다. 일동제약은 지난해 1분기 영업이익 1억원으로 전 분기 대비 흑자전환한 이후 7분기 연속 흑자를 냈다.일동제약은 연결 기준 실적이 2020년 4분기부터 2023년 4분기까지 13분기 연속 적자를 기록한 바 있다. 신약 개발을 위한 연구비 지출이 늘면서 적자가 장기화했다.분기별 일동제약 연결 기준 영업이익(단위: 백만원, 자료: 금융감독원) 일동제약은 만성 적자를 기록하던 R&D 자회사 유노비아의 실적을 포함해도 흑자를 기록했다. 일동제약은 2023년 11월 R&D 자회사 유노비아를 출범했다. 단순 물적 분할 방식으로 R&D 부문을 분사했다. 일동제약이 모회사로 유노비아의 지분 100%를 갖는 구조다. 유노비아는 기존에 일동제약이 보유했던 주요 연구개발 자산과 신약 파이프라인 등을 토대로 사업 활동을 전개한다.유노비아의 효율적인 R&D 지출로 수익성이 크게 개선된 것으로 분석된다.유노비아는 지난해 5월 대원제약과 소화성 궤양용제 P-CAB 신약 공동 개발 및 라이선스에 관한 계약을 체결했다. ID120040002는 P-CAB 계열의 소화성 궤양 치료제 후보물질로 위벽 세포 내의 프로톤펌프와 칼륨 이온의 결합을 방해해 위산 분비를 억제하는 약물이다.이 계약으로 대원제약은 ID120040002의 임상 개발을 수행하고 해당 물질에 대한 허가 추진과 제조·판매 등을 포함한 국내 사업화 권리 일체를 넘겨받았다.유노비아는 대원제약으로부터 일정 액수의 계약금과 함께 상업화 시 로열티 등을 수령한다. 향후 향후 ID120040002 허가 취득에 필요한 정보 등을 제공 받아 동일 성분의 이종 상표 의약품을 제조·판매할 수 있는 권리를 갖는다. 유노비아 입장에선 핵심 개발과제 중 1개에 대해 대원제약이 개발비를 부담하면서 신약 개발 비용 부담을 덜면서 수익성 개선 효과를 거둔 셈이다.대원제약은 해당 후보물질의 코드명을 DW4421로 변경하고 상업화를 위한 개발 단계에 착수했다.대원제약은 지난달 DW4421의 임상3상시험 계획을 승인받고 막바지 개발 단계에 진입했다. 임상3상은 미란성 위식도역류질환 환자를 대상으로 DW4421 투여 후 유효성 및 안전성을 평가하기 위한 무작위배정, 이중눈가림, 활성대조, 평행, 다기관 치료적 확증 임상시험으로 진행된다. 국내 환자 총 327명을 대상으로 가톨릭대학교 인천성모병원을 포함한 22개 기관에서 실시될 예정이다. 대원제약은 DW4421의 비미란성 위식도역류질환 환자를 대상으로 진행하는 임상3상시험도 지난달 승인받았다.회사 측은 “사업 재정비에 따른 고정비 감소와 비용 지출 구조 효율화 등의 결과로 영업이익이 성장했다”라고 설명했다.일동제약은 유노비아의 실적을 제외한 별도 기준 실적도 흑자 행진을 지속했다.일동제약의 3분기 별도 기준 영업이익은 96억원으로 전년동기대비 8.1% 줄었고 매출은 1439억원으로 6.9% 감소했다.일동제약은 별도 기준 실적이 지난 2020년 4분기 59억원의 영업손실을 기록한 이후 2023년 3분기까지 12분기 연속 적자가 이어졌다. 유노비아를 분사한 직후 2023년 4분기 별도 기준 영업이익 76억원을 기록하며 13분기만에 적자를 벗어났고 올해 3분기까지 8분기 연속 흑자를 기록했다. R&D 비용 부담이 경감되면서 수익성이 크게 개선됐다.일동제약은 컨슈머헬스케어 사업 부문 중 건강기능식품 등 일부를 계열사로 이전하면서 매출 감소 요인이 발송했다. 일동제약은 지난 2013년부터 바이엘 코리아와 코프로모션 계약을 맺고 카네스텐크림, 사리돈에이 등 일반의약품 5종을 판매했는데 지난해 말 계약을 종료하면서 매출 공백이 불가피했다.일동제약은 3분기 당기순이익이 215억원으로 작년 같은 기간 92억원 적자에서 흑자전환했다. 디앤디파마텍 주식을 취득한데 따른 평가이익이 반영됐다.일동제약은 지난달 1일 107억원 규모 디앤디파마텍 주식 5만3023주(지분율 0.49%)를 취득했다. 일동제약이 2021년 30억원을 출자했던 큐더스패밀리 3호 신기술사업투자조합 만기에 따라 현물을 분배받았다.2025-11-06 12:02:19천승현
일동제약, 7분기 연속 흑자...'비용 지출 효율화'[데일리팜=천승현 기자] 일동제약이 오랜 적자에서 벗어난 이후 흑자 행진을 이어갔다. 연구개발(R&D) 자회사를 포함한 연결 실적이 7분기 연속 흑자를 기록했다. R&D 지출 효율화를 위한 노력으로 수익성이 개선되는 모습이다. 3년 전 투자 결과로 100억원대 바이오기업 주식을 취득하면서 순이익이 큰 폭으로 확대됐다.일동제약은 지난 3분기 연결 기준 영업이익이 68억원으로 전년동기대비 87.6% 늘었고 매출액은 1455억원으로 전년보다 6.7% 감소했다고 6일 공시했다. 일동제약은 지난해 1분기 영업이익 1억원으로 전 분기 대비 흑자전환한 이후 7분기 연속 흑자를 냈다.일동제약은 연결 기준 실적이 2020년 4분기부터 2023년 4분기까지 13분기 연속 적자를 기록한 바 있다. 신약 개발을 위한 연구비 지출이 늘면서 적자가 장기화했다.분기별 일동제약 연결 기준 영업이익(단위: 백만원, 자료: 금융감독원) 일동제약은 만성 적자를 기록하던 R&D 자회사 유노비아의 실적을 포함해도 흑자를 기록했다. 일동제약은 2023년 11월 R&D 자회사 유노비아를 출범했다. 단순 물적 분할 방식으로 R&D 부문을 분사했다. 일동제약이 모회사로 유노비아의 지분 100%를 갖는 구조다. 유노비아는 기존에 일동제약이 보유했던 주요 연구개발 자산과 신약 파이프라인 등을 토대로 사업 활동을 전개한다.유노비아의 효율적인 R&D 지출로 수익성이 크게 개선된 것으로 분석된다.유노비아는 지난해 5월 대원제약과 소화성 궤양용제 P-CAB 신약 공동 개발 및 라이선스에 관한 계약을 체결했다. ID120040002는 P-CAB 계열의 소화성 궤양 치료제 후보물질로 위벽 세포 내의 프로톤펌프와 칼륨 이온의 결합을 방해해 위산 분비를 억제하는 약물이다.이 계약으로 대원제약은 ID120040002의 임상 개발을 수행하고 해당 물질에 대한 허가 추진과 제조·판매 등을 포함한 국내 사업화 권리 일체를 넘겨받았다.유노비아는 대원제약으로부터 일정 액수의 계약금과 함께 상업화 시 로열티 등을 수령한다. 향후 향후 ID120040002 허가 취득에 필요한 정보 등을 제공 받아 동일 성분의 이종 상표 의약품을 제조·판매할 수 있는 권리를 갖는다. 유노비아 입장에선 핵심 개발과제 중 1개에 대해 대원제약이 개발비를 부담하면서 신약 개발 비용 부담을 덜면서 수익성 개선 효과를 거둔 셈이다.대원제약은 해당 후보물질의 코드명을 DW4421로 변경하고 상업화를 위한 개발 단계에 착수했다.대원제약은 지난달 DW4421의 임상3상시험 계획을 승인받고 막바지 개발 단계에 진입했다. 임상3상은 미란성 위식도역류질환 환자를 대상으로 DW4421 투여 후 유효성 및 안전성을 평가하기 위한 무작위배정, 이중눈가림, 활성대조, 평행, 다기관 치료적 확증 임상시험으로 진행된다. 국내 환자 총 327명을 대상으로 가톨릭대학교 인천성모병원을 포함한 22개 기관에서 실시될 예정이다. 대원제약은 DW4421의 비미란성 위식도역류질환 환자를 대상으로 진행하는 임상3상시험도 지난달 승인받았다.회사 측은 “사업 재정비에 따른 고정비 감소와 비용 지출 구조 효율화 등의 결과로 영업이익이 성장했다”라고 설명했다.일동제약은 유노비아의 실적을 제외한 별도 기준 실적도 흑자 행진을 지속했다.일동제약의 3분기 별도 기준 영업이익은 96억원으로 전년동기대비 8.1% 줄었고 매출은 1439억원으로 6.9% 감소했다.일동제약은 별도 기준 실적이 지난 2020년 4분기 59억원의 영업손실을 기록한 이후 2023년 3분기까지 12분기 연속 적자가 이어졌다. 유노비아를 분사한 직후 2023년 4분기 별도 기준 영업이익 76억원을 기록하며 13분기만에 적자를 벗어났고 올해 3분기까지 8분기 연속 흑자를 기록했다. R&D 비용 부담이 경감되면서 수익성이 크게 개선됐다.일동제약은 컨슈머헬스케어 사업 부문 중 건강기능식품 등 일부를 계열사로 이전하면서 매출 감소 요인이 발송했다. 일동제약은 지난 2013년부터 바이엘 코리아와 코프로모션 계약을 맺고 카네스텐크림, 사리돈에이 등 일반의약품 5종을 판매했는데 지난해 말 계약을 종료하면서 매출 공백이 불가피했다.일동제약은 3분기 당기순이익이 215억원으로 작년 같은 기간 92억원 적자에서 흑자전환했다. 디앤디파마텍 주식을 취득한데 따른 평가이익이 반영됐다.일동제약은 지난달 1일 107억원 규모 디앤디파마텍 주식 5만3023주(지분율 0.49%)를 취득했다. 일동제약이 2021년 30억원을 출자했던 큐더스패밀리 3호 신기술사업투자조합 만기에 따라 현물을 분배받았다.2025-11-06 12:02:19천승현 -
 식약처 산하 천연물안전관리원 설립…약사법 통과양산 천연물안전관리원 전경 [데일리팜=이탁순 기자] 천연물 유래 의약품의 안전관리와 개발 지원 기능을 담당하는 천연물안전관리원이 내년 본격 가동될 전망이다.지난달 26일 관련 내용을 담은 약사법 개정안이 통과되면서 연구원 설립과 사업 근거가 마련됐기 때문이다.천연물안전관리원은 현재 부산대 양산캠퍼스 첨단산학단지에 조성되고 있다.식품의약품안전처는 4일 전문지 기자단에 "천연물 유래 의약품의 품질 및 안전관리를 정부 차원에서 지원하고자 구축·운영할 천연물의약품안전관리연구원의 설립, 사업에 대한 근거가 약사법 개정을 통해 마련됐다"며 "법률 개정으로 천연물 의약품 시장 활성화가 기대된다"고 밝혔다.관련 법률은 김미애 의원(국민의힘)이 대표 발의했다. 천연물안전관리연구원을 국가 첨단바이오 분야 전문 연구기관으로 규정하고, 천연물 유래 의약품 안전관리와 개발 지원 기능을 강화하는 내용을 담았다.법안에서 천연물이란 상과 해양에 사는 동물·식물 등 생물과 생물 세포 또는 조직배양 산물 등 생물을 기원으로 하는 산물로 정의했다. 식약처는 "법률 개정 과정 중 기관명칭 및 업무 대상인 ‘천연물’ 용어가 약사법에 정의되어 있지 않다는 의견이 있어 '천연물신약 연구개발 촉진법'상 정의를 약사법에 추가했다"고 설명했다.식약처는 양산 천연물관리원이 천연물 유래 의약품의 국민 신뢰 향상, 고품질 의약품 공급으로 국민 건강 증대가 기대된다고 밝혔다.식약처 관계자는 "국내의 경우 천연물을 원료로 한 의약품의 품질관리 인력 부족 등 이유로 천연물의약품 시장이 침체되어 있고, 위해물질·위변조 약제 등 품질이슈 발생시 적절히 대응하는 데 어려움이 있다"며 " 이에 천연물 유래 의약품의 품질 및 안전관리를 정부 차원에서 지원해, 천연물의약품의 안전·품질관리 관리체계를 구축하고 규격화된 의약품 제조 기술지원을 통해 국민건강 증진과 국가경제 발전에 기여할 것으로 기대한다"고 전했다.천연물안전관리원은 천연물 유래 의약품의 국내외 규제정보 제공, 컨설팅 및 시험법 구축 지원 등을 통해 의약품의 허가심사를 지원할 예정이다.지하1층, 지상3층, 연면적 약 5500m2 규모로 품질검사 연구실, 개방형시험실 및 교육실 등이 설치·운영될 예정이며, 총괄기획실, 품질기술지원실, 안전기술지원실의 3실로 조직이 구성된다.이를 통해 천연물 유래 의약품 관련 R&D 기획·수행, 품질검사, 관련 정보 수집·분석, 컨설팅, 교육프로그램 개발·운영, 위해물질 모니터링 및 안전성 평가기술 개발 등을 추진할 방침이다.2025-11-04 19:19:21이탁순
식약처 산하 천연물안전관리원 설립…약사법 통과양산 천연물안전관리원 전경 [데일리팜=이탁순 기자] 천연물 유래 의약품의 안전관리와 개발 지원 기능을 담당하는 천연물안전관리원이 내년 본격 가동될 전망이다.지난달 26일 관련 내용을 담은 약사법 개정안이 통과되면서 연구원 설립과 사업 근거가 마련됐기 때문이다.천연물안전관리원은 현재 부산대 양산캠퍼스 첨단산학단지에 조성되고 있다.식품의약품안전처는 4일 전문지 기자단에 "천연물 유래 의약품의 품질 및 안전관리를 정부 차원에서 지원하고자 구축·운영할 천연물의약품안전관리연구원의 설립, 사업에 대한 근거가 약사법 개정을 통해 마련됐다"며 "법률 개정으로 천연물 의약품 시장 활성화가 기대된다"고 밝혔다.관련 법률은 김미애 의원(국민의힘)이 대표 발의했다. 천연물안전관리연구원을 국가 첨단바이오 분야 전문 연구기관으로 규정하고, 천연물 유래 의약품 안전관리와 개발 지원 기능을 강화하는 내용을 담았다.법안에서 천연물이란 상과 해양에 사는 동물·식물 등 생물과 생물 세포 또는 조직배양 산물 등 생물을 기원으로 하는 산물로 정의했다. 식약처는 "법률 개정 과정 중 기관명칭 및 업무 대상인 ‘천연물’ 용어가 약사법에 정의되어 있지 않다는 의견이 있어 '천연물신약 연구개발 촉진법'상 정의를 약사법에 추가했다"고 설명했다.식약처는 양산 천연물관리원이 천연물 유래 의약품의 국민 신뢰 향상, 고품질 의약품 공급으로 국민 건강 증대가 기대된다고 밝혔다.식약처 관계자는 "국내의 경우 천연물을 원료로 한 의약품의 품질관리 인력 부족 등 이유로 천연물의약품 시장이 침체되어 있고, 위해물질·위변조 약제 등 품질이슈 발생시 적절히 대응하는 데 어려움이 있다"며 " 이에 천연물 유래 의약품의 품질 및 안전관리를 정부 차원에서 지원해, 천연물의약품의 안전·품질관리 관리체계를 구축하고 규격화된 의약품 제조 기술지원을 통해 국민건강 증진과 국가경제 발전에 기여할 것으로 기대한다"고 전했다.천연물안전관리원은 천연물 유래 의약품의 국내외 규제정보 제공, 컨설팅 및 시험법 구축 지원 등을 통해 의약품의 허가심사를 지원할 예정이다.지하1층, 지상3층, 연면적 약 5500m2 규모로 품질검사 연구실, 개방형시험실 및 교육실 등이 설치·운영될 예정이며, 총괄기획실, 품질기술지원실, 안전기술지원실의 3실로 조직이 구성된다.이를 통해 천연물 유래 의약품 관련 R&D 기획·수행, 품질검사, 관련 정보 수집·분석, 컨설팅, 교육프로그램 개발·운영, 위해물질 모니터링 및 안전성 평가기술 개발 등을 추진할 방침이다.2025-11-04 19:19:21이탁순 -
 세계 첫 항체 무관 혈우병 A·B 치료제 '피투시란'큐피틀리아(Qfitlia, 성분명 피투시란, Fitusiran, 사노피)는 GalXC 기술 플랫폼을 기반으로 개발된 항트롬빈(antithrombin)을 표적으로 하는 소간섭 리보핵산(small interfering RNA, siRNA) 치료제다.이 약제는 2024년 유럽의약청(EMA) 에서, 이어 올해 3월 미국 식품의약국(FDA) 에서 제VIII인자 또는 제IX인자 억제인자(inhibitor)의 유무와 관계없이, 12세 이상 성인 및 소아 혈우병 A 또는 B 환자에서 출혈 에피소드의 발생을 예방하거나 빈도를 감소시키기 위한 정기적 예방요법(routine prophylaxis)에 ‘두 달에 한번 피하주사’로 승인되었다. 국내에서는 올해 5월 희귀의약품(Orphan drug) 으로 지정되었다.혈우병(hemophilia)은 X염색체 연관 열성 유전질환으로, 제Ⅷ인자(FVIII) 또는 제Ⅸ인자(FIX) 의 결핍으로 인해 혈액응고 연쇄반응(coagulation cascade) 이 정상적으로 진행되지 못하며, 그 결과 트롬빈(thrombin) 생성 부족으로 지혈(hemostasis) 이 저하된다. 이러한 병태생리적 이상은 반복적인 출혈, 특히 관절 출혈을 초래하여 만성 관절병증(chronic arthropathy) 및 삶의 질 저하로 이어진다.기존의 표준 치료는 응고인자제제(clotting factor concentrate, CFC) 의 정맥 내 투여를 통한 인자 보충요법(replacement therapy) 이었다. 그러나 이 방식은 정맥 투여의 불편성, 반복적 투여 부담, 그리고 항체(억제인자, inhibitor) 형성으로 인한 치료 저항성이라는 한계를 지닌다.이에 따라 최근에는 비(非)응고인자 기반 치료(non-factor therapy) 의 개발이 활발히 이루어지고 있으며, 그중에서도 RNA 간섭(RNA interference, RNAi) 기술을 이용한 피투시란(Fitusiran) 은 새로운 치료 옵션으로 주목 받고 있다.피투시란은 간세포 내에서 항트롬빈(antithrombin, AT) 합성을 억제하도록 설계된 siRNA 기반 치료제로, 내인성 응고 조절 인자의 발현을 조절함으로써 응고 균형(hemostatic balance) 을 회복시키는 새로운 접근법을 제시한다.피투시란의 승인은 다국가, 무작위배정, 대조, 3상 임상시험들로 구성된 ATLAS 임상 프로그램의 결과를 근거로 하였다.이 프로그램에는 ATLAS-A/B, ATLAS-INH, 그리고 ATLAS-PPX 연구가 포함되며, 각각 혈우병 A 또는 B 환자 중 인자 억제인자의 유무, 그리고 기존 예방요법(prophylaxis) 사용 여부에 따라 구분되었다.ATLAS-A/B 연구는 억제인자가 없는(non-inhibitor) 혈우병 A 또는 B 환자를 대상으로, ATLAS-INH 연구는 억제인자가 존재하는(inhibitor-positive) 환자를 대상으로 수행되었다. ATLAS-PPX 연구는 기존 예방요법을 받고 있던 환자에서 피투시란으로 전환했을 때의 출혈률 변화를 평가하였다.이들 연구에서 피투시란은 월 1회 피하주사(subcutaneous injection) 투여만으로도 연간 출혈률(annualized bleeding rate, ABR)을 기존 치료 대비 약 90% 이상 유의하게 감소시켰으며, 절반 이상의 환자에서 무출혈(ABR = 0)이 관찰되었다. 또한 억제인자 유무와 관계없이 일관된 출혈 억제 효과가 확인되었다.혈우병이란 무엇인가?혈우병(hemophilia)은 그리스어 ‘hemo(피)’와 ‘philia(사랑하다)’에서 유래한 용어로, 1828년 Schönlein에 의해 Hämophilie라 명명됐다. 19세기 말 유럽 왕실 내 근친혼으로 인해 영국, 스페인, 독일, 러시아 등 여러 나라에서 다수의 환자가 발생하면서 ‘왕실병(The Royal Disease)’이라는 별칭을 얻었다.혈우병은 혈액응고인자의 결핍으로 인해 발생하는 대표적인 선천성 출혈성 질환이다. 제VIII응고인자(FVIII)의 결핍은 혈우병 A로, 전체 환자의 약 80~85%를 차지하며 ‘고전적 혈우병(classic hemophilia)’이라 불린다. 제IX응고인자(FIX)의 결핍은 혈우병 B로 약 15%를 차지하며, 최초 환자의 이름을 따 ‘크리스마스병(Christmas disease)’으로도 알려져 있다. 제XI응고인자(FXI)의 결핍은 혈우병 C로 상대적으로 드물게 발생한다.혈우병 A와 B는 X 염색체 열성 유전 양식을 가지므로 주로 남성에서 발병하며, 여성은 보인자로 존재하거나 드물게 태아기에 사망하기도 한다. 반면 혈우병 C는 4번 염색체 이상에 기인하므로 성별에 관계없이 발생할 수 있으며, 일부 환자에서는 가족력 없이 자연 발생적 유전자 변이에 의해 발현되기도 한다.혈우병과 유사한 질환으로는 폰빌레브란트병(von Willebrand disease, vWD)이 있다. 이는 응고인자 VIII과 결합하는 폰빌레브란트인자(vWF)의 결핍으로 인해 혈우병과 유사한 임상 양상을 보인다.이외에도 프로트롬빈(II), 피브리노겐(I), V, VII, X, XII, XIII 응고인자의 결핍으로 인한 선천성 응고장애가 보고되어 있으나, 이러한 질환들은 혈우병의 범주에는 포함되지 않는다.혈액응고 과정은 어떻게 일어나는가?혈액응고는 인체의 항상성을 유지하기 위한 필수적인 생리적 방어기전으로, 외상이나 혈관 손상 시 과도한 출혈을 방지하는 역할을 한다. 이 과정은 혈관수축, 혈소판 기능, 그리고 혈액응고인자의 연속적인 활성화로 이루어지는 응고 연쇄(cascade)로 설명되며, 궁극적으로 안정적인 피브린 혈전(fibrin clot)을 형성한다.혈액응고인자(Coagulation factors)는 주로 간에서 합성되는 단백질로, 로마 숫자로 표기된 I번부터 XIII번까지의 인자가 알려져 있다. 이들은 각각 특정 효소 활성 또는 보조인자로 작용하면서 정교하고 단계적인 반응을 매개한다. 주요 응고인자로는 피브리노겐(Factor I), 프로트롬빈(Factor II), 그리고 프로트롬빈 복합체를 구성하는 V, VII, IX, X, XI, XII 인자, 마지막으로 XIII 인자 등이 있다. 응고 연쇄는 크게 내인성 경로(intrinsic pathway), 외인성 경로(extrinsic pathway), 그리고 두 경로가 합류하는 공통 경로(common pathway)로 구성된다.내인성 경로는 Factor XII의 활성화를 시작으로 XI, IX, VIII 인자가 순차적으로 활성화되며, 외인성 경로는 조직인자(tissue factor, TF)와 Factor VII의 상호작용을 통해 개시된다.두 경로는 Factor X의 활성화 단계에서 공통 경로로 수렴하며, 활성화된 Factor X는 Factor V와 결합하여 프로트롬비나제(prothrombinase) 복합체를 형성한다. 이 복합체는 프로트롬빈(Factor II)을 트롬빈(thrombin)으로 전환시키고, 생성된 트롬빈은 피브리노겐(Factor I)을 불용성 피브린(fibrin)으로 전환시켜 최종적으로 혈전을 완성한다.또한 트롬빈은 Factor V, VIII, XI 등을 다시 활성화시키는 양성 되먹임(positive feedback) 작용을 통해 응고 반응을 증폭시키며, Factor XIII을 활성화시켜 피브린 가교결합(fibrin cross-linking)을 형성함으로써 혈전의 안정성을 더욱 높인다.이러한 정교한 연쇄 반응은 항응고 단백질(antithrombin, protein C/S system 등)과 섬유소 용해(fibrinolysis) 기전 간의 정밀한 균형 속에서 조절된다. 이 균형이 깨질 경우 출혈성 질환이나 혈전성 질환으로 이어질 수 있다.항트롬빈(Antithrombin, AT, heparin cofactor I)은 어떤 물질인가?항트롬빈(AT)은 혈액응고 조절에서 가장 중요한 내인성 항응고인자로, 전체 생리적 응고 억제 작용의 약 70~80%를 담당하는 핵심 단백질이다. AT는 혈장에 존재하는 세린 단백질분해효소 억제제(serpin) 계열의 당단백질로, 주된 표적은 트롬빈(thrombin)이지만, Factor Xa, IXa, XIa, XIIa 및 칼리크레인(kallikrein) 등 다양한 혈액응고인자를 동시에 억제함으로써 응고 연쇄(cascade) 전반의 균형 유지에 기여한다.The Coagulation Cascade(출처: Ann Pharmacother . 2016 Sep;50(9):758-67). AT는 트롬빈의 활성 중심부에 위치한 세린(serine) 잔기와 1:1 비율로 결합하여 불활성 복합체를 형성함으로써 트롬빈 활성을 차단한다. 이를 통해 소규모 응고 반응이나 불필요한 혈전 형성을 신속히 억제하며, 정상적인 생리 상태에서 과도한 혈액응고를 방지하는 핵심 역할을 수행한다.그러나 대규모 혈관 손상이나 파종성 혈관내응고(Disseminated intravascular coagulation, DIC)와 같이 트롬빈 생성이 폭발적으로 증가하는 상황에서는 AT의 억제 능력이 상대적으로 부족해져, 생리적 항응고 메커니즘만으로는 병적 혈전 형성을 완전히 제어하기 어렵다.AT의 항응고 활성이 가장 강력하게 발휘되는 조건은 헤파린(heparin)의 존재 하에서이다. 헤파린은 AT에 결합하여 구조적 변화를 유도하고, AT와 트롬빈 및 Factor Xa 간의 결합 친화도를 수백 배 이상 증폭시킨다.이로 인해 헤파린은 AT의 촉매제(cofactor) 역할을 하며, 임상적으로 항응고 효과를 발휘하는 주요 기전이 바로 AT 매개 억제 반응이다. 이러한 이유로 AT 결핍 환자에서는 헤파린의 항응고 효과가 현저히 감소하며, 이는 선천성 또는 후천성 AT 결핍에서 혈전성 질환 발생 위험이 증가하는 중요한 근거가 된다.AT는 간에서 합성되며 혈중 농도는 약 0.15mg/mL로 유지되고, 정상 활성도는 80~120% 범위 내에 있다. 선천성 AT 결핍은 드문 질환이지만 정맥혈전증과 폐색전증 발생의 중요한 위험 요인으로 알려져 있으며, 후천성 결핍은 간질환, 신증후군, DIC, 항응고제 치료 등 다양한 상황에서 관찰된다. AT 농도의 감소는 항응고 균형을 무너뜨려 과도한 혈전 형성을 유발하므로, 임상적으로 AT 농축제제 보충 또는 헤파린·직접 트롬빈 억제제와 같은 항응고 요법을 병행하는 치료 전략이 고려된다.이처럼 AT는 단순한 혈액응고인자 억제 단백질을 넘어, 혈액응고와 항응고, 그리고 섬유소 용해(fibrinolysis) 시스템 사이의 미세한 균형을 유지하는 핵심 조절인자로서, 혈전성 질환의 병태생리 이해와 새로운 항응고 치료제 개발에 있어 중요한 연구 대상이 되고 있다.혈우병 A 치료제에는 어떤 약제가 있는가?1. 응고인자 보충요법(Factor Replacement Therapy) 혈우병 A의 전통적인 치료는 부족한 제Ⅷ인자(FVIII)를 직접 보충하는 방식이다. 초기에는 혈액 유래 FVIII 제제가 사용되었으나, 감염 위험 등 안전성 문제가 제기되면서 현재는 재조합 FVIII(rFVIII)이 표준으로 자리잡았다. 또한 최근에는 반감기를 연장한 FVIII 제제들이 개발되어 투여 빈도를 줄이고 환자 순응도를 높이는 데 기여하고 있다.1) 표준 반감기(Standard half-life, SHL) FVIII 제제 표준 반감기 제제는 혈액 유래 FVIII와 재조합 FVIII로 나눌 수 있다. 혈액 유래 제제는 감염 위험 관리가 필요하지만 여전히 일부에서 사용되고 있으며, 재조합 FVIII로 애드베이트(AdvateⓇ, 코지네이트 에프에스(Kogenate FSⓇ) 등은 안전성 측면에서 더 선호된다.2) 반감기 연장형(Extended half-life, EHL) FVIII 제제 반감기 연장형 제제는 투여 간격을 늘리기 위해 Fc-fusion(엘록테이트, EloctateⓇ), PEGylation(애디노베이트, AdynovateⓇ, 지비, JiviⓇ) 등 다양한 기술이 적용되었다. 이러한 약제들은 환자의 주사 횟수를 줄여 장기적인 치료 순응도를 개선하는 장점이 있다.3) VWF-independent EHL(VWF 비의존성 반감기 연장형) FVIII 제제 VWF 비의존성 반감기 연장형 제제인 알투비오(AltuviiioⓇ)는 주 1회 주사로 FVIII 활성을 더 오래 유지할 수 있도록 설계된 최신형 지속형 치료제(high sustained factor, HSF)로 2023년 미 FDA에서 승인되었고 국내에서는 진행중이다,2. 억제인자 환자 치료(Treatment for Patients with Inhibitors) 혈우병 A 환자의 약 20~30%는 치료 과정에서 FVIII에 대한 억제항체를 형성하게 되며, 이 경우 기존의 FVIII 보충요법은 효과가 제한적이다. 억제인자 환자의 치료에는 크게 두 가지 접근법이 있다.첫째, 우회제제(bypassing agents, BPA)를 사용하는 방법이다. 활성화 프로트롬빈 복합체(aPCC, 훼이바, FEIBAⓇ)와 재조합 활성 VIIa(rFVIIa, 노보세븐, NovoSevenⓇ)는 응고경로를 우회적으로 활성화하여 지혈 효과를 발휘하지만, 지혈 반응의 변동성과 혈전 위험이라는 한계가 존재한다.둘째, 에미시주맙(Emicizumab, HemlibraⓇ)는 FIXa와 FX를 연결하여 FVIII의 기능을 모방하는 이중특이성 항체로, 억제인자 환자뿐 아니라 비(非)억제인자 환자에서도 예방요법으로 사용 가능하다. 피하 주사로 1주~4주 간격 투여가 가능하여 투여 편의성이 획기적으로 개선되었다.3. 대체 인자제제(Replacement therapy) 재조합 돼지 유래 FVIII(r-pFVIII)인 오비주르(Obizur®, Susoctocog alfa)는 2014년 미 FDA, 2015년 EMA 그리고 2023년 국내에서 ‘성인 후천성 혈우병 A(Acquired Haemophilia A, AHA) 환자의 출혈 에피소드 치료’에 승인되었다. 후천성 혈우병 A는 선천성 혈우병과 다르게, 정상 혈액응고인자 VIII(FVIII) 수준을 가지고 있지만, 이에 대해 자가면역 항체(중화 항체)가 생겨 혈액 응고 기능이 저해되어 출혈 위험이 커지는 인구 100만 명당 약 1명꼴로 발생하는 초희귀 자가면역 응고질환이다.4. 비응고인자 기반 치료(Non-factor Therapy) 최근 혈우병 A 치료에서 가장 주목받는 변화는 FVIII를 직접 보충하지 않고, 다른 경로를 통해 응고 균형을 회복하는 비응고인자 기반 치료이다. 대표적인 약제가 에미시주맙(Emicizumab, HemlibraⓇ)으로, FIXa와 FX을 연결하여 FVIII의 보조인자 기능을 모방하는 이중특이성 항체이다. 피하 주사로 주 1회, 격주, 또는 4주 간격 투여가 가능해 환자의 치료 편의성이 획기적으로 개선되었다.이외에도 피투시란(Fitusiran)과 콘시주맙(Concizumab, Alhemo®)가 있다. 피투시란은 RNA 간섭(RNAi) 기술을 이용하여 간세포에서 항트롬빈 합성을 억제함으로써 응고 활성을 높인다. 월 1회 피하 주사가 가능하지만, 혈전 및 간독성 발생 위험으로 인해 항트롬빈 활성(15–35%)을 유지하는 개별화 용량조절(AT-DR)이 필요하다. 콘시주맙은 조직인자경로억제인자(TFPI)를 차단하여 내인성 응고를 촉진하는 약제이다.5. 유전자 치료(Gene Therapy) 혈우병 A에서 유전자 치료는 단회 정맥투여를 통해 간세포에 FVIII 유전자를 도입하여 장기간 발현을 유도하는 새로운 전략이다. 대표적인 약제가 록타비안(RoctavianⓇ, Valoctocogene roxaparvovec)으로, AAV5 벡터를 이용해 개발되었으며 2022년 유럽, 2023년 미국 FDA의 승인을 받았다.단일 투여로 FVIII 발현을 장기간 유지할 수 있어 치료 패러다임의 변화를 예고했으나, 발현 지속 기간의 불확실성, 간효소 상승, 재투여 불가 등의 문제점이 여전히 남아 있다.혈우병 B 치료제에는 어떤 약제가 있는가?1. 응고인자 보충요법(Factor IX Replacement Therapy) 혈우병 B의 가장 기본적인 치료는 부족한 제Ⅸ인자(FIX)를 직접 보충하는 방식이다. 과거에는 혈액 유래 제제가 널리 사용되었으나, 감염 위험 문제로 현재는 재조합 FIX(rFIX) 제제가 주로 사용된다. 여기에 더해 반감기를 연장한 제제들이 개발되면서 투여 간격이 길어지고 환자의 치료 순응도가 크게 향상되었다.1) 표준 반감기(Standard half-life, SHL) FIX 제제 표준 반감기 FIX 제제는 투여 후 약 18~24시간의 반감기를 가지며, 주 2~3회 정맥 주사가 필요하다. 혈액 유래 FIX 제제는 여전히 일부에서 사용되지만, 바이러스 감염에 대한 안전성 우려가 있었다. 이를 보완하기 위해 개발된 재조합 FIX 제제인 베네픽스(BeneFIXⓇ, Nonacog alfa)는 안전성이 확보되어 현재 임상에서 가장 널리 사용되고 있다.2) 반감기 연장(Extended half-life, EHL) FIX 제제 반감기 연장 제제는 기존 표준 제제보다 3~5배 긴 반감기를 가지며, 1~2주 간격으로 투여가 가능하다. 이들 약제에는 Fc-fusion 단백을 이용한 알프로릭스(Alprolix(Ⓡ, Eftrenonacog alfa), albumin-fusion 기술이 적용된 아이델비온(IdelvionⓇ Albutrepenonacog alfa) 등이 포함된다. 이러한 제제들은 주사 횟수를 줄여 환자의 삶의 질과 치료 순응도를 높이는 중요한 진보로 평가된다.2. 억제인자 환자 치료(Treatment for Patients with Inhibitors) 혈우병 B 환자에서 억제인자 발생은 상대적으로 드물지만, 일단 형성되면 치료가 매우 어렵다. 억제인자가 형성된 경우 기존 FIX 제제의 효과가 소실되므로 우회제제(bypassing agents)가 사용된다.활성화 프로트롬빈 복합체(aPCC, 훼이바, FEIBAⓇ)와 재조합 활성 VIIa(rFVIIa, 노보세븐, NovoSevenⓇ)가 대표적이다. 그러나 혈우병 A와 달리 에미시주맙은 FVIII 기능을 모방하는 기전이기 때문에 혈우병 B 환자에게는 효과가 없다. 따라서 억제인자 환자의 치료는 여전히 제한적이며, 새로운 치료 전략이 필요한 영역이다.3. 비응고인자 기반 치료(Non-factor Therapy) 혈우병 B에서도 비응고인자 기반 치료가 적용될 수 있다. 이들 약제는 특정 응고인자를 보충하지 않고 응고 균형 자체를 조절하는 기전을 갖는다. 대표적으로 RNA 간섭 기반의 피투시란(Fitusiran)은 간세포에서 항트롬빈 합성을 억제하여 응고 활성을 증가시키며, 혈우병 A와 B 모두에 승인되었다.또한 항 TFPI 항체인 콘시주맙(Concizumab, Alhemo®) 역시 혈우병 A와 B 모두에 적용 가능하며, 내인성 응고경로를 촉진하여 출혈을 억제한다. 이처럼 비응고인자 기반 치료는 억제인자 보유 여부와 관계없이 사용할 수 있는 장점이 있어, 혈우병 B 환자에서도 중요한 치료 대안으로 부상하고 있다.4. 유전자 치료(Gene Therapy) 혈우병 B는 유전자 치료 분야에서 가장 먼저 성과를 낸 질환 중 하나이다. FIX 유전자의 크기가 FVIII보다 작아 AAV 벡터 전달이 용이하기 때문에, 임상개발이 상대적으로 앞서 진행되었다.대표적인 약제는 헴제닉스(HemgenixⓇ, Etranacogene dezaparvovec)으로, 2022년 미국 FDA와 2023년 유럽 EMA에서 세계 최초로 혈우병 유전자 치료제로 승인되었다. 단회 정맥투여만으로 간세포에서 FIX 발현이 장기간 유지될 수 있으며, 환자의 치료 부담을 획기적으로 줄일 수 있다. 그러나 여전히 발현 지속 기간의 변동성, 간효소 상승, 재투여 불가 등의 문제점이 존재하며, 고가의 치료비용 역시 중요한 사회적 논의 대상이 되고 있다.피투시란은 어떤 약제인가?피투시란은 안티트롬빈(AT) mRNA를 절단·분해하여 AT 발현을 억제함으로써 혈중 AT 농도를 감소시키는 기전을 가진다. siRNA 치료제는 RNAi 과정을 활용하는 대표적인 플랫폼으로, 표적 mRNA를 인식하고 분해하도록 설계된 합성 RNA 이중가닥 구조를 기반으로 한다. 이 과정은 특정 단백질의 번역을 저해하여 표적 단백질의 합성을 효과적으로 억제한다.피투시란은 화학적으로 안정화된 이중가닥 siRNA로 설계되어 뉴클레아제에 의한 분해나 Toll-like receptor(TLR)3, TLR7 등 선천면역 수용체의 인식을 회피한다. 특히 리보뉴클레오티드의 2′-데옥시-2′-플루오로 치환, 2′-O-메틸 치환, 인산 골격의 선택적 변형이 적용되어 높은 안정성과 생체 내 지속성을 확보하였다.이 siRNA는 삼중 안테나(tri-antenna) 형태의 N-아세틸갈락토사민(GalNAc) 잔기와 결합되어 있으며, 간세포 표면의 아실글리코프로테인 수용체(asialoglycoprotein receptor, ASGPR)를 통해 효율적으로 간세포 내로 전달된다. 세포 내로 흡수된 후 산성 환경에서 siRNA는 ASGPR로부터 해리되고, 엔도솜을 탈출하여 세포질 내 RNA 유도 침묵 복합체(RNA-induced silencing complex, RISC)에 탑재된다.RISC는 siRNA의 안티센스(antisense) 가닥을 선택적으로 유지하고, 이를 이용해 표적 유전자인 SERPINC1 mRNA를 서열 특이적으로 절단·분해함으로써 AT 발현을 억제한다. 이 과정의 결과로 혈중 AT 농도가 감소하며, 그에 따라 트롬빈 생성이 증가하여 혈우병 환자의 응고능이 향상된다.RISC 내 안티센스 가닥은 세포 내에서 수 주간 안정적으로 존재하면서 반복적으로 전사체 절단을 매개하므로, 세포당 수백 개 수준의 siRNA 분자만으로도 강력하고 지속적인 knockdown 효과를 낸다. 이러한 특성 덕분에 피투시란은 임상시험에서 한 달에 한 번의 피하 투여만으로도 충분한 약효를 유지할 수 있는 장점을 보인다.Antithrombin Knockdown by Fitusiran(출처: Molecular Therapy Vol. 28 No 3 April 2020).피투시란의 약리 기전은?피투시란은 간에서 합성되는 AT(antithrombin) mRNA를 표적하는 siRNA로 개발된 약제로, 항트롬빈 발현을 효율적으로 억제함으로써 체내의 친응고 상태를 강화하는 새로운 치료 전략이다.즉, AT 억제 작용을 통해 내인성 및 외인성 경로 모두에서 Factor Xa와 트롬빈의 활성을 증가시켜 응고 연쇄의 효율성을 회복시키며, 그 결과 FVIII 또는 FIX 결핍이 있는 혈우병 환자에서도 출혈 위험을 효과적으로 감소시킨다.The Role of Thrombin and Antithrombin in Hemostasis, and the Mechanism of Action of Fitusiran(출처: Res Pract Thromb Haemost. 2023;7:e100179).피투시란은 혈우병 A 또는 B 환자의 출혈 예방을 위해 2개월에 한 번 피하 주사로 투여된다. 초기 권장 용량은 50mg이며, 이후 항트롬빈 활성도를 모니터링하여 용량과 투여 간격을 조정한다. 목표 AT 활성도는 15~35% 사이로 유지하는 것이 바람직하다.AT 활성도가 15% 미만으로 떨어질 경우 용량을 줄이고, 35% 이상으로 증가하면 용량을 늘릴 수 있다. 예를 들어, 50mg을 2개월 간격으로 투여하던 환자의 AT 활성도가 35%를 초과할 경우, 동일 용량을 매월 투여하도록 변경할 수 있다.약동학 연구에서 피투시란은 혈장에서 비교적 짧은 반감기(약 3~5시간)를 보였으나, 모든 임상시험 용량군에서 투여 중단 후에도 수개월간 AT 감소 효과가 지속되었다. 평균 AT 회복 속도는 한 달에 약 10~15% 수준이었으며, 이 기간 동안 트롬빈 생성은 억제되고 출혈 사건 발생 위험은 증가하는 경향을 보였다.투여 중단 후 약 5개월 시점에서 중앙값 AT 수치는 약 60% 이상으로 회복되었다. 약력학적 분석 결과, AT 억제 효과는 첫 투여 후 약 15~28일 사이에 나타났으며, 개인 간 AT 감소 정도에는 차이가 있으나 개인 내에서는 일정하게 유지되어 지속적인 지혈 보호 효과를 제공하는 것으로 확인되었다.피투시란은 또한 비인자(non-factor) 치료제 중 유일하게 특정 역전제(reversal agent)를 보유한 약제로, 이는 재조합 또는 혈장 유래 항트롬빈 제제 형태로 제공된다. 이러한 역전제는 돌파성 출혈 시 다른 지혈제와 병용할 경우 혈전증 위험을 조절할 수 있다는 점에서 임상적으로 중요한 의미를 갖는다.한편, 혈중 AT 감소가 표준 응고 검사에 직접적인 영향을 미치지 않는다는 점은, CFC(concentrated factor concentrate) 또는 BPA(bypassing agent)를 사용하는 상황이나 수술 시 지혈 상태 및 인자 수치를 보다 용이하게 모니터링할 수 있음을 시사한다.피투시란(QFITLIA)의 허가임상은 어떠한가?성인 및 12세 이상의 소아 환자에서 억제인자(inhibitors)의 존재 여부와 관계없이 혈우병 A 또는 B를 가진 환자에서 QFITLIA의 유효성과 안전성은 두 건의 임상시험에서 입증되었다.-억제인자가 있는 혈우병 A 또는 B: ATLAS-INH -억제인자가 없는 혈우병 A 또는 B: ATLAS-A/B위의 본 임상시험에 참여한 환자들은 장기 연장 연구인 ATLAS-OLE로 이월되었다.임상시험 ATLAS-INH 및 ATLAS-A/B에서는 QFITLIA 80mg 고정 월 1회 용량을 시험하였다. 그러나 이 용량에서 혈전성 사건(thrombotic events)이 발생하여, ATLAS-OLE에서는 항트롬빈(AT) 활성 15–35%를 목표로 하는 QFITLIA AT-DR 용법이 도입되었다.AT-DR 용법은 ATLAS-INH 및 ATLAS-A/B 연구가 거의 완료될 시점에 도입되었으므로, QFITLIA AT-DR 치료의 유효성은 장기 연장 연구 ATLAS-OLE에서 얻어진 AT-DR 치료 데이터를 ATLAS-INH 및 ATLAS-A/B 연구의 대조(control) 데이터와 비교하여 평가되었다.유효성 분석은 본 임상시험들의 무작위 배정(randomization)을 보존하면서, 부모 연구(parent studies)에서의 의도한 치료(intent-to-treat, ITT) 원칙에 따라 수행되었다.[ATLAS-INH] ATLAS-INH은 혈우병 A 또는 B 환자 중 FVIII(제8인자) 또는 FIX(제9인자)에 대한 억제항체를 가진 성인 및 소아 남성 환자(≥12세) 57명을 대상으로 실시된 다기관, 무작위배정, 공개(open-label) 임상시험이었다. 이들은 모두 과거에 출혈 시 우회제제(BPAs)를 필요에 따라(episodic, on-demand) 투여받은 병력이 있었다.대상 환자들은 2:1 비율로 무작위 배정되어, 월 1회 80mg 고정 용량의 QFITLIA 피하 주사(SC)를 예방요법(prophylaxis)으로 투여받은 군(N=38)과, 돌발 출혈(breakthrough bleeding) 발생 시 BPA를 필요에 따라 투여받은 군(N=19)으로 나뉘어 9개월간 치료를 받았다.그러나 QFITLIA 80mg 용량은 심각한 혈전성 사건(thrombotic events), 담낭 질환(담낭절제술 필요 포함), 간독성(hepatotoxicity) 위험 증가로 인해 승인되지 않았다. 현재 50mg과 20mg이 허가되어 있다.[ATLAS A/B] ATLAS A/B는 FVIII(제8인자) 또는 FIX(제9인자)에 대한 억제항체가 없는 혈우병 A 또는 B 환자를 대상으로 한 다기관, 무작위배정, 공개(open-label) 임상시험이었다. 대상자는 모두 성인 및 소아 남성(≥12세)으로, 과거에 출혈 시 응고인자제제(CFC)를 필요에 따라(on-demand, episodic) 투여받은 병력이 있었다.대상 환자 120명은 2:1 비율로 무작위 배정되어, 월 1회 80 mg 고정 용량의 QFITLIA 피하 주사(SC)를 예방요법(prophylaxis)으로 투여받은 군(N=80)과, 돌발 출혈 발생 시 CFC를 필요에 따라 투여받은 군(N=40)으로 나뉘어 9개월간 치료를 받았다.그러나 QFITLIA 80mg용량은 심각한 혈전성 사건(thrombotic events), 담낭 질환(담낭절제술 필요 포함), 간독성(hepatotoxicity) 위험 증가로 인해 승인되지 않았다.[ATLAS-OLE] 총 227명의 환자가 두 임상시험(ATLAS-INH 및 ATLAS-A/B)과, CFC 또는 BPA 예방요법을 받던 환자를 대상으로 한 교차 임상시험 ATLAS-PPX에서 이월되어 ATLAS-OLE 연구에서 QFITLIA 치료를 받았다. 이 다기관 공개 연장 임상시험은 FVIII 또는 FIX 억제항체 유무와 관계없이, 12세 이상의 성인 및 소아 남성 혈우병 A 또는 B 환자에서 QFITLIA의 장기적인 안전성과 유효성을 평가하였다.대상자는 초기에는 월 1회 80mg QFITLIA 피하 주사를 투여받았으나, 연구가 개정되어 AT-DR(항트롬빈 활성 15–35% 목표) 용법의 유효성과 안전성을 평가하도록 설계가 변경되었다. 이후 총 213명의 환자가 AT-DR로 전환되었다.AT-DR에서는 시작 용량이 50mg 격월(2개월 간격) 투여였으며, INNOVANCE Antithrombin 분석법을 이용해 측정한 AT 활성 수치에 따라 개별적으로 용량을 조정하였다. 용량은 50mg 월 1회 또는 80mg 월 1회로 증량하거나, 20mg 격월 또는 20mg 월 1회로 감량할 수 있었다.AT 활성 수치가 최저 용량에서도2025-10-23 23:25:17최병철 박사
세계 첫 항체 무관 혈우병 A·B 치료제 '피투시란'큐피틀리아(Qfitlia, 성분명 피투시란, Fitusiran, 사노피)는 GalXC 기술 플랫폼을 기반으로 개발된 항트롬빈(antithrombin)을 표적으로 하는 소간섭 리보핵산(small interfering RNA, siRNA) 치료제다.이 약제는 2024년 유럽의약청(EMA) 에서, 이어 올해 3월 미국 식품의약국(FDA) 에서 제VIII인자 또는 제IX인자 억제인자(inhibitor)의 유무와 관계없이, 12세 이상 성인 및 소아 혈우병 A 또는 B 환자에서 출혈 에피소드의 발생을 예방하거나 빈도를 감소시키기 위한 정기적 예방요법(routine prophylaxis)에 ‘두 달에 한번 피하주사’로 승인되었다. 국내에서는 올해 5월 희귀의약품(Orphan drug) 으로 지정되었다.혈우병(hemophilia)은 X염색체 연관 열성 유전질환으로, 제Ⅷ인자(FVIII) 또는 제Ⅸ인자(FIX) 의 결핍으로 인해 혈액응고 연쇄반응(coagulation cascade) 이 정상적으로 진행되지 못하며, 그 결과 트롬빈(thrombin) 생성 부족으로 지혈(hemostasis) 이 저하된다. 이러한 병태생리적 이상은 반복적인 출혈, 특히 관절 출혈을 초래하여 만성 관절병증(chronic arthropathy) 및 삶의 질 저하로 이어진다.기존의 표준 치료는 응고인자제제(clotting factor concentrate, CFC) 의 정맥 내 투여를 통한 인자 보충요법(replacement therapy) 이었다. 그러나 이 방식은 정맥 투여의 불편성, 반복적 투여 부담, 그리고 항체(억제인자, inhibitor) 형성으로 인한 치료 저항성이라는 한계를 지닌다.이에 따라 최근에는 비(非)응고인자 기반 치료(non-factor therapy) 의 개발이 활발히 이루어지고 있으며, 그중에서도 RNA 간섭(RNA interference, RNAi) 기술을 이용한 피투시란(Fitusiran) 은 새로운 치료 옵션으로 주목 받고 있다.피투시란은 간세포 내에서 항트롬빈(antithrombin, AT) 합성을 억제하도록 설계된 siRNA 기반 치료제로, 내인성 응고 조절 인자의 발현을 조절함으로써 응고 균형(hemostatic balance) 을 회복시키는 새로운 접근법을 제시한다.피투시란의 승인은 다국가, 무작위배정, 대조, 3상 임상시험들로 구성된 ATLAS 임상 프로그램의 결과를 근거로 하였다.이 프로그램에는 ATLAS-A/B, ATLAS-INH, 그리고 ATLAS-PPX 연구가 포함되며, 각각 혈우병 A 또는 B 환자 중 인자 억제인자의 유무, 그리고 기존 예방요법(prophylaxis) 사용 여부에 따라 구분되었다.ATLAS-A/B 연구는 억제인자가 없는(non-inhibitor) 혈우병 A 또는 B 환자를 대상으로, ATLAS-INH 연구는 억제인자가 존재하는(inhibitor-positive) 환자를 대상으로 수행되었다. ATLAS-PPX 연구는 기존 예방요법을 받고 있던 환자에서 피투시란으로 전환했을 때의 출혈률 변화를 평가하였다.이들 연구에서 피투시란은 월 1회 피하주사(subcutaneous injection) 투여만으로도 연간 출혈률(annualized bleeding rate, ABR)을 기존 치료 대비 약 90% 이상 유의하게 감소시켰으며, 절반 이상의 환자에서 무출혈(ABR = 0)이 관찰되었다. 또한 억제인자 유무와 관계없이 일관된 출혈 억제 효과가 확인되었다.혈우병이란 무엇인가?혈우병(hemophilia)은 그리스어 ‘hemo(피)’와 ‘philia(사랑하다)’에서 유래한 용어로, 1828년 Schönlein에 의해 Hämophilie라 명명됐다. 19세기 말 유럽 왕실 내 근친혼으로 인해 영국, 스페인, 독일, 러시아 등 여러 나라에서 다수의 환자가 발생하면서 ‘왕실병(The Royal Disease)’이라는 별칭을 얻었다.혈우병은 혈액응고인자의 결핍으로 인해 발생하는 대표적인 선천성 출혈성 질환이다. 제VIII응고인자(FVIII)의 결핍은 혈우병 A로, 전체 환자의 약 80~85%를 차지하며 ‘고전적 혈우병(classic hemophilia)’이라 불린다. 제IX응고인자(FIX)의 결핍은 혈우병 B로 약 15%를 차지하며, 최초 환자의 이름을 따 ‘크리스마스병(Christmas disease)’으로도 알려져 있다. 제XI응고인자(FXI)의 결핍은 혈우병 C로 상대적으로 드물게 발생한다.혈우병 A와 B는 X 염색체 열성 유전 양식을 가지므로 주로 남성에서 발병하며, 여성은 보인자로 존재하거나 드물게 태아기에 사망하기도 한다. 반면 혈우병 C는 4번 염색체 이상에 기인하므로 성별에 관계없이 발생할 수 있으며, 일부 환자에서는 가족력 없이 자연 발생적 유전자 변이에 의해 발현되기도 한다.혈우병과 유사한 질환으로는 폰빌레브란트병(von Willebrand disease, vWD)이 있다. 이는 응고인자 VIII과 결합하는 폰빌레브란트인자(vWF)의 결핍으로 인해 혈우병과 유사한 임상 양상을 보인다.이외에도 프로트롬빈(II), 피브리노겐(I), V, VII, X, XII, XIII 응고인자의 결핍으로 인한 선천성 응고장애가 보고되어 있으나, 이러한 질환들은 혈우병의 범주에는 포함되지 않는다.혈액응고 과정은 어떻게 일어나는가?혈액응고는 인체의 항상성을 유지하기 위한 필수적인 생리적 방어기전으로, 외상이나 혈관 손상 시 과도한 출혈을 방지하는 역할을 한다. 이 과정은 혈관수축, 혈소판 기능, 그리고 혈액응고인자의 연속적인 활성화로 이루어지는 응고 연쇄(cascade)로 설명되며, 궁극적으로 안정적인 피브린 혈전(fibrin clot)을 형성한다.혈액응고인자(Coagulation factors)는 주로 간에서 합성되는 단백질로, 로마 숫자로 표기된 I번부터 XIII번까지의 인자가 알려져 있다. 이들은 각각 특정 효소 활성 또는 보조인자로 작용하면서 정교하고 단계적인 반응을 매개한다. 주요 응고인자로는 피브리노겐(Factor I), 프로트롬빈(Factor II), 그리고 프로트롬빈 복합체를 구성하는 V, VII, IX, X, XI, XII 인자, 마지막으로 XIII 인자 등이 있다. 응고 연쇄는 크게 내인성 경로(intrinsic pathway), 외인성 경로(extrinsic pathway), 그리고 두 경로가 합류하는 공통 경로(common pathway)로 구성된다.내인성 경로는 Factor XII의 활성화를 시작으로 XI, IX, VIII 인자가 순차적으로 활성화되며, 외인성 경로는 조직인자(tissue factor, TF)와 Factor VII의 상호작용을 통해 개시된다.두 경로는 Factor X의 활성화 단계에서 공통 경로로 수렴하며, 활성화된 Factor X는 Factor V와 결합하여 프로트롬비나제(prothrombinase) 복합체를 형성한다. 이 복합체는 프로트롬빈(Factor II)을 트롬빈(thrombin)으로 전환시키고, 생성된 트롬빈은 피브리노겐(Factor I)을 불용성 피브린(fibrin)으로 전환시켜 최종적으로 혈전을 완성한다.또한 트롬빈은 Factor V, VIII, XI 등을 다시 활성화시키는 양성 되먹임(positive feedback) 작용을 통해 응고 반응을 증폭시키며, Factor XIII을 활성화시켜 피브린 가교결합(fibrin cross-linking)을 형성함으로써 혈전의 안정성을 더욱 높인다.이러한 정교한 연쇄 반응은 항응고 단백질(antithrombin, protein C/S system 등)과 섬유소 용해(fibrinolysis) 기전 간의 정밀한 균형 속에서 조절된다. 이 균형이 깨질 경우 출혈성 질환이나 혈전성 질환으로 이어질 수 있다.항트롬빈(Antithrombin, AT, heparin cofactor I)은 어떤 물질인가?항트롬빈(AT)은 혈액응고 조절에서 가장 중요한 내인성 항응고인자로, 전체 생리적 응고 억제 작용의 약 70~80%를 담당하는 핵심 단백질이다. AT는 혈장에 존재하는 세린 단백질분해효소 억제제(serpin) 계열의 당단백질로, 주된 표적은 트롬빈(thrombin)이지만, Factor Xa, IXa, XIa, XIIa 및 칼리크레인(kallikrein) 등 다양한 혈액응고인자를 동시에 억제함으로써 응고 연쇄(cascade) 전반의 균형 유지에 기여한다.The Coagulation Cascade(출처: Ann Pharmacother . 2016 Sep;50(9):758-67). AT는 트롬빈의 활성 중심부에 위치한 세린(serine) 잔기와 1:1 비율로 결합하여 불활성 복합체를 형성함으로써 트롬빈 활성을 차단한다. 이를 통해 소규모 응고 반응이나 불필요한 혈전 형성을 신속히 억제하며, 정상적인 생리 상태에서 과도한 혈액응고를 방지하는 핵심 역할을 수행한다.그러나 대규모 혈관 손상이나 파종성 혈관내응고(Disseminated intravascular coagulation, DIC)와 같이 트롬빈 생성이 폭발적으로 증가하는 상황에서는 AT의 억제 능력이 상대적으로 부족해져, 생리적 항응고 메커니즘만으로는 병적 혈전 형성을 완전히 제어하기 어렵다.AT의 항응고 활성이 가장 강력하게 발휘되는 조건은 헤파린(heparin)의 존재 하에서이다. 헤파린은 AT에 결합하여 구조적 변화를 유도하고, AT와 트롬빈 및 Factor Xa 간의 결합 친화도를 수백 배 이상 증폭시킨다.이로 인해 헤파린은 AT의 촉매제(cofactor) 역할을 하며, 임상적으로 항응고 효과를 발휘하는 주요 기전이 바로 AT 매개 억제 반응이다. 이러한 이유로 AT 결핍 환자에서는 헤파린의 항응고 효과가 현저히 감소하며, 이는 선천성 또는 후천성 AT 결핍에서 혈전성 질환 발생 위험이 증가하는 중요한 근거가 된다.AT는 간에서 합성되며 혈중 농도는 약 0.15mg/mL로 유지되고, 정상 활성도는 80~120% 범위 내에 있다. 선천성 AT 결핍은 드문 질환이지만 정맥혈전증과 폐색전증 발생의 중요한 위험 요인으로 알려져 있으며, 후천성 결핍은 간질환, 신증후군, DIC, 항응고제 치료 등 다양한 상황에서 관찰된다. AT 농도의 감소는 항응고 균형을 무너뜨려 과도한 혈전 형성을 유발하므로, 임상적으로 AT 농축제제 보충 또는 헤파린·직접 트롬빈 억제제와 같은 항응고 요법을 병행하는 치료 전략이 고려된다.이처럼 AT는 단순한 혈액응고인자 억제 단백질을 넘어, 혈액응고와 항응고, 그리고 섬유소 용해(fibrinolysis) 시스템 사이의 미세한 균형을 유지하는 핵심 조절인자로서, 혈전성 질환의 병태생리 이해와 새로운 항응고 치료제 개발에 있어 중요한 연구 대상이 되고 있다.혈우병 A 치료제에는 어떤 약제가 있는가?1. 응고인자 보충요법(Factor Replacement Therapy) 혈우병 A의 전통적인 치료는 부족한 제Ⅷ인자(FVIII)를 직접 보충하는 방식이다. 초기에는 혈액 유래 FVIII 제제가 사용되었으나, 감염 위험 등 안전성 문제가 제기되면서 현재는 재조합 FVIII(rFVIII)이 표준으로 자리잡았다. 또한 최근에는 반감기를 연장한 FVIII 제제들이 개발되어 투여 빈도를 줄이고 환자 순응도를 높이는 데 기여하고 있다.1) 표준 반감기(Standard half-life, SHL) FVIII 제제 표준 반감기 제제는 혈액 유래 FVIII와 재조합 FVIII로 나눌 수 있다. 혈액 유래 제제는 감염 위험 관리가 필요하지만 여전히 일부에서 사용되고 있으며, 재조합 FVIII로 애드베이트(AdvateⓇ, 코지네이트 에프에스(Kogenate FSⓇ) 등은 안전성 측면에서 더 선호된다.2) 반감기 연장형(Extended half-life, EHL) FVIII 제제 반감기 연장형 제제는 투여 간격을 늘리기 위해 Fc-fusion(엘록테이트, EloctateⓇ), PEGylation(애디노베이트, AdynovateⓇ, 지비, JiviⓇ) 등 다양한 기술이 적용되었다. 이러한 약제들은 환자의 주사 횟수를 줄여 장기적인 치료 순응도를 개선하는 장점이 있다.3) VWF-independent EHL(VWF 비의존성 반감기 연장형) FVIII 제제 VWF 비의존성 반감기 연장형 제제인 알투비오(AltuviiioⓇ)는 주 1회 주사로 FVIII 활성을 더 오래 유지할 수 있도록 설계된 최신형 지속형 치료제(high sustained factor, HSF)로 2023년 미 FDA에서 승인되었고 국내에서는 진행중이다,2. 억제인자 환자 치료(Treatment for Patients with Inhibitors) 혈우병 A 환자의 약 20~30%는 치료 과정에서 FVIII에 대한 억제항체를 형성하게 되며, 이 경우 기존의 FVIII 보충요법은 효과가 제한적이다. 억제인자 환자의 치료에는 크게 두 가지 접근법이 있다.첫째, 우회제제(bypassing agents, BPA)를 사용하는 방법이다. 활성화 프로트롬빈 복합체(aPCC, 훼이바, FEIBAⓇ)와 재조합 활성 VIIa(rFVIIa, 노보세븐, NovoSevenⓇ)는 응고경로를 우회적으로 활성화하여 지혈 효과를 발휘하지만, 지혈 반응의 변동성과 혈전 위험이라는 한계가 존재한다.둘째, 에미시주맙(Emicizumab, HemlibraⓇ)는 FIXa와 FX를 연결하여 FVIII의 기능을 모방하는 이중특이성 항체로, 억제인자 환자뿐 아니라 비(非)억제인자 환자에서도 예방요법으로 사용 가능하다. 피하 주사로 1주~4주 간격 투여가 가능하여 투여 편의성이 획기적으로 개선되었다.3. 대체 인자제제(Replacement therapy) 재조합 돼지 유래 FVIII(r-pFVIII)인 오비주르(Obizur®, Susoctocog alfa)는 2014년 미 FDA, 2015년 EMA 그리고 2023년 국내에서 ‘성인 후천성 혈우병 A(Acquired Haemophilia A, AHA) 환자의 출혈 에피소드 치료’에 승인되었다. 후천성 혈우병 A는 선천성 혈우병과 다르게, 정상 혈액응고인자 VIII(FVIII) 수준을 가지고 있지만, 이에 대해 자가면역 항체(중화 항체)가 생겨 혈액 응고 기능이 저해되어 출혈 위험이 커지는 인구 100만 명당 약 1명꼴로 발생하는 초희귀 자가면역 응고질환이다.4. 비응고인자 기반 치료(Non-factor Therapy) 최근 혈우병 A 치료에서 가장 주목받는 변화는 FVIII를 직접 보충하지 않고, 다른 경로를 통해 응고 균형을 회복하는 비응고인자 기반 치료이다. 대표적인 약제가 에미시주맙(Emicizumab, HemlibraⓇ)으로, FIXa와 FX을 연결하여 FVIII의 보조인자 기능을 모방하는 이중특이성 항체이다. 피하 주사로 주 1회, 격주, 또는 4주 간격 투여가 가능해 환자의 치료 편의성이 획기적으로 개선되었다.이외에도 피투시란(Fitusiran)과 콘시주맙(Concizumab, Alhemo®)가 있다. 피투시란은 RNA 간섭(RNAi) 기술을 이용하여 간세포에서 항트롬빈 합성을 억제함으로써 응고 활성을 높인다. 월 1회 피하 주사가 가능하지만, 혈전 및 간독성 발생 위험으로 인해 항트롬빈 활성(15–35%)을 유지하는 개별화 용량조절(AT-DR)이 필요하다. 콘시주맙은 조직인자경로억제인자(TFPI)를 차단하여 내인성 응고를 촉진하는 약제이다.5. 유전자 치료(Gene Therapy) 혈우병 A에서 유전자 치료는 단회 정맥투여를 통해 간세포에 FVIII 유전자를 도입하여 장기간 발현을 유도하는 새로운 전략이다. 대표적인 약제가 록타비안(RoctavianⓇ, Valoctocogene roxaparvovec)으로, AAV5 벡터를 이용해 개발되었으며 2022년 유럽, 2023년 미국 FDA의 승인을 받았다.단일 투여로 FVIII 발현을 장기간 유지할 수 있어 치료 패러다임의 변화를 예고했으나, 발현 지속 기간의 불확실성, 간효소 상승, 재투여 불가 등의 문제점이 여전히 남아 있다.혈우병 B 치료제에는 어떤 약제가 있는가?1. 응고인자 보충요법(Factor IX Replacement Therapy) 혈우병 B의 가장 기본적인 치료는 부족한 제Ⅸ인자(FIX)를 직접 보충하는 방식이다. 과거에는 혈액 유래 제제가 널리 사용되었으나, 감염 위험 문제로 현재는 재조합 FIX(rFIX) 제제가 주로 사용된다. 여기에 더해 반감기를 연장한 제제들이 개발되면서 투여 간격이 길어지고 환자의 치료 순응도가 크게 향상되었다.1) 표준 반감기(Standard half-life, SHL) FIX 제제 표준 반감기 FIX 제제는 투여 후 약 18~24시간의 반감기를 가지며, 주 2~3회 정맥 주사가 필요하다. 혈액 유래 FIX 제제는 여전히 일부에서 사용되지만, 바이러스 감염에 대한 안전성 우려가 있었다. 이를 보완하기 위해 개발된 재조합 FIX 제제인 베네픽스(BeneFIXⓇ, Nonacog alfa)는 안전성이 확보되어 현재 임상에서 가장 널리 사용되고 있다.2) 반감기 연장(Extended half-life, EHL) FIX 제제 반감기 연장 제제는 기존 표준 제제보다 3~5배 긴 반감기를 가지며, 1~2주 간격으로 투여가 가능하다. 이들 약제에는 Fc-fusion 단백을 이용한 알프로릭스(Alprolix(Ⓡ, Eftrenonacog alfa), albumin-fusion 기술이 적용된 아이델비온(IdelvionⓇ Albutrepenonacog alfa) 등이 포함된다. 이러한 제제들은 주사 횟수를 줄여 환자의 삶의 질과 치료 순응도를 높이는 중요한 진보로 평가된다.2. 억제인자 환자 치료(Treatment for Patients with Inhibitors) 혈우병 B 환자에서 억제인자 발생은 상대적으로 드물지만, 일단 형성되면 치료가 매우 어렵다. 억제인자가 형성된 경우 기존 FIX 제제의 효과가 소실되므로 우회제제(bypassing agents)가 사용된다.활성화 프로트롬빈 복합체(aPCC, 훼이바, FEIBAⓇ)와 재조합 활성 VIIa(rFVIIa, 노보세븐, NovoSevenⓇ)가 대표적이다. 그러나 혈우병 A와 달리 에미시주맙은 FVIII 기능을 모방하는 기전이기 때문에 혈우병 B 환자에게는 효과가 없다. 따라서 억제인자 환자의 치료는 여전히 제한적이며, 새로운 치료 전략이 필요한 영역이다.3. 비응고인자 기반 치료(Non-factor Therapy) 혈우병 B에서도 비응고인자 기반 치료가 적용될 수 있다. 이들 약제는 특정 응고인자를 보충하지 않고 응고 균형 자체를 조절하는 기전을 갖는다. 대표적으로 RNA 간섭 기반의 피투시란(Fitusiran)은 간세포에서 항트롬빈 합성을 억제하여 응고 활성을 증가시키며, 혈우병 A와 B 모두에 승인되었다.또한 항 TFPI 항체인 콘시주맙(Concizumab, Alhemo®) 역시 혈우병 A와 B 모두에 적용 가능하며, 내인성 응고경로를 촉진하여 출혈을 억제한다. 이처럼 비응고인자 기반 치료는 억제인자 보유 여부와 관계없이 사용할 수 있는 장점이 있어, 혈우병 B 환자에서도 중요한 치료 대안으로 부상하고 있다.4. 유전자 치료(Gene Therapy) 혈우병 B는 유전자 치료 분야에서 가장 먼저 성과를 낸 질환 중 하나이다. FIX 유전자의 크기가 FVIII보다 작아 AAV 벡터 전달이 용이하기 때문에, 임상개발이 상대적으로 앞서 진행되었다.대표적인 약제는 헴제닉스(HemgenixⓇ, Etranacogene dezaparvovec)으로, 2022년 미국 FDA와 2023년 유럽 EMA에서 세계 최초로 혈우병 유전자 치료제로 승인되었다. 단회 정맥투여만으로 간세포에서 FIX 발현이 장기간 유지될 수 있으며, 환자의 치료 부담을 획기적으로 줄일 수 있다. 그러나 여전히 발현 지속 기간의 변동성, 간효소 상승, 재투여 불가 등의 문제점이 존재하며, 고가의 치료비용 역시 중요한 사회적 논의 대상이 되고 있다.피투시란은 어떤 약제인가?피투시란은 안티트롬빈(AT) mRNA를 절단·분해하여 AT 발현을 억제함으로써 혈중 AT 농도를 감소시키는 기전을 가진다. siRNA 치료제는 RNAi 과정을 활용하는 대표적인 플랫폼으로, 표적 mRNA를 인식하고 분해하도록 설계된 합성 RNA 이중가닥 구조를 기반으로 한다. 이 과정은 특정 단백질의 번역을 저해하여 표적 단백질의 합성을 효과적으로 억제한다.피투시란은 화학적으로 안정화된 이중가닥 siRNA로 설계되어 뉴클레아제에 의한 분해나 Toll-like receptor(TLR)3, TLR7 등 선천면역 수용체의 인식을 회피한다. 특히 리보뉴클레오티드의 2′-데옥시-2′-플루오로 치환, 2′-O-메틸 치환, 인산 골격의 선택적 변형이 적용되어 높은 안정성과 생체 내 지속성을 확보하였다.이 siRNA는 삼중 안테나(tri-antenna) 형태의 N-아세틸갈락토사민(GalNAc) 잔기와 결합되어 있으며, 간세포 표면의 아실글리코프로테인 수용체(asialoglycoprotein receptor, ASGPR)를 통해 효율적으로 간세포 내로 전달된다. 세포 내로 흡수된 후 산성 환경에서 siRNA는 ASGPR로부터 해리되고, 엔도솜을 탈출하여 세포질 내 RNA 유도 침묵 복합체(RNA-induced silencing complex, RISC)에 탑재된다.RISC는 siRNA의 안티센스(antisense) 가닥을 선택적으로 유지하고, 이를 이용해 표적 유전자인 SERPINC1 mRNA를 서열 특이적으로 절단·분해함으로써 AT 발현을 억제한다. 이 과정의 결과로 혈중 AT 농도가 감소하며, 그에 따라 트롬빈 생성이 증가하여 혈우병 환자의 응고능이 향상된다.RISC 내 안티센스 가닥은 세포 내에서 수 주간 안정적으로 존재하면서 반복적으로 전사체 절단을 매개하므로, 세포당 수백 개 수준의 siRNA 분자만으로도 강력하고 지속적인 knockdown 효과를 낸다. 이러한 특성 덕분에 피투시란은 임상시험에서 한 달에 한 번의 피하 투여만으로도 충분한 약효를 유지할 수 있는 장점을 보인다.Antithrombin Knockdown by Fitusiran(출처: Molecular Therapy Vol. 28 No 3 April 2020).피투시란의 약리 기전은?피투시란은 간에서 합성되는 AT(antithrombin) mRNA를 표적하는 siRNA로 개발된 약제로, 항트롬빈 발현을 효율적으로 억제함으로써 체내의 친응고 상태를 강화하는 새로운 치료 전략이다.즉, AT 억제 작용을 통해 내인성 및 외인성 경로 모두에서 Factor Xa와 트롬빈의 활성을 증가시켜 응고 연쇄의 효율성을 회복시키며, 그 결과 FVIII 또는 FIX 결핍이 있는 혈우병 환자에서도 출혈 위험을 효과적으로 감소시킨다.The Role of Thrombin and Antithrombin in Hemostasis, and the Mechanism of Action of Fitusiran(출처: Res Pract Thromb Haemost. 2023;7:e100179).피투시란은 혈우병 A 또는 B 환자의 출혈 예방을 위해 2개월에 한 번 피하 주사로 투여된다. 초기 권장 용량은 50mg이며, 이후 항트롬빈 활성도를 모니터링하여 용량과 투여 간격을 조정한다. 목표 AT 활성도는 15~35% 사이로 유지하는 것이 바람직하다.AT 활성도가 15% 미만으로 떨어질 경우 용량을 줄이고, 35% 이상으로 증가하면 용량을 늘릴 수 있다. 예를 들어, 50mg을 2개월 간격으로 투여하던 환자의 AT 활성도가 35%를 초과할 경우, 동일 용량을 매월 투여하도록 변경할 수 있다.약동학 연구에서 피투시란은 혈장에서 비교적 짧은 반감기(약 3~5시간)를 보였으나, 모든 임상시험 용량군에서 투여 중단 후에도 수개월간 AT 감소 효과가 지속되었다. 평균 AT 회복 속도는 한 달에 약 10~15% 수준이었으며, 이 기간 동안 트롬빈 생성은 억제되고 출혈 사건 발생 위험은 증가하는 경향을 보였다.투여 중단 후 약 5개월 시점에서 중앙값 AT 수치는 약 60% 이상으로 회복되었다. 약력학적 분석 결과, AT 억제 효과는 첫 투여 후 약 15~28일 사이에 나타났으며, 개인 간 AT 감소 정도에는 차이가 있으나 개인 내에서는 일정하게 유지되어 지속적인 지혈 보호 효과를 제공하는 것으로 확인되었다.피투시란은 또한 비인자(non-factor) 치료제 중 유일하게 특정 역전제(reversal agent)를 보유한 약제로, 이는 재조합 또는 혈장 유래 항트롬빈 제제 형태로 제공된다. 이러한 역전제는 돌파성 출혈 시 다른 지혈제와 병용할 경우 혈전증 위험을 조절할 수 있다는 점에서 임상적으로 중요한 의미를 갖는다.한편, 혈중 AT 감소가 표준 응고 검사에 직접적인 영향을 미치지 않는다는 점은, CFC(concentrated factor concentrate) 또는 BPA(bypassing agent)를 사용하는 상황이나 수술 시 지혈 상태 및 인자 수치를 보다 용이하게 모니터링할 수 있음을 시사한다.피투시란(QFITLIA)의 허가임상은 어떠한가?성인 및 12세 이상의 소아 환자에서 억제인자(inhibitors)의 존재 여부와 관계없이 혈우병 A 또는 B를 가진 환자에서 QFITLIA의 유효성과 안전성은 두 건의 임상시험에서 입증되었다.-억제인자가 있는 혈우병 A 또는 B: ATLAS-INH -억제인자가 없는 혈우병 A 또는 B: ATLAS-A/B위의 본 임상시험에 참여한 환자들은 장기 연장 연구인 ATLAS-OLE로 이월되었다.임상시험 ATLAS-INH 및 ATLAS-A/B에서는 QFITLIA 80mg 고정 월 1회 용량을 시험하였다. 그러나 이 용량에서 혈전성 사건(thrombotic events)이 발생하여, ATLAS-OLE에서는 항트롬빈(AT) 활성 15–35%를 목표로 하는 QFITLIA AT-DR 용법이 도입되었다.AT-DR 용법은 ATLAS-INH 및 ATLAS-A/B 연구가 거의 완료될 시점에 도입되었으므로, QFITLIA AT-DR 치료의 유효성은 장기 연장 연구 ATLAS-OLE에서 얻어진 AT-DR 치료 데이터를 ATLAS-INH 및 ATLAS-A/B 연구의 대조(control) 데이터와 비교하여 평가되었다.유효성 분석은 본 임상시험들의 무작위 배정(randomization)을 보존하면서, 부모 연구(parent studies)에서의 의도한 치료(intent-to-treat, ITT) 원칙에 따라 수행되었다.[ATLAS-INH] ATLAS-INH은 혈우병 A 또는 B 환자 중 FVIII(제8인자) 또는 FIX(제9인자)에 대한 억제항체를 가진 성인 및 소아 남성 환자(≥12세) 57명을 대상으로 실시된 다기관, 무작위배정, 공개(open-label) 임상시험이었다. 이들은 모두 과거에 출혈 시 우회제제(BPAs)를 필요에 따라(episodic, on-demand) 투여받은 병력이 있었다.대상 환자들은 2:1 비율로 무작위 배정되어, 월 1회 80mg 고정 용량의 QFITLIA 피하 주사(SC)를 예방요법(prophylaxis)으로 투여받은 군(N=38)과, 돌발 출혈(breakthrough bleeding) 발생 시 BPA를 필요에 따라 투여받은 군(N=19)으로 나뉘어 9개월간 치료를 받았다.그러나 QFITLIA 80mg 용량은 심각한 혈전성 사건(thrombotic events), 담낭 질환(담낭절제술 필요 포함), 간독성(hepatotoxicity) 위험 증가로 인해 승인되지 않았다. 현재 50mg과 20mg이 허가되어 있다.[ATLAS A/B] ATLAS A/B는 FVIII(제8인자) 또는 FIX(제9인자)에 대한 억제항체가 없는 혈우병 A 또는 B 환자를 대상으로 한 다기관, 무작위배정, 공개(open-label) 임상시험이었다. 대상자는 모두 성인 및 소아 남성(≥12세)으로, 과거에 출혈 시 응고인자제제(CFC)를 필요에 따라(on-demand, episodic) 투여받은 병력이 있었다.대상 환자 120명은 2:1 비율로 무작위 배정되어, 월 1회 80 mg 고정 용량의 QFITLIA 피하 주사(SC)를 예방요법(prophylaxis)으로 투여받은 군(N=80)과, 돌발 출혈 발생 시 CFC를 필요에 따라 투여받은 군(N=40)으로 나뉘어 9개월간 치료를 받았다.그러나 QFITLIA 80mg용량은 심각한 혈전성 사건(thrombotic events), 담낭 질환(담낭절제술 필요 포함), 간독성(hepatotoxicity) 위험 증가로 인해 승인되지 않았다.[ATLAS-OLE] 총 227명의 환자가 두 임상시험(ATLAS-INH 및 ATLAS-A/B)과, CFC 또는 BPA 예방요법을 받던 환자를 대상으로 한 교차 임상시험 ATLAS-PPX에서 이월되어 ATLAS-OLE 연구에서 QFITLIA 치료를 받았다. 이 다기관 공개 연장 임상시험은 FVIII 또는 FIX 억제항체 유무와 관계없이, 12세 이상의 성인 및 소아 남성 혈우병 A 또는 B 환자에서 QFITLIA의 장기적인 안전성과 유효성을 평가하였다.대상자는 초기에는 월 1회 80mg QFITLIA 피하 주사를 투여받았으나, 연구가 개정되어 AT-DR(항트롬빈 활성 15–35% 목표) 용법의 유효성과 안전성을 평가하도록 설계가 변경되었다. 이후 총 213명의 환자가 AT-DR로 전환되었다.AT-DR에서는 시작 용량이 50mg 격월(2개월 간격) 투여였으며, INNOVANCE Antithrombin 분석법을 이용해 측정한 AT 활성 수치에 따라 개별적으로 용량을 조정하였다. 용량은 50mg 월 1회 또는 80mg 월 1회로 증량하거나, 20mg 격월 또는 20mg 월 1회로 감량할 수 있었다.AT 활성 수치가 최저 용량에서도2025-10-23 23:25:17최병철 박사 -
![[기자의 눈] M&A 활성화, K-바이오 생태계 살린다](https://pds.dailypharm.com/news_image/202510/327914_1.jpg) [기자의 눈] M&A 활성화, K-바이오 생태계 살린다[데일리팜=차지현 기자] 국내 바이오산업 생태계 지속가능성을 논의할 때 빠지지 않는 화두가 있다. 바로 투자회수(엑시트) 전략의 다양화다. 현재 국내 바이오 업계에서는 기업공개(IPO)가 거의 유일한 엑시트 창구로 작동하고 있다. 바이오 기업에 투자한 투자자가 자금을 회수할 수 있는 방법이 사실상 상장밖에 없다는 뜻이다.국내의 경우 기업 간 인수합병(M&A)이 좀처럼 활발하지 않다. 코로나19를 기점으로 거래 건수가 다소 늘어나는 추세지만 연간 M&A 건수는 손에 꼽을 정도로 적은 데다 대부분 거래액도 1000억원대에 그친다. 국내에서 의미 있는 M&A 사례로는 아프로디테애퀴지션홀딩스의 휴젤 인수나 LG화학의 아베오 인수 정도가 거론될 뿐이다.거래 성격도 제한적이다. 국내 바이오 업계에서 일어나는 상당수 M&A는 기존 주주 구주를 시가보다 약간 높은 가격에 넘기는 수준에 머문다. 실패한 사업을 정리하거나 상장 요건을 맞추기 위한 방편으로 M&A가 이뤄지는 경우도 적지 않다. 국내 바이오 기업에 있어 M&A는 사업 확장을 위한 전략적 결정이 아니라 오너의 지분 정리나 경영난 해소를 위한 방편으로 활용되는 일이 일반적이다.M&A가 신약개발 과정에 자연스럽게 녹아든 해외와 대조적이다. 글로벌 바이오 기업은 임상 초기 단계에서도 유망한 후보물질이 보이면 과감히 투자하고 기술력과 데이터 확보를 위한 인수에도 적극적으로 나선다. 화이자, 로슈, 노바티스 등 내로라하는 빅파마는 유망 바이오텍 인수를 통해 핵심 기술과 파이프라인을 확보하며 지금의 글로벌 제약사로 성장했다.국내 바이오산업이 양적 팽창을 넘어 질적으로 성장하기 위해서는 M&A를 활성화해야 한다. 현재 IPO 중심 엑시트 구조는 산업 성장보다 투자자 회수에 초점을 둔다. 벤처캐피탈(VC)은 투자금을 회수한 순간 목적을 달성하고 그 이후에는 기업에 남을 이유가 없다. VC 입장에서 상장 완료 직후 포트폴리오사는 '남의 회사'가 된다. 시장에는 상장만을 목표로 달려온 탓에 성장의 방향을 잃은 기업만 남는다.이와 달리 M&A는 단기 회수가 아닌 연속적인 자본 순환을 가능하게 한다. 기업 간 M&A를 통해 기술은 다음 단계로 고도화되고 경험과 자본이 함께 축적되는 구조가 형성된다. 대형 제약사는 매수자로서 신생 바이오텍의 연구성과를 흡수하고 VC는 회수를 통해 다시 초기 기업에 투자하는 선순환이 만들어지면서 산업은 단단해진다.물론 쉽지 않다. M&A 활성화 필요성에 대해서는 업계 모두가 공감하고 한목소리를 낸다. M&A가 바이오 생태계 지속가능성과 성장에 도움이 된다는 데에 이견이 없다. 그러나 구체적인 방법론, 즉 어떻게 활성화할 것인가에 대한 논의는 여전히 부족하다. 이제는 제도와 시장, 인식의 변화를 아우르는 해법을 찾기 위해 상상력을 발휘해야 할 때다.첫 단추는 정부 차원에서 M&A 친화적 환경을 만드는 것이다. 정부는 세제 혜택과 절차 간소화, 기술 가치평가 기준의 명확화 등을 통해 M&A에 대한에 대한 진입 장벽을 낮추고 기술 가치 중심 거래를 활성화할 수 있는 기반을 마련해야 한다. 연구개발(R&D) 세액공제를 적용하듯 M&A에 투입하는 비용을 R&D 비용으로 인정해주는 것도 하나의 활성화 방안이 될 수 있다.인식의 전환도 중요하다. M&A를 실패 기업의 퇴로가 아닌 산업 성장의 사다리로 바라봐야 한다. VC는 상장 시점의 회수만을 목표로 하기보다 M&A를 통한 중간 회수 구조를 설계해야 한다. 기업 역시 IPO가 아닌 매각·제휴를 통해 성장하는 전략을 자연스럽게 받아들여야 한다. '팔리는 기업'이 되는 게 실패가 아니라 산업 내 순환의 한 과정임을 인식해야 한다는 얘기다.M&A 촉진은 단순히 거래를 늘리는 문제가 아니다. 기술이 다음 단계로 옮겨가고 자본이 다시 순환하는 산업의 생태계를 복원하는 일이다. 지금처럼 IPO만 남은 구조로는 산업이 지속될 수 없다. 바이오가 성장 산업으로 자리 잡으려면 이제는 모두가 같은 방향을 봐야 한다. 기업은 전략을 바꾸고 정부는 인센티브를 만들며 시장은 길을 열어야 한다. M&A가 살아야, K-바이오가 산다.2025-10-22 06:15:31차지현
[기자의 눈] M&A 활성화, K-바이오 생태계 살린다[데일리팜=차지현 기자] 국내 바이오산업 생태계 지속가능성을 논의할 때 빠지지 않는 화두가 있다. 바로 투자회수(엑시트) 전략의 다양화다. 현재 국내 바이오 업계에서는 기업공개(IPO)가 거의 유일한 엑시트 창구로 작동하고 있다. 바이오 기업에 투자한 투자자가 자금을 회수할 수 있는 방법이 사실상 상장밖에 없다는 뜻이다.국내의 경우 기업 간 인수합병(M&A)이 좀처럼 활발하지 않다. 코로나19를 기점으로 거래 건수가 다소 늘어나는 추세지만 연간 M&A 건수는 손에 꼽을 정도로 적은 데다 대부분 거래액도 1000억원대에 그친다. 국내에서 의미 있는 M&A 사례로는 아프로디테애퀴지션홀딩스의 휴젤 인수나 LG화학의 아베오 인수 정도가 거론될 뿐이다.거래 성격도 제한적이다. 국내 바이오 업계에서 일어나는 상당수 M&A는 기존 주주 구주를 시가보다 약간 높은 가격에 넘기는 수준에 머문다. 실패한 사업을 정리하거나 상장 요건을 맞추기 위한 방편으로 M&A가 이뤄지는 경우도 적지 않다. 국내 바이오 기업에 있어 M&A는 사업 확장을 위한 전략적 결정이 아니라 오너의 지분 정리나 경영난 해소를 위한 방편으로 활용되는 일이 일반적이다.M&A가 신약개발 과정에 자연스럽게 녹아든 해외와 대조적이다. 글로벌 바이오 기업은 임상 초기 단계에서도 유망한 후보물질이 보이면 과감히 투자하고 기술력과 데이터 확보를 위한 인수에도 적극적으로 나선다. 화이자, 로슈, 노바티스 등 내로라하는 빅파마는 유망 바이오텍 인수를 통해 핵심 기술과 파이프라인을 확보하며 지금의 글로벌 제약사로 성장했다.국내 바이오산업이 양적 팽창을 넘어 질적으로 성장하기 위해서는 M&A를 활성화해야 한다. 현재 IPO 중심 엑시트 구조는 산업 성장보다 투자자 회수에 초점을 둔다. 벤처캐피탈(VC)은 투자금을 회수한 순간 목적을 달성하고 그 이후에는 기업에 남을 이유가 없다. VC 입장에서 상장 완료 직후 포트폴리오사는 '남의 회사'가 된다. 시장에는 상장만을 목표로 달려온 탓에 성장의 방향을 잃은 기업만 남는다.이와 달리 M&A는 단기 회수가 아닌 연속적인 자본 순환을 가능하게 한다. 기업 간 M&A를 통해 기술은 다음 단계로 고도화되고 경험과 자본이 함께 축적되는 구조가 형성된다. 대형 제약사는 매수자로서 신생 바이오텍의 연구성과를 흡수하고 VC는 회수를 통해 다시 초기 기업에 투자하는 선순환이 만들어지면서 산업은 단단해진다.물론 쉽지 않다. M&A 활성화 필요성에 대해서는 업계 모두가 공감하고 한목소리를 낸다. M&A가 바이오 생태계 지속가능성과 성장에 도움이 된다는 데에 이견이 없다. 그러나 구체적인 방법론, 즉 어떻게 활성화할 것인가에 대한 논의는 여전히 부족하다. 이제는 제도와 시장, 인식의 변화를 아우르는 해법을 찾기 위해 상상력을 발휘해야 할 때다.첫 단추는 정부 차원에서 M&A 친화적 환경을 만드는 것이다. 정부는 세제 혜택과 절차 간소화, 기술 가치평가 기준의 명확화 등을 통해 M&A에 대한에 대한 진입 장벽을 낮추고 기술 가치 중심 거래를 활성화할 수 있는 기반을 마련해야 한다. 연구개발(R&D) 세액공제를 적용하듯 M&A에 투입하는 비용을 R&D 비용으로 인정해주는 것도 하나의 활성화 방안이 될 수 있다.인식의 전환도 중요하다. M&A를 실패 기업의 퇴로가 아닌 산업 성장의 사다리로 바라봐야 한다. VC는 상장 시점의 회수만을 목표로 하기보다 M&A를 통한 중간 회수 구조를 설계해야 한다. 기업 역시 IPO가 아닌 매각·제휴를 통해 성장하는 전략을 자연스럽게 받아들여야 한다. '팔리는 기업'이 되는 게 실패가 아니라 산업 내 순환의 한 과정임을 인식해야 한다는 얘기다.M&A 촉진은 단순히 거래를 늘리는 문제가 아니다. 기술이 다음 단계로 옮겨가고 자본이 다시 순환하는 산업의 생태계를 복원하는 일이다. 지금처럼 IPO만 남은 구조로는 산업이 지속될 수 없다. 바이오가 성장 산업으로 자리 잡으려면 이제는 모두가 같은 방향을 봐야 한다. 기업은 전략을 바꾸고 정부는 인센티브를 만들며 시장은 길을 열어야 한다. M&A가 살아야, K-바이오가 산다.2025-10-22 06:15:31차지현 -
 '창고형 약국' 명칭·간판 금지법 등장…"약물 오남용 축소"남인순 의원[데일리팜=이정환 기자] 남인순 더불어민주당 의원이 약국 개설 신청 때 명칭에 '창고', '공장', '팩토리' 등 이와 같은 의미를 지닌 외래어·외국어를 쓰지 못하게 막는 약사법 개정안을 13일 대표발의했다.100평(300제곱미터) 이상 약국 개설 때 지자체 사전심의를 의무화하는 법안에 이은 두 번째 창고형 약국 규제법안이다.남인순 의원안은 약사법 제47조 의약품 등의 만패 질서 조항을 손질해 창고형 약국 등 명칭이나 간판을 쓸 수 없게 막았다.의약품 도매상·제약사가 운영하는 것으로 오해할 수 있는 명칭이나 특정 의료기관과 관계가 있어 보이는 명칭, 수입의약품 등 특정 약이나 질병을 전문으로 하는 약국 명칭을 쓸 수 없게 규정중인 하위 법령을 약사법으로 상향하는 조항도 담았다.구체적으로 법안이 약국 명칭으로 쓸 수 없게 규제한 기준은 ▲의약품도매상 또는 의약품의 품목허가를 받은 자의 영업소로 오인하게 할 우려가 있는 표시 ▲수입의약품 또는 특정 질병에 관련된 의약품을 전문적으로 취급한다고 나타내거나 암시하는 표시 ▲의료기관과 혼동할 우려가 있거나 질병명과 유사한 표시 ▲해당 약국의 소재지와 1킬로미터 이내의 거리에 개설된 의료기관과 동일한 명칭의 표시로서 해당 의료기관과 담합행위를 하거나 지휘·감독 등의 관계에 있다고 나타내거나 암시하는 표시 ▲'창고', '공장' 및 이와 같은 의미를 가진 외래어·외국어 등 소비자 또는 환자가 의약품을 남용하게 할 우려가 있는 표시로서 보건복지부령으로 정하는 표시다.시행일은 부칙에서 정부 공포 후 6개월이 경과한 날로 정했다.남 의원은 창고, 공장 등 의미를 가진 외래어나 외국어 등 소비자 또는 환자가 의약품을 남용하게 할 우려가 있는 표시로서 보건복지부령으로 정하는 표시를 약국의 고유명칭으로 사용하지 못하게 하는 법"이라며 "국민이 의약품을 공산품처럼 구매하거나 오남용을 부추기는 문제를 개선할 것"이라고 피력했다.2025-10-13 16:11:23이정환
'창고형 약국' 명칭·간판 금지법 등장…"약물 오남용 축소"남인순 의원[데일리팜=이정환 기자] 남인순 더불어민주당 의원이 약국 개설 신청 때 명칭에 '창고', '공장', '팩토리' 등 이와 같은 의미를 지닌 외래어·외국어를 쓰지 못하게 막는 약사법 개정안을 13일 대표발의했다.100평(300제곱미터) 이상 약국 개설 때 지자체 사전심의를 의무화하는 법안에 이은 두 번째 창고형 약국 규제법안이다.남인순 의원안은 약사법 제47조 의약품 등의 만패 질서 조항을 손질해 창고형 약국 등 명칭이나 간판을 쓸 수 없게 막았다.의약품 도매상·제약사가 운영하는 것으로 오해할 수 있는 명칭이나 특정 의료기관과 관계가 있어 보이는 명칭, 수입의약품 등 특정 약이나 질병을 전문으로 하는 약국 명칭을 쓸 수 없게 규정중인 하위 법령을 약사법으로 상향하는 조항도 담았다.구체적으로 법안이 약국 명칭으로 쓸 수 없게 규제한 기준은 ▲의약품도매상 또는 의약품의 품목허가를 받은 자의 영업소로 오인하게 할 우려가 있는 표시 ▲수입의약품 또는 특정 질병에 관련된 의약품을 전문적으로 취급한다고 나타내거나 암시하는 표시 ▲의료기관과 혼동할 우려가 있거나 질병명과 유사한 표시 ▲해당 약국의 소재지와 1킬로미터 이내의 거리에 개설된 의료기관과 동일한 명칭의 표시로서 해당 의료기관과 담합행위를 하거나 지휘·감독 등의 관계에 있다고 나타내거나 암시하는 표시 ▲'창고', '공장' 및 이와 같은 의미를 가진 외래어·외국어 등 소비자 또는 환자가 의약품을 남용하게 할 우려가 있는 표시로서 보건복지부령으로 정하는 표시다.시행일은 부칙에서 정부 공포 후 6개월이 경과한 날로 정했다.남 의원은 창고, 공장 등 의미를 가진 외래어나 외국어 등 소비자 또는 환자가 의약품을 남용하게 할 우려가 있는 표시로서 보건복지부령으로 정하는 표시를 약국의 고유명칭으로 사용하지 못하게 하는 법"이라며 "국민이 의약품을 공산품처럼 구매하거나 오남용을 부추기는 문제를 개선할 것"이라고 피력했다.2025-10-13 16:11:23이정환 -
 약국 명칭에 '창고·공장' 못쓴다…약사법 발의 초읽기[데일리팜=이정환 기자] 약국을 개설할 때 '팩토리', '창고', '공장' 등 문구가 표기된 간판이나 명칭을 쓸 수 없게 규제하는 약사법 개정안의 국회 발의가 초읽기에 들어갔다.서울·경기 등 수도권은 물론 전국 각지에서 개설 시도가 이어지고 있는 '창고형 약국'을 법으로 막아 환자와 소비자들의 의약품 오·남용과 약물 부작용을 축소하는 게 입법 목표다.의약품 도매상·제약사가 운영하는 것으로 오해할 수 있는 명칭이나 특정 의료기관과 관계가 있어 보이는 명칭, 한약·수입의약품 등 특정 약이나 질병을 전문으로 하는 약국 명칭을 쓸 수 없게 규정중인 하위 법령을 약사법으로 상향하는 조항도 담겼다.10일 남인순 더불어민주당 의원은 창고형 약국 명칭 금지 등을 주요 내용으로 한 약사법 일부개정안을 설계하고 국회 의안과 제출을 위한 동료 의원 공동발의 서명 작업에 착수했다.남인순 의원은 "최근 한 약국이 팩토리란 명칭을 사용해 국민들이 의약품을 공산품처럼 대량 구입하게 해 약물 오남용을 부추긴다는 우려가 제기된다"면서 "창고, 공장 같은 의미를 가진 외래어·외국어 등 소비자가 약을 남용하게 할 우려가 있는 표시를 약국 고유명칭으로 쓰지 못하게 해 오남용 촉진 문제를 개선할 것"이라고 입법 취지를 밝혔다.법안 구조를 보면 약사법 제47조 '의약품 등의 판매 질서' 조항을 손질했다. 해당 조항은 제약사 등 의약품공급자와 약국개설자 즉 약사가 의약품 판매 때 준수해야하는 사항을 규정하고 있다.먼저 제47조 1항 4호 나목에서 현행 문구인 '매점매석 등 시장 질서를 어지럽히는 행위, 약국의 명칭 등으로 소비자를 유인하는 행위'에서 '약국의 명칭'을 '허위광고'로 교체하고 다목을 신설해 약국 개설 때 사용할 수 없는 표기를 상세히 열거했다.남인순 의원은 창고, 공장 등 소비자 약물 오남용을 부추길 우려가 큰 표시를 약국 명칭에 쓸 수 없도록 막는 입법을 준비중이다. 다목에 해당하는 표시는 약국의 고유 명칭으로 쓰지 않도록 했는데 구체적으로 ▲의약품도매상 또는 의약품의 품목허가를 받은 자의 영업소로 오인하게 할 우려가 있는 표시 ▲한약, 수입의약품 또는 특정 질병에 관련된 의약품을 전문적으로 취급한다고 나타내거나 암시하는 표시 ▲의료기관과 혼동할 우려가 있거나 질병명과 유사한 표시 ▲해당 약국의 소재지와 1킬로미터 이내의 거리에 개설된 의료기관과 동일한 명칭의 표시로서 해당 의료기관과 담합행위를 하거나 지휘·감독 등의 관계에 있다고 나타내거나 암시하는 표시 ▲'창고', '공장' 및 이와 같은 의미를 가진 외래어·외국어 등 소비자 또는 환자가 의약품을 남용하게 할 우려가 있는 표시로서 보건복지부령으로 정하는 표시가 그것이다.약사가 지자체에 약국 개설을 신청할 때 의약품도매상, 제약사가 연관돼 운영하는 약국으로 오해를 살 수 있거나 특정 질병을 타깃으로 한 전문 약국, 병·의원과 관계가 있는 것으로 착각할 수 있는 약국, 창고 등 약물 오·남용을 부추길 수 있는 약국 이름을 쓰지 못하게 법제화한 셈이다.시행일은 부칙에서 정부 공포 후 6개월이 경과한 날로 정했다.남 의원은 "현행법령은 의약품도매상이나 의약품 품목허가자 영업소로 오해 할 우려가 있는 표시 등을 약국 고유 명칭으로 쓰지 못하게 금지하고 있다"며 "하지만 국민이 약을 오남용하게 할 우려가 있는 표시를 약국 명칭으로 쓰는 것은 금지하지 않고 있다. 이를 개선하는 입법"이라고 피력했다.한편 국회에는 100평 이상 규모 창고형 약국 개설 신청 때 지자체 약국개설위원회 심의를 의무화해 사전 규제를 강화하는 약사법 개정안(김윤 민주당 의원 발의)도 계류중이다.남인순 의원, 입법 채비2025-10-10 18:31:48이정환
약국 명칭에 '창고·공장' 못쓴다…약사법 발의 초읽기[데일리팜=이정환 기자] 약국을 개설할 때 '팩토리', '창고', '공장' 등 문구가 표기된 간판이나 명칭을 쓸 수 없게 규제하는 약사법 개정안의 국회 발의가 초읽기에 들어갔다.서울·경기 등 수도권은 물론 전국 각지에서 개설 시도가 이어지고 있는 '창고형 약국'을 법으로 막아 환자와 소비자들의 의약품 오·남용과 약물 부작용을 축소하는 게 입법 목표다.의약품 도매상·제약사가 운영하는 것으로 오해할 수 있는 명칭이나 특정 의료기관과 관계가 있어 보이는 명칭, 한약·수입의약품 등 특정 약이나 질병을 전문으로 하는 약국 명칭을 쓸 수 없게 규정중인 하위 법령을 약사법으로 상향하는 조항도 담겼다.10일 남인순 더불어민주당 의원은 창고형 약국 명칭 금지 등을 주요 내용으로 한 약사법 일부개정안을 설계하고 국회 의안과 제출을 위한 동료 의원 공동발의 서명 작업에 착수했다.남인순 의원은 "최근 한 약국이 팩토리란 명칭을 사용해 국민들이 의약품을 공산품처럼 대량 구입하게 해 약물 오남용을 부추긴다는 우려가 제기된다"면서 "창고, 공장 같은 의미를 가진 외래어·외국어 등 소비자가 약을 남용하게 할 우려가 있는 표시를 약국 고유명칭으로 쓰지 못하게 해 오남용 촉진 문제를 개선할 것"이라고 입법 취지를 밝혔다.법안 구조를 보면 약사법 제47조 '의약품 등의 판매 질서' 조항을 손질했다. 해당 조항은 제약사 등 의약품공급자와 약국개설자 즉 약사가 의약품 판매 때 준수해야하는 사항을 규정하고 있다.먼저 제47조 1항 4호 나목에서 현행 문구인 '매점매석 등 시장 질서를 어지럽히는 행위, 약국의 명칭 등으로 소비자를 유인하는 행위'에서 '약국의 명칭'을 '허위광고'로 교체하고 다목을 신설해 약국 개설 때 사용할 수 없는 표기를 상세히 열거했다.남인순 의원은 창고, 공장 등 소비자 약물 오남용을 부추길 우려가 큰 표시를 약국 명칭에 쓸 수 없도록 막는 입법을 준비중이다. 다목에 해당하는 표시는 약국의 고유 명칭으로 쓰지 않도록 했는데 구체적으로 ▲의약품도매상 또는 의약품의 품목허가를 받은 자의 영업소로 오인하게 할 우려가 있는 표시 ▲한약, 수입의약품 또는 특정 질병에 관련된 의약품을 전문적으로 취급한다고 나타내거나 암시하는 표시 ▲의료기관과 혼동할 우려가 있거나 질병명과 유사한 표시 ▲해당 약국의 소재지와 1킬로미터 이내의 거리에 개설된 의료기관과 동일한 명칭의 표시로서 해당 의료기관과 담합행위를 하거나 지휘·감독 등의 관계에 있다고 나타내거나 암시하는 표시 ▲'창고', '공장' 및 이와 같은 의미를 가진 외래어·외국어 등 소비자 또는 환자가 의약품을 남용하게 할 우려가 있는 표시로서 보건복지부령으로 정하는 표시가 그것이다.약사가 지자체에 약국 개설을 신청할 때 의약품도매상, 제약사가 연관돼 운영하는 약국으로 오해를 살 수 있거나 특정 질병을 타깃으로 한 전문 약국, 병·의원과 관계가 있는 것으로 착각할 수 있는 약국, 창고 등 약물 오·남용을 부추길 수 있는 약국 이름을 쓰지 못하게 법제화한 셈이다.시행일은 부칙에서 정부 공포 후 6개월이 경과한 날로 정했다.남 의원은 "현행법령은 의약품도매상이나 의약품 품목허가자 영업소로 오해 할 우려가 있는 표시 등을 약국 고유 명칭으로 쓰지 못하게 금지하고 있다"며 "하지만 국민이 약을 오남용하게 할 우려가 있는 표시를 약국 명칭으로 쓰는 것은 금지하지 않고 있다. 이를 개선하는 입법"이라고 피력했다.한편 국회에는 100평 이상 규모 창고형 약국 개설 신청 때 지자체 약국개설위원회 심의를 의무화해 사전 규제를 강화하는 약사법 개정안(김윤 민주당 의원 발의)도 계류중이다.남인순 의원, 입법 채비2025-10-10 18:31:48이정환 -
 의료취약지 병의원·약국 수가 최대 150% 가산 추진[데일리팜=강신국 기자] 의료 취약지와 인구감소지역 등의 요양기관에 대해 수가를 최대 150%까지 가산하는 법안이 국회에 제출됐다.국회 국방위원회 소속 임종득 의원(국민의힘)은 최근 이같은 내용을 골자로 한 국민건강보험법 일부 개정안을 대표 발의했다.법안 내용을 보면 의료자원 불균형 및 의료서비스 지역 격차 해소를 위해 요양급여비용 가산지급 대상지역(의료취약지, 인구감소지역 등)과 가산율의 범위를 법률에 명시했다.가산율 범위는 가산지급 대상지역의 요양기관에 대해 100분의 30 이상 100분의 150 이하의 범위에서 보건복지부령으로 정하는 바에 따라 가산하도록 했다.다만 가산지급 지역 내의 요양기관 중 산부인과, 응급의학과, 소아청소년과 등 국민의 생명과 건강에 직결된 진료과목을 운영하는 의료기관에 대해서는 요양급여비용의 100분의 50 이상 100분의 200 이하의 범위에서 가산된다.즉 의료취약지의 소아청소년과는 현행 수가의 최대 200%까지 가산 수가를 받을 수 있다는 이야기다.임종득 의원은 "현행법은 지역별 의료자원의 불균형 및 의료서비스 격차의 해소 등을 위해 지역별로 요양급여비용을 달리 정해 지급할 수 있도록 규정하고 있지만 요양급여비용 가산지급 대상 지역, 가산율, 가산 대상 요양기관 등이 명확히 규정되어 있지 않아 이러한 사항들이 매년 변동될 가능성이 있다"며 "이에 요양급여비용 가산지급에 대한 예측가능성이 매우 떨어지게 되는 문제가 있다"고 지적했다.임 의원은 "요양급여비용 가산지급 대상 지역과 가산율의 범위를 법에 명시함으로써 예측가능성을 높이고, 필수 진료 과목의 경우 더 높은 가산율을 적용하도록 해 의료취약지 등에 보다 안정적으로 필수의료를 공급하기 위해 법안을 발의했다"고 설명했다.2025-10-10 09:51:31강신국
의료취약지 병의원·약국 수가 최대 150% 가산 추진[데일리팜=강신국 기자] 의료 취약지와 인구감소지역 등의 요양기관에 대해 수가를 최대 150%까지 가산하는 법안이 국회에 제출됐다.국회 국방위원회 소속 임종득 의원(국민의힘)은 최근 이같은 내용을 골자로 한 국민건강보험법 일부 개정안을 대표 발의했다.법안 내용을 보면 의료자원 불균형 및 의료서비스 지역 격차 해소를 위해 요양급여비용 가산지급 대상지역(의료취약지, 인구감소지역 등)과 가산율의 범위를 법률에 명시했다.가산율 범위는 가산지급 대상지역의 요양기관에 대해 100분의 30 이상 100분의 150 이하의 범위에서 보건복지부령으로 정하는 바에 따라 가산하도록 했다.다만 가산지급 지역 내의 요양기관 중 산부인과, 응급의학과, 소아청소년과 등 국민의 생명과 건강에 직결된 진료과목을 운영하는 의료기관에 대해서는 요양급여비용의 100분의 50 이상 100분의 200 이하의 범위에서 가산된다.즉 의료취약지의 소아청소년과는 현행 수가의 최대 200%까지 가산 수가를 받을 수 있다는 이야기다.임종득 의원은 "현행법은 지역별 의료자원의 불균형 및 의료서비스 격차의 해소 등을 위해 지역별로 요양급여비용을 달리 정해 지급할 수 있도록 규정하고 있지만 요양급여비용 가산지급 대상 지역, 가산율, 가산 대상 요양기관 등이 명확히 규정되어 있지 않아 이러한 사항들이 매년 변동될 가능성이 있다"며 "이에 요양급여비용 가산지급에 대한 예측가능성이 매우 떨어지게 되는 문제가 있다"고 지적했다.임 의원은 "요양급여비용 가산지급 대상 지역과 가산율의 범위를 법에 명시함으로써 예측가능성을 높이고, 필수 진료 과목의 경우 더 높은 가산율을 적용하도록 해 의료취약지 등에 보다 안정적으로 필수의료를 공급하기 위해 법안을 발의했다"고 설명했다.2025-10-10 09:51:31강신국 -
 시지바이오 척추 임플란트, 국내 최초 유럽 MDR 승인[데일리팜=이석준 기자] 시지바이오(대표이사 유현승)는 자체 개발한 척추 임플란트 ‘노보맥스 퓨전(NOVOMAX FUSION)’이 유럽연합(EU) 의료기기 규정 ‘CE MDR’ 인증을 획득했다고 26일 밝혔다. 시지바이오는 대웅제약 관계사다.이번 인증은 유럽연합이 지정한 공식 글로벌 인증기관인 BSI(British Standards Institution)의 심사를 통해 발급됐다. 국내 기업이 척추 임플란트 분야에서 최고 등급(Class III)으로 MDR 승인을 받은 것은 국내 최초다.‘MDR(Medical Device Regulation)’은 2021년 5월부터 시행된 유럽의 새로운 의료기기 규정이다. 기존 ‘MDD(Medical Device Directive)’보다 임상 평가, 안전성과 효과 검증, 품질 관리 기준 등이 강화됐다. Class III 등급은 인체에 장기간 삽입되거나 생명 유지와 직접 관련된 제품에 적용되는 최고 등급이다. 노보맥스 퓨전이 국제적으로 가장 까다로운 심사 기준을 충족했음을 의미한다.노보맥스 퓨전은 목뼈 사이 디스크가 손상됐을 때 그 자리에 삽입해 척추를 고정하고 유합을 돕는 경추유합술용 케이지다. 전방에 접근해 척추뼈 C3~T1 구간에 이식되며, 노보맥스 퓨전은 손상된 디스크를 대신해 뼈 사이를 지탱하고 붙여주는 ‘지지대’ 역할을 한다.이 제품에는 시지바이오가 독자적으로 개발한 생체활성 유리세라믹 신소재 ‘BGS-7’이 적용됐다.기존 티타늄 케이지는 강도와 생체적합성이 우수하지만 단단한 성질로 인해 침강 현상이 발생할 수 있고, 피크(PEEK) 케이지는 뼈와 유사한 강도로 침강 위험은 적지만 뼈와 직접 결합하지 못해 추가 골이식재가 필요한 한계가 있다.반면, 노보맥스 퓨전은 뼈와 직접 유합되는(Osteo-active) BGS-7 소재 특성으로 체내 삽입 후 표면에서 뼈가 바로 자라 붙으며, 설계된 접촉 면적도 넓어 안정적으로 지지할 수 있다. 이로써 별도 골이식재 없이도 안정적 유합이 가능하며, 연구 결과 PEEK 케이지 대비 뼈와의 결합 강도가 약 15배 높게 나타나기도 했다.이 같은 국내의 독자적인 기술력은 까다로운 일본 의료기기 시장에서 먼저 검증된 바 있다.시지바이오는 2023년 일본 의약품의료기기종합기구(PMDA)로부터 품목 허가를 획득했다. 이어 올해 일본 제약사 니혼조끼 제약 및 자회사 ZSpine과 공급 계약을 체결했다.유현승 시지바이오 대표는 “노보맥스 퓨전은 자체 개발 생체활성 세라믹 신소재 BGS-7을 적용해 별도 골이식재 없이도 안정적 유합을 유도할 수 있는 차별화된 국산 척추 임플란트 제품”이라고 강조했다.이어 “노보시스 등 주요 제품군의 유럽 CE MDR 인증도 준비 중이며, 올해 하반기 완공되는 시지바이오 ‘노보 팩토리(Novo Factory)’를 통해 늘어날 공급 수요에 대응할 것”이라고 덧붙였다.2025-09-26 14:58:50이석준
시지바이오 척추 임플란트, 국내 최초 유럽 MDR 승인[데일리팜=이석준 기자] 시지바이오(대표이사 유현승)는 자체 개발한 척추 임플란트 ‘노보맥스 퓨전(NOVOMAX FUSION)’이 유럽연합(EU) 의료기기 규정 ‘CE MDR’ 인증을 획득했다고 26일 밝혔다. 시지바이오는 대웅제약 관계사다.이번 인증은 유럽연합이 지정한 공식 글로벌 인증기관인 BSI(British Standards Institution)의 심사를 통해 발급됐다. 국내 기업이 척추 임플란트 분야에서 최고 등급(Class III)으로 MDR 승인을 받은 것은 국내 최초다.‘MDR(Medical Device Regulation)’은 2021년 5월부터 시행된 유럽의 새로운 의료기기 규정이다. 기존 ‘MDD(Medical Device Directive)’보다 임상 평가, 안전성과 효과 검증, 품질 관리 기준 등이 강화됐다. Class III 등급은 인체에 장기간 삽입되거나 생명 유지와 직접 관련된 제품에 적용되는 최고 등급이다. 노보맥스 퓨전이 국제적으로 가장 까다로운 심사 기준을 충족했음을 의미한다.노보맥스 퓨전은 목뼈 사이 디스크가 손상됐을 때 그 자리에 삽입해 척추를 고정하고 유합을 돕는 경추유합술용 케이지다. 전방에 접근해 척추뼈 C3~T1 구간에 이식되며, 노보맥스 퓨전은 손상된 디스크를 대신해 뼈 사이를 지탱하고 붙여주는 ‘지지대’ 역할을 한다.이 제품에는 시지바이오가 독자적으로 개발한 생체활성 유리세라믹 신소재 ‘BGS-7’이 적용됐다.기존 티타늄 케이지는 강도와 생체적합성이 우수하지만 단단한 성질로 인해 침강 현상이 발생할 수 있고, 피크(PEEK) 케이지는 뼈와 유사한 강도로 침강 위험은 적지만 뼈와 직접 결합하지 못해 추가 골이식재가 필요한 한계가 있다.반면, 노보맥스 퓨전은 뼈와 직접 유합되는(Osteo-active) BGS-7 소재 특성으로 체내 삽입 후 표면에서 뼈가 바로 자라 붙으며, 설계된 접촉 면적도 넓어 안정적으로 지지할 수 있다. 이로써 별도 골이식재 없이도 안정적 유합이 가능하며, 연구 결과 PEEK 케이지 대비 뼈와의 결합 강도가 약 15배 높게 나타나기도 했다.이 같은 국내의 독자적인 기술력은 까다로운 일본 의료기기 시장에서 먼저 검증된 바 있다.시지바이오는 2023년 일본 의약품의료기기종합기구(PMDA)로부터 품목 허가를 획득했다. 이어 올해 일본 제약사 니혼조끼 제약 및 자회사 ZSpine과 공급 계약을 체결했다.유현승 시지바이오 대표는 “노보맥스 퓨전은 자체 개발 생체활성 세라믹 신소재 BGS-7을 적용해 별도 골이식재 없이도 안정적 유합을 유도할 수 있는 차별화된 국산 척추 임플란트 제품”이라고 강조했다.이어 “노보시스 등 주요 제품군의 유럽 CE MDR 인증도 준비 중이며, 올해 하반기 완공되는 시지바이오 ‘노보 팩토리(Novo Factory)’를 통해 늘어날 공급 수요에 대응할 것”이라고 덧붙였다.2025-09-26 14:58:50이석준 -
 MSD vs 메디헬프라인, PMS 계약 놓고 법정 공방 예고[데일리팜=어윤호 기자] 다국적제약사 한국MSD와 CRO업체 메디헬프라인 간 PMS 위탁계약 지급금 분쟁으로 인한 법정 공방이 예고된다.데일리팜 취재 결과, MSD는 최근 메디헬프라인에 사용성적조사(PMS, Post-Market Surveillance) 위탁계약 일부 선지급금에 대한 반환금 청구 소송 소장을 발송했다. 다만 수취인 부재로 인해 해당 소장은 반송됐다.이에 앞서 메디헬프라인은 MSD가 하도급대금 약 15억원을 미지급했다는 취지의 '하도급 분쟁 조정신청서'를 공정거래조정원 하도급분쟁조정협의회에 제출했다. 즉, 양측은 동일한 위탁계약과 관련한 대금 정산과 관련 귀책사유가 상대방에 있다고 주장하고 있는 상황이다.PMS는 신약 시판 후 4~6년 동안 600~3000례의 환자 자료를 수집, 해당 의약품에 대한 사용경험을 식품의약품안전처에 보고하는 제도를 말한다.그러니까, 메디헬프라인이 MSD로부터 위탁 받은 품목의 PMS 수행을 위해 약을 처방하는 의료기관을 방문해 자료를 수집하고 식약처 제출용 문서를 제공하는 역할을 담당하고 그에 대한 대가를 받는 것이 위탁계약의 골자다. 이는 제약업계에서는 수도없이 이뤄지는 외주 계약이다.분쟁의 개요는 이렇다. 두 회사는 지난 2017년부터 2022년에 걸쳐 MSD의 7개 의약품에 대한 PMS 용역을 수행하는 위탁 계약을 체결했다.이중 3개 제품에 대한 용역은 순조롭게 이행됐다. 문제는 나머지 네개 제품의 과제 수행이 미흡했다. 이중에는 MSD가 출시를 포기한 품목도 있었으며, 당시 메디헬프라인은 대규모 내부 인력의 퇴사 등으로 인해 정상적인 업무 수행이 어려운 상황이기도 했다.마찰은 이같은 계약 이행 이력의 정산 과정에서 발생했다. 메디헬프라인이 2025년 상반기에 제출한 정산 자료에 따르면, 3개 품목은 실제 사례 기준으로 추정액을 초과해 MSD가 5억3000만원 지급해야 한다. 이는 MSD 측도 수긍하고 동의했다.여기서 추정액이란, PMS 계약의 특성상 시작 전 '실제 수행 건수'를 정확하게 가늠하기 어렵기 때문에 최초 계약시 예측치를 통해 정한 건수에 해당하는 금액을 말한다. PMS 과제를 수행하는 과정에서 유동성이 존재한단 얘기다.그런데, 과제 수행이 미흡했던 4개 품목의 경우 당연히 이 추정액을 훨씬 밑도는 선에서 용역이 이뤄졌을 것이고, 이에 대해 MSD는 실제 수행 건수를 기반한 대금 지급 의사를 밝혔다. 메디헬프라인은 이를 불수용, 최초 계약서상 기재된 추정액을 기준으로 정산할 것을 요구했다.쟁점1. 계약서 추정액과 PMS 계약의 특수성어찌보면 '일 한 만큼 주겠다'는 자와 '계약대로 받겠다'는 자의 싸움으로 보여진다.메디헬프라인 측은 이번 분쟁을 "갑을 관계를 악용한 하청업체에 대한 횡포"라며 "최초 계약서대로 대금을 지급하면 아무 문제될 것이 없다. 끝까지 대응하겠다"고 밝혔다.그렇다면 중요한 쟁점 중 하나는 '제약사와 CRO 간 PMS 위탁 계약이 계약서상 추정액을 기준으로 정산되는 것이 정당하다'라는 명제의 진위가 된다.MSD의 입장은 '아니다'이다. 회사에 따르면 PMS는 개별 환자에 대한 투약 결과를 추적 관찰하는 것이 주된 내용으로, 위수탁 계약은 사례 수를 기반으로 하는 것이 정석이다. 계약서상 추정액은 초기 단계에서 예상 규모를 가늠하기 위한 참고치일 뿐, 실제 사례 기반 정산이라는 전제 하에 작성한다는 것이다.실제 메디헬프라인은 정상 진행된 3개 품목에 대해 수집된 자료의 하위 분석 진행에 따른 추가 비용을 포함, 계약서상 추정액을 제외한 5억3000만원의 추가 지급을 요구했다.또한 메디헬프라인은 2023년 11월 MSD에 기지급 받은 선급금이 실제 수행한 업무 대비 8억원을 초과했다고 알리며 추가 선급금 지급 중지 및 타 품목 용역대금과의 상계를 요청한 것으로 확인됐다.두 사실을 취합해보면 메디헬프라인은 일을 더 한 부분에는 추가 대금을 요구했고 일을 덜 한 과제에는 대금 지급 중단을 요구한 것이다. 이는 이미 메디헬프라인도 계약이 이른바 '건 바이 건 (件 by 件)'의 성격을 띄고 있음을 인지한 것으로 사료된다.MSD 관계자는 "더욱이 메디헬프라인과 PMS 위탁 업무를 진행한 것은 이번이 처음이 아니다. 그동안 진행된 모든 계약에서 실제 수행 건수를 기반으로 정산이 이뤄졌다. 4개 과제에 대한 선급금이 실제 진행된 용역 대금을 당연히 상회한다. 꼭 선급금을 회수한다기 보단 CRO 측의 비난과 정산에 대한 민사 분쟁을 끝내기 위해 반환금 청구 소송을 제기하게 됐다"고 말했다.이와 관련 메디헬프라인 관계자는 "2023년 MSD에 전달된 메일은 업무 파악이 제대로 안 된 당시 당사자가 경영진의 허가 없이 독단으로 발송한 것이다. 당시 회사는 대규모 직원 퇴사를 비롯해 내부 조직에 큰 변화를 겪고 있던 시기다. 체결된 계약서가 있고, 그대로 내용을 이행하는 것이 타당하다. MSD가 한번의 실수를 약점으로 잡고 있다"고 반박했다.쟁점2. PMS 계약의 하도급 범주 포함또 하나의 쟁점은 하도급법이다. 메디헬프라인은 한국MSD의 대금 미지급 행위가 하도급법 제11조와 제13조를 위반했음을 주장, 공정위에 하도급 분쟁 조정신청서를 제출했다.위반 사항이라 지적되는 하도급법 제11조 2항은 '원사업자는 제조등의 위탁을 할 때 정한 하도급대금을 감액하여서는 아니된다'이며 13조는 '원사업자가 수급사업자에게 제조 등의 위탁을 하는 경우에는 목적물 등의 수령일부터 60일 이내의 가능한 짧은 기한으로 정한 지급기일까지 하도급대금을 지급하여야 한다'이다.하도급거래 공정화에 관한 법률, 즉 하도급법은 대기업과 중소기업 간의 불공정한 거래 관행을 개선하고 경제적 약자인 수급사업자를 보호하기 위해 도입됐다.메디헬프라인의 주장처럼, MSD와 같은 글로벌 기업이 국내 영세 CRO업체에게 지위를 악용한 갑질을 했다면 이는 응당 처벌을 받는 것이 마땅하다.따라서 PMS 계약에서 얘기되고 있는 실제 수행 건수 기반 정산이 갑질이고, 이같은 성격의 계약이 하도급 계약의 범주에 포함될 지가 관건이다. 법령에는 하도급 용역의 대상으로 특정 산업군을 제시하고 있는데, 엔지니어링산업, 운수업, 건축업, 경비업 등이다. 이밖에는 '공정거래위원회가 정하여 고시하는 활동'이라 칭하고 있다.그렇다면 다국적제약사와 국내 CRO 업체 간 PMS 계약의 통상적인 방식, 기존 사례와 그 행위의 정당성이 양사의 법정 판단에서 중요한 잣대가 될 것으로 판단된다.메디헬프라인 관계자는 "회사는 MSD의 미지급금 등 요인으로 인해 재정적으로 심각한 어려움을 겪고 있으며, 조정 신청을 넘어 MSD의 조치에도 정면 대응할 것이다. 하도급법 위반이 명백하다고 확신한다"고 강조했다.MSD 관계자는 "지난 1년 이상 계약상 정당한 절차에 따라 비용을 지급하기 위해 지속적인 노력을 기울여 왔다. 그럼에도 불구하고 메디헬프라인이 용역대금 정산에는 협조하지 않고 아무런 근거 없이 일방적으로 당사를 비난하며 당사의 명예와 신용을 훼손하고 있는 점에 대해 유감스럽게 생각한다"고 토로했다.2025-09-12 06:15:34어윤호
MSD vs 메디헬프라인, PMS 계약 놓고 법정 공방 예고[데일리팜=어윤호 기자] 다국적제약사 한국MSD와 CRO업체 메디헬프라인 간 PMS 위탁계약 지급금 분쟁으로 인한 법정 공방이 예고된다.데일리팜 취재 결과, MSD는 최근 메디헬프라인에 사용성적조사(PMS, Post-Market Surveillance) 위탁계약 일부 선지급금에 대한 반환금 청구 소송 소장을 발송했다. 다만 수취인 부재로 인해 해당 소장은 반송됐다.이에 앞서 메디헬프라인은 MSD가 하도급대금 약 15억원을 미지급했다는 취지의 '하도급 분쟁 조정신청서'를 공정거래조정원 하도급분쟁조정협의회에 제출했다. 즉, 양측은 동일한 위탁계약과 관련한 대금 정산과 관련 귀책사유가 상대방에 있다고 주장하고 있는 상황이다.PMS는 신약 시판 후 4~6년 동안 600~3000례의 환자 자료를 수집, 해당 의약품에 대한 사용경험을 식품의약품안전처에 보고하는 제도를 말한다.그러니까, 메디헬프라인이 MSD로부터 위탁 받은 품목의 PMS 수행을 위해 약을 처방하는 의료기관을 방문해 자료를 수집하고 식약처 제출용 문서를 제공하는 역할을 담당하고 그에 대한 대가를 받는 것이 위탁계약의 골자다. 이는 제약업계에서는 수도없이 이뤄지는 외주 계약이다.분쟁의 개요는 이렇다. 두 회사는 지난 2017년부터 2022년에 걸쳐 MSD의 7개 의약품에 대한 PMS 용역을 수행하는 위탁 계약을 체결했다.이중 3개 제품에 대한 용역은 순조롭게 이행됐다. 문제는 나머지 네개 제품의 과제 수행이 미흡했다. 이중에는 MSD가 출시를 포기한 품목도 있었으며, 당시 메디헬프라인은 대규모 내부 인력의 퇴사 등으로 인해 정상적인 업무 수행이 어려운 상황이기도 했다.마찰은 이같은 계약 이행 이력의 정산 과정에서 발생했다. 메디헬프라인이 2025년 상반기에 제출한 정산 자료에 따르면, 3개 품목은 실제 사례 기준으로 추정액을 초과해 MSD가 5억3000만원 지급해야 한다. 이는 MSD 측도 수긍하고 동의했다.여기서 추정액이란, PMS 계약의 특성상 시작 전 '실제 수행 건수'를 정확하게 가늠하기 어렵기 때문에 최초 계약시 예측치를 통해 정한 건수에 해당하는 금액을 말한다. PMS 과제를 수행하는 과정에서 유동성이 존재한단 얘기다.그런데, 과제 수행이 미흡했던 4개 품목의 경우 당연히 이 추정액을 훨씬 밑도는 선에서 용역이 이뤄졌을 것이고, 이에 대해 MSD는 실제 수행 건수를 기반한 대금 지급 의사를 밝혔다. 메디헬프라인은 이를 불수용, 최초 계약서상 기재된 추정액을 기준으로 정산할 것을 요구했다.쟁점1. 계약서 추정액과 PMS 계약의 특수성어찌보면 '일 한 만큼 주겠다'는 자와 '계약대로 받겠다'는 자의 싸움으로 보여진다.메디헬프라인 측은 이번 분쟁을 "갑을 관계를 악용한 하청업체에 대한 횡포"라며 "최초 계약서대로 대금을 지급하면 아무 문제될 것이 없다. 끝까지 대응하겠다"고 밝혔다.그렇다면 중요한 쟁점 중 하나는 '제약사와 CRO 간 PMS 위탁 계약이 계약서상 추정액을 기준으로 정산되는 것이 정당하다'라는 명제의 진위가 된다.MSD의 입장은 '아니다'이다. 회사에 따르면 PMS는 개별 환자에 대한 투약 결과를 추적 관찰하는 것이 주된 내용으로, 위수탁 계약은 사례 수를 기반으로 하는 것이 정석이다. 계약서상 추정액은 초기 단계에서 예상 규모를 가늠하기 위한 참고치일 뿐, 실제 사례 기반 정산이라는 전제 하에 작성한다는 것이다.실제 메디헬프라인은 정상 진행된 3개 품목에 대해 수집된 자료의 하위 분석 진행에 따른 추가 비용을 포함, 계약서상 추정액을 제외한 5억3000만원의 추가 지급을 요구했다.또한 메디헬프라인은 2023년 11월 MSD에 기지급 받은 선급금이 실제 수행한 업무 대비 8억원을 초과했다고 알리며 추가 선급금 지급 중지 및 타 품목 용역대금과의 상계를 요청한 것으로 확인됐다.두 사실을 취합해보면 메디헬프라인은 일을 더 한 부분에는 추가 대금을 요구했고 일을 덜 한 과제에는 대금 지급 중단을 요구한 것이다. 이는 이미 메디헬프라인도 계약이 이른바 '건 바이 건 (件 by 件)'의 성격을 띄고 있음을 인지한 것으로 사료된다.MSD 관계자는 "더욱이 메디헬프라인과 PMS 위탁 업무를 진행한 것은 이번이 처음이 아니다. 그동안 진행된 모든 계약에서 실제 수행 건수를 기반으로 정산이 이뤄졌다. 4개 과제에 대한 선급금이 실제 진행된 용역 대금을 당연히 상회한다. 꼭 선급금을 회수한다기 보단 CRO 측의 비난과 정산에 대한 민사 분쟁을 끝내기 위해 반환금 청구 소송을 제기하게 됐다"고 말했다.이와 관련 메디헬프라인 관계자는 "2023년 MSD에 전달된 메일은 업무 파악이 제대로 안 된 당시 당사자가 경영진의 허가 없이 독단으로 발송한 것이다. 당시 회사는 대규모 직원 퇴사를 비롯해 내부 조직에 큰 변화를 겪고 있던 시기다. 체결된 계약서가 있고, 그대로 내용을 이행하는 것이 타당하다. MSD가 한번의 실수를 약점으로 잡고 있다"고 반박했다.쟁점2. PMS 계약의 하도급 범주 포함또 하나의 쟁점은 하도급법이다. 메디헬프라인은 한국MSD의 대금 미지급 행위가 하도급법 제11조와 제13조를 위반했음을 주장, 공정위에 하도급 분쟁 조정신청서를 제출했다.위반 사항이라 지적되는 하도급법 제11조 2항은 '원사업자는 제조등의 위탁을 할 때 정한 하도급대금을 감액하여서는 아니된다'이며 13조는 '원사업자가 수급사업자에게 제조 등의 위탁을 하는 경우에는 목적물 등의 수령일부터 60일 이내의 가능한 짧은 기한으로 정한 지급기일까지 하도급대금을 지급하여야 한다'이다.하도급거래 공정화에 관한 법률, 즉 하도급법은 대기업과 중소기업 간의 불공정한 거래 관행을 개선하고 경제적 약자인 수급사업자를 보호하기 위해 도입됐다.메디헬프라인의 주장처럼, MSD와 같은 글로벌 기업이 국내 영세 CRO업체에게 지위를 악용한 갑질을 했다면 이는 응당 처벌을 받는 것이 마땅하다.따라서 PMS 계약에서 얘기되고 있는 실제 수행 건수 기반 정산이 갑질이고, 이같은 성격의 계약이 하도급 계약의 범주에 포함될 지가 관건이다. 법령에는 하도급 용역의 대상으로 특정 산업군을 제시하고 있는데, 엔지니어링산업, 운수업, 건축업, 경비업 등이다. 이밖에는 '공정거래위원회가 정하여 고시하는 활동'이라 칭하고 있다.그렇다면 다국적제약사와 국내 CRO 업체 간 PMS 계약의 통상적인 방식, 기존 사례와 그 행위의 정당성이 양사의 법정 판단에서 중요한 잣대가 될 것으로 판단된다.메디헬프라인 관계자는 "회사는 MSD의 미지급금 등 요인으로 인해 재정적으로 심각한 어려움을 겪고 있으며, 조정 신청을 넘어 MSD의 조치에도 정면 대응할 것이다. 하도급법 위반이 명백하다고 확신한다"고 강조했다.MSD 관계자는 "지난 1년 이상 계약상 정당한 절차에 따라 비용을 지급하기 위해 지속적인 노력을 기울여 왔다. 그럼에도 불구하고 메디헬프라인이 용역대금 정산에는 협조하지 않고 아무런 근거 없이 일방적으로 당사를 비난하며 당사의 명예와 신용을 훼손하고 있는 점에 대해 유감스럽게 생각한다"고 토로했다.2025-09-12 06:15:34어윤호 -
 SCI 치료 효과 첫 규명…하반신 마비 치료길 열리나김상욱 뉴로바이오젠 대표.[데일리팜=이석준 기자] 뉴로바이오젠 '티솔라질린'이 세계 최초로 척수손상(SCI) 치료 가능성을 규명했다. 사고 후 하반신 마비 치료 가능성이 열릴 수 있다는 평가가 나온다.해당 연구는 네이처 포트폴리오(Nature Portfolio) 산하 생화학·분자생물학 분야 최고 권위지 'Signal Transduction and Targeted Therapy(IF 57.2)' 9월 11일자에 게재됐다.티솔라질린은 혁신 신약 전문개발기업 뉴로바이오젠이 개발한 물질이다. 비만·치매·PTSD(외상 후 스트레스 장애) 이어 다중 적응증 신약 플랫폼으로 개발되고 있다. 이번 논문 게재로 물질 가치가 입증됐다는 평가를 받는다.논문 제목은 'Astrocytic monoamine oxidase B (MAOB)-gamma-aminobutyric acid (GABA) axis as a molecular brake on repair following spinal cord injury'이다.이번 연구는 뉴로바이오젠 연구팀을 비롯해 연세대학교 의과대학 신경외과 하윤 교수팀, 기초과학연구원(IBS) 이창준 단장팀, 서울대학교 임상시험센터 이승환 교수팀, 한국과학기술연구원(KIST) 박기덕 소장팀이 공동 수행했다. 이 연구를 통해 KDS2010이 단일 적응증 치료제를 넘어 퇴행성 중추신경계 질환 전반에 적용 가능한 신약 플랫폼임을 입증했다.척수손상은 레저·스포츠 활동, 낙상, 무력 충돌 등으로 인해 발생하며, 환자에게 영구적인 운동·감각 기능 상실을 초래할 수 있다. 손상 직후 별세포가 과도하게 활성화돼 ‘교세포 반흔(glial scar)’을 형성하는데 이는 초기에는 손상 부위를 보호하지만 시간이 지나면 신경 재생을 가로막는 장벽이 된다. 학계는 반응성 별세포가 염증성 물질과 억제성 단백질을 분비한다는 사실은 알고 있었지만, 회복을 직접적으로 차단하는 분자적 원인은 규명하지 못했다.현재까지 척수손상에 대한 근본적 치료제는 없으며 스테로이드 계열 제제나 제한적 기능 회복을 유도하는 약물만 존재한다. WHO에 따르면 매년 20만~50만 명이 새롭게 척수손상을 겪고 있다. Expert Market Research 자료 기준 2024년 글로벌 척수손상 치료 시장은 약 72.5억 달러 규모다. 향후 10년간 연평균 5% 성장해 2035년에는 약 125억 달러로 성장할 것으로 전망된다.국내의 경우 2008~2020년 심평원 자료에 따르면 척수손상 발생률은 연평균 인구 100만 명당 26.4건, 외상성 척수손상 수술 환자는 연평균 3만979명에 달하며 꾸준히 증가 추세를 보인다.퇴행성 중추신경계 질환 환자의 병변에서는 별세포의 MAO-B 효소 과활성 → 억제성 신경전달물질 GABA 과잉 생성 → proBDNF 억제 → 신경 재생 차단의 과정이 일어난다.연구팀은 급성 및 만성 척수손상 동물모델(랫드·마카크)에 KDS2010을 투여해 MAO-B를 가역적·선택적으로 억제해 GABA 과잉 생성을 차단하고, proBDNF 생성을 회복시켜 신경세포 생존력과 재생 능력을 강화함을 입증했다. 그 결과 척수손상 병변 완화와 기능 회복, 손상된 신경 재생이 가능함을 확인했다.이 연구는 척수손상에서 MAO-B/GABA 축이 신경 재생 억제의 핵심 분자 메커니즘임을 처음으로 밝혀냈으며, 치료제가 부재했던 SCI 분야에 새로운 치료 패러다임을 제시한 것으로 평가된다.이번 연구는 KDS2010의 임상 1상 결과와 결합해 의미를 더한다.88명을 대상으로 한 임상 1상에서 KDS2010은 전반적으로 안전성이 양호했으며, 중대한 이상반응은 전혀 없었다. 단회 투여 시 3시간 내 혈중 최고농도에 도달했고, 반감기는 약 44시간을 보였으며, 용량 의존적 선형성을 나타냈다. 고지방 식사나 인종에 따른 차이도 크지 않았다.특히 뉴로바이오젠은 임상 1상부터 국내 거주 외국인을 포함한 다인종 피험자를 모집해 글로벌 적용 가능성을 조기 검증했다. 이는 개발 전략 차원에서도 의미가 크다.KDS2010은 척수손상 치료는 물론 다양한 적응증에서 가능성을 입증하고 있다.▲PTSD 치료 가능성 확인 (Signal Transduction and Targeted Therapy 게재, IF 57.2) ▲알츠하이머병 치료 효과 (Science Advances 게재, IF 12.5) ▲비만 치료 기전 규명 (Nature Metabolism 게재, IF 20.8) 등이다. 해당 내용은 다수 국제학술지에 게재되고 있다.현재 ▲알츠하이머병(치매) ▲비만을 대상으로 각각 임상 2a상이 활발히 진행 중이며 이는 하나의 약물로 여러 난치성 질환을 치료하는 ‘One Drug, Multi-Use’ 전략의 성공적 사례로 평가된다.이러한 전략은 신약 개발 성공 가능성을 높이고, 시간과 비용을 절감하며, KDS2010의 상업적 가치를 극대화할 수 있다.김상욱 뉴로바이오젠 대표는 “이번 세계적 권위지 게재는 KDS2010의 혁신성과 기술력을 국제적으로 입증한 성과다. 척수손상은 물론, 치매·비만·PTSD 등 난치성 질환으로 고통받는 환자들에게 새로운 희망이 될 수 있도록 상용화에 모든 역량을 집중하겠다”고 밝혔다.2025-09-11 06:25:37이석준
SCI 치료 효과 첫 규명…하반신 마비 치료길 열리나김상욱 뉴로바이오젠 대표.[데일리팜=이석준 기자] 뉴로바이오젠 '티솔라질린'이 세계 최초로 척수손상(SCI) 치료 가능성을 규명했다. 사고 후 하반신 마비 치료 가능성이 열릴 수 있다는 평가가 나온다.해당 연구는 네이처 포트폴리오(Nature Portfolio) 산하 생화학·분자생물학 분야 최고 권위지 'Signal Transduction and Targeted Therapy(IF 57.2)' 9월 11일자에 게재됐다.티솔라질린은 혁신 신약 전문개발기업 뉴로바이오젠이 개발한 물질이다. 비만·치매·PTSD(외상 후 스트레스 장애) 이어 다중 적응증 신약 플랫폼으로 개발되고 있다. 이번 논문 게재로 물질 가치가 입증됐다는 평가를 받는다.논문 제목은 'Astrocytic monoamine oxidase B (MAOB)-gamma-aminobutyric acid (GABA) axis as a molecular brake on repair following spinal cord injury'이다.이번 연구는 뉴로바이오젠 연구팀을 비롯해 연세대학교 의과대학 신경외과 하윤 교수팀, 기초과학연구원(IBS) 이창준 단장팀, 서울대학교 임상시험센터 이승환 교수팀, 한국과학기술연구원(KIST) 박기덕 소장팀이 공동 수행했다. 이 연구를 통해 KDS2010이 단일 적응증 치료제를 넘어 퇴행성 중추신경계 질환 전반에 적용 가능한 신약 플랫폼임을 입증했다.척수손상은 레저·스포츠 활동, 낙상, 무력 충돌 등으로 인해 발생하며, 환자에게 영구적인 운동·감각 기능 상실을 초래할 수 있다. 손상 직후 별세포가 과도하게 활성화돼 ‘교세포 반흔(glial scar)’을 형성하는데 이는 초기에는 손상 부위를 보호하지만 시간이 지나면 신경 재생을 가로막는 장벽이 된다. 학계는 반응성 별세포가 염증성 물질과 억제성 단백질을 분비한다는 사실은 알고 있었지만, 회복을 직접적으로 차단하는 분자적 원인은 규명하지 못했다.현재까지 척수손상에 대한 근본적 치료제는 없으며 스테로이드 계열 제제나 제한적 기능 회복을 유도하는 약물만 존재한다. WHO에 따르면 매년 20만~50만 명이 새롭게 척수손상을 겪고 있다. Expert Market Research 자료 기준 2024년 글로벌 척수손상 치료 시장은 약 72.5억 달러 규모다. 향후 10년간 연평균 5% 성장해 2035년에는 약 125억 달러로 성장할 것으로 전망된다.국내의 경우 2008~2020년 심평원 자료에 따르면 척수손상 발생률은 연평균 인구 100만 명당 26.4건, 외상성 척수손상 수술 환자는 연평균 3만979명에 달하며 꾸준히 증가 추세를 보인다.퇴행성 중추신경계 질환 환자의 병변에서는 별세포의 MAO-B 효소 과활성 → 억제성 신경전달물질 GABA 과잉 생성 → proBDNF 억제 → 신경 재생 차단의 과정이 일어난다.연구팀은 급성 및 만성 척수손상 동물모델(랫드·마카크)에 KDS2010을 투여해 MAO-B를 가역적·선택적으로 억제해 GABA 과잉 생성을 차단하고, proBDNF 생성을 회복시켜 신경세포 생존력과 재생 능력을 강화함을 입증했다. 그 결과 척수손상 병변 완화와 기능 회복, 손상된 신경 재생이 가능함을 확인했다.이 연구는 척수손상에서 MAO-B/GABA 축이 신경 재생 억제의 핵심 분자 메커니즘임을 처음으로 밝혀냈으며, 치료제가 부재했던 SCI 분야에 새로운 치료 패러다임을 제시한 것으로 평가된다.이번 연구는 KDS2010의 임상 1상 결과와 결합해 의미를 더한다.88명을 대상으로 한 임상 1상에서 KDS2010은 전반적으로 안전성이 양호했으며, 중대한 이상반응은 전혀 없었다. 단회 투여 시 3시간 내 혈중 최고농도에 도달했고, 반감기는 약 44시간을 보였으며, 용량 의존적 선형성을 나타냈다. 고지방 식사나 인종에 따른 차이도 크지 않았다.특히 뉴로바이오젠은 임상 1상부터 국내 거주 외국인을 포함한 다인종 피험자를 모집해 글로벌 적용 가능성을 조기 검증했다. 이는 개발 전략 차원에서도 의미가 크다.KDS2010은 척수손상 치료는 물론 다양한 적응증에서 가능성을 입증하고 있다.▲PTSD 치료 가능성 확인 (Signal Transduction and Targeted Therapy 게재, IF 57.2) ▲알츠하이머병 치료 효과 (Science Advances 게재, IF 12.5) ▲비만 치료 기전 규명 (Nature Metabolism 게재, IF 20.8) 등이다. 해당 내용은 다수 국제학술지에 게재되고 있다.현재 ▲알츠하이머병(치매) ▲비만을 대상으로 각각 임상 2a상이 활발히 진행 중이며 이는 하나의 약물로 여러 난치성 질환을 치료하는 ‘One Drug, Multi-Use’ 전략의 성공적 사례로 평가된다.이러한 전략은 신약 개발 성공 가능성을 높이고, 시간과 비용을 절감하며, KDS2010의 상업적 가치를 극대화할 수 있다.김상욱 뉴로바이오젠 대표는 “이번 세계적 권위지 게재는 KDS2010의 혁신성과 기술력을 국제적으로 입증한 성과다. 척수손상은 물론, 치매·비만·PTSD 등 난치성 질환으로 고통받는 환자들에게 새로운 희망이 될 수 있도록 상용화에 모든 역량을 집중하겠다”고 밝혔다.2025-09-11 06:25:37이석준 -
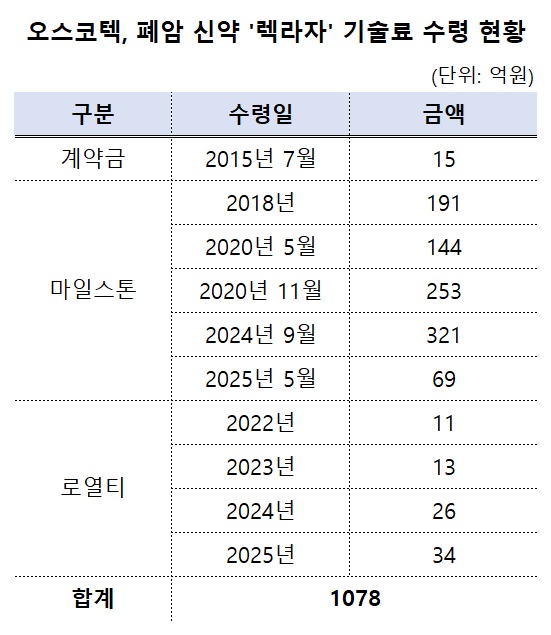 '렉라자' 순항하자 오스코텍, 기술료 수익 1천억 돌파[데일리팜=차지현 기자] 올 상반기 오스코텍이 국산 항암신약 '렉라자'(레이저티닙) 기술료 수익만으로 103억원을 벌어들였다. 오스코텍이 지금까지 렉라자로 확보한 누적 기술료 수익은 1000억원을 넘어섰다. 타국가 승인과 글로벌 판매 증가에 따른 추가 기술료 유입도 기대된다.27일 금융감독원에 따르면 오스코텍은 올 상반기 기술료 수익으로 총 105억5400만원을 수취했다. 단계별 기술료(마일스톤)로 71억6400만원, 매출에 따른 경상기술료(로열티)로 33억9000만원을 받았다.이는 렉라자에 대한 기술이전 계약과 판매 수익 배분을 통해 유한양행으로부터 수령한 금액이다. 렉라자는 국내 최초로 미국 식품의약국(FDA) 허가를 받은 국산 항암신약이다. 지난해 8월 FDA로부터 존슨앤드존슨의 리브리반트와의 병용요법으로 상피세포성장인자수용체(EGFR) 엑손 19 결실 또는 엑손 21 L858R 치환 변이가 확인된 국소 진행성 또는 전이성 비소세포폐암(NSCLC) 성인 환자의 1차 치료제로 승인받았다. 국내의 경우 2021년 1월 비소세포폐암 치료제로 식품의약품안전처 품목허가를 획득했다.오스코텍은 렉라자 물질을 만든 원개발사다. 2010년 초 자회사 제노스코와 함께 후보물질을 개발해 2015년 전임상 직전 단계에서 유한양행에 기술수출했다. 이후 유한양행이 2018년 11월 얀센바이오테크에 렉라자를 다시 기술수출하면서 수익을 분배받게 됐다. 유한양행이 얀센으로부터 수령한 기술료 수익 중 40%를 오스코텍에게 지급하는 구조다. 오스코텍은 이를 다시 제노스코와 절반씩 나눈다.(자료: 금융감독원) 오스코텍이 지금까지 렉라자로 확보한 누적 기술료 수익은 1078억원에 달한다. 오스코텍은 2015년 7월 유한양행과 기술수출 계약금으로 15억원을 수령했다. 이어 2018년 유한양행이 얀센과 계약을 맺으면서 유한양행으로부터 계약금 분배금으로 191억원을 수령했다.오스코텍은 2020년 5월 유한양행으로부터 마일스톤 144억원을 분배받았다. 당시 존슨앤드존슨은 리브리반트와 렉라자 병용요법 임상시험을 시작하면서 유한양행에 추가 마일스톤을 지급했다. 유한양행은 2020년 4월 얀센으로부터 마일스톤 3500만달러를 수령했다.이어 6개월 뒤인 같은 해 11월 오스코텍은 유한양행으로부터 253억원의 마일스톤을 추가로 나눠 받았다. 존슨앤드존슨은 당시 임상시험 피험자 모집을 시작하면서 추가 마일스톤 6500만달러를 유한양행에 지급했다.지난해 9월 오스코텍은 유한양행 기술이전 마일스톤 분배금으로 321억원을 받았다. 얀센이 성공적으로 임상시험을 완료하고 FDA 허가를 획득하면서 추가 기술료가 유입됐다. 당시 얀센은 유한양행에 렉라자에 대한 상업화 마일스톤으로 6000만달러를 지급했다.오스코텍은 지난 5월에도 유한양행으로부터 69억원의 마일스톤을 수령했다. 렉라자의 일본 상업화 개시로 유한양행이 1500만달러를 받으면서 정해진 계약에 따라 배분된 금액이다. 리브리반트와 렉라자 병용요법은 지난 2월 일본 후생노동성 판매허가를 획득했다.오스코텍은 유한양행으로부터 렉라자 판매에 따른 로열티도 분배받는다. 렉라자 국내 판매에 따라 오스코텍은 2022년 11억원, 2023년 13억원을 수령했다. 작년 로열티 수익은 26억원으로 전년보다 2배가량 증가했다. 올 상반기 로열티 수익은 34억원으로, 반년 만에 지난해 연간 로열티 수익을 넘어섰다. 렉라자 글로벌 판매가 확대되면서 로열티 수익도 빠르게 늘어나는 추세다.추가 매출 가능성도 열려 있다. 해외 시장에서 렉라자 매출이 본격화하면 로열티 규모가 더욱 가파르게 증가할 것으로 예상된다. 특히 회사는 리브리반트 피하주사(SC) 제형과 렉라자 병용요법의 미국 허가에 기대를 걸고 있다. 4~5시간 맞아야 하는 기존 정맥주사(IV) 제형과 달리 SC 제형은 5분 내로 주사할 수 있다는 장점을 지닌다.존슨앤드존슨에 따르면 리브리반트 SC제형은 지난 4월 유럽 품목허가를 받았고 연내 미국 허가 획득을 추진 중이다. 병용약물의 투약 편의성 개선에 따라 실처방이 증가하면 로열티 수익도 동반 상승할 것이라는 게 회사 측 설명이다.2025-08-27 12:00:12차지현
'렉라자' 순항하자 오스코텍, 기술료 수익 1천억 돌파[데일리팜=차지현 기자] 올 상반기 오스코텍이 국산 항암신약 '렉라자'(레이저티닙) 기술료 수익만으로 103억원을 벌어들였다. 오스코텍이 지금까지 렉라자로 확보한 누적 기술료 수익은 1000억원을 넘어섰다. 타국가 승인과 글로벌 판매 증가에 따른 추가 기술료 유입도 기대된다.27일 금융감독원에 따르면 오스코텍은 올 상반기 기술료 수익으로 총 105억5400만원을 수취했다. 단계별 기술료(마일스톤)로 71억6400만원, 매출에 따른 경상기술료(로열티)로 33억9000만원을 받았다.이는 렉라자에 대한 기술이전 계약과 판매 수익 배분을 통해 유한양행으로부터 수령한 금액이다. 렉라자는 국내 최초로 미국 식품의약국(FDA) 허가를 받은 국산 항암신약이다. 지난해 8월 FDA로부터 존슨앤드존슨의 리브리반트와의 병용요법으로 상피세포성장인자수용체(EGFR) 엑손 19 결실 또는 엑손 21 L858R 치환 변이가 확인된 국소 진행성 또는 전이성 비소세포폐암(NSCLC) 성인 환자의 1차 치료제로 승인받았다. 국내의 경우 2021년 1월 비소세포폐암 치료제로 식품의약품안전처 품목허가를 획득했다.오스코텍은 렉라자 물질을 만든 원개발사다. 2010년 초 자회사 제노스코와 함께 후보물질을 개발해 2015년 전임상 직전 단계에서 유한양행에 기술수출했다. 이후 유한양행이 2018년 11월 얀센바이오테크에 렉라자를 다시 기술수출하면서 수익을 분배받게 됐다. 유한양행이 얀센으로부터 수령한 기술료 수익 중 40%를 오스코텍에게 지급하는 구조다. 오스코텍은 이를 다시 제노스코와 절반씩 나눈다.(자료: 금융감독원) 오스코텍이 지금까지 렉라자로 확보한 누적 기술료 수익은 1078억원에 달한다. 오스코텍은 2015년 7월 유한양행과 기술수출 계약금으로 15억원을 수령했다. 이어 2018년 유한양행이 얀센과 계약을 맺으면서 유한양행으로부터 계약금 분배금으로 191억원을 수령했다.오스코텍은 2020년 5월 유한양행으로부터 마일스톤 144억원을 분배받았다. 당시 존슨앤드존슨은 리브리반트와 렉라자 병용요법 임상시험을 시작하면서 유한양행에 추가 마일스톤을 지급했다. 유한양행은 2020년 4월 얀센으로부터 마일스톤 3500만달러를 수령했다.이어 6개월 뒤인 같은 해 11월 오스코텍은 유한양행으로부터 253억원의 마일스톤을 추가로 나눠 받았다. 존슨앤드존슨은 당시 임상시험 피험자 모집을 시작하면서 추가 마일스톤 6500만달러를 유한양행에 지급했다.지난해 9월 오스코텍은 유한양행 기술이전 마일스톤 분배금으로 321억원을 받았다. 얀센이 성공적으로 임상시험을 완료하고 FDA 허가를 획득하면서 추가 기술료가 유입됐다. 당시 얀센은 유한양행에 렉라자에 대한 상업화 마일스톤으로 6000만달러를 지급했다.오스코텍은 지난 5월에도 유한양행으로부터 69억원의 마일스톤을 수령했다. 렉라자의 일본 상업화 개시로 유한양행이 1500만달러를 받으면서 정해진 계약에 따라 배분된 금액이다. 리브리반트와 렉라자 병용요법은 지난 2월 일본 후생노동성 판매허가를 획득했다.오스코텍은 유한양행으로부터 렉라자 판매에 따른 로열티도 분배받는다. 렉라자 국내 판매에 따라 오스코텍은 2022년 11억원, 2023년 13억원을 수령했다. 작년 로열티 수익은 26억원으로 전년보다 2배가량 증가했다. 올 상반기 로열티 수익은 34억원으로, 반년 만에 지난해 연간 로열티 수익을 넘어섰다. 렉라자 글로벌 판매가 확대되면서 로열티 수익도 빠르게 늘어나는 추세다.추가 매출 가능성도 열려 있다. 해외 시장에서 렉라자 매출이 본격화하면 로열티 규모가 더욱 가파르게 증가할 것으로 예상된다. 특히 회사는 리브리반트 피하주사(SC) 제형과 렉라자 병용요법의 미국 허가에 기대를 걸고 있다. 4~5시간 맞아야 하는 기존 정맥주사(IV) 제형과 달리 SC 제형은 5분 내로 주사할 수 있다는 장점을 지닌다.존슨앤드존슨에 따르면 리브리반트 SC제형은 지난 4월 유럽 품목허가를 받았고 연내 미국 허가 획득을 추진 중이다. 병용약물의 투약 편의성 개선에 따라 실처방이 증가하면 로열티 수익도 동반 상승할 것이라는 게 회사 측 설명이다.2025-08-27 12:00:12차지현 -
 테라젠바이오, 191억 규모 항암백신 개발 프로젝트 선정[데일리팜=이석준 기자] 테라젠바이오는 보건복지부가 추진하는 한국형 ARPA-H프로젝트 ‘환자 맞춤형 항암백신 개발 플랫폼 구축(PAVE)’과제의 최종 수행기관으로 선정됐다고 14일 밝혔다. 해당 과제는 4년 6개월 동안 최대 191억원 연구비가 투자되는 대형 프로젝트다.테라젠바이오가 공동으로 참여하는 ‘NeoVax-K 컨소시엄’은 mRNA 백신 기술을 기반으로 한 환자 맞춤형 항암백신 개발을 목표로 한다. 주관기관인 애스톤사이언스를 비롯해 테라젠바이오, 아이엠비디엑스, 진에딧, 고려대학교 안암병원 등 5개 기관이 참여한다. 테라젠바이오는 이번 과제에서 ▲DeepOmicsFFPETM ▲DeepOmicsNeoTM ▲Double Barcode Neoepitope ScanTM 등 그동안 신항원 백신을 위해 자체 개발한 플랫폼을 활용해 췌장암 환자의 유전체 데이터를 분석, 신항원 후보를 예측·검증할 계획이다.회사 측은 기존 방식 대비 50% 미만이었던 예측 정확도를 90% 이상으로 끌어올리는 것이 목표라고 설명했다. 테라젠바이오는 최적화된 mRNA 구조를 적용해 항암백신 생산 공정을 개발하고, 소규모 mRNA GMP 생산 설비를 구축해 국내 바이오기업의 백신·치료제 개발 인프라를 지원할 방침이다. 백순명 테라젠바이오 대표는 “이번 PAVE 과제 선정은 지난 4년간 노력의 결실이다. NeoVax-K 컨소시엄 맴버들과의 긴밀한 협력을 통해 기존 치료 대안이 부족했던 췌장암, CMS4 아형 대장암, 소아·청소년암 등 난치암의 생존율을 획기적으로 높일 수 있는 치료법을 개발하겠다. 국내 mRNA 산업 생태계 조성에도 기여하겠다”고 말했다.한편 테라젠바이오는 국내 700여 의료 기관들과 해외 40여개국 연구 기관들을 대상으로 유전체 분석 서비스를 제공하며 4세대 개인맞춤형 항암신약(NeoAntigen cancer vaccine) 개발을 전문으로 하는 바이오 기업이다.테라젠바이오는 2009년 테라젠이텍스 내의 바이오연구소로 설립됐으며 이후 10여년간 누적된 글로벌 경쟁력을 바탕으로 Therapeutics R&D라는 제2의 도약을 이루기 위해 2020년 5월 테라젠바이오라는 독립 법인으로 승격됐다.2025-08-14 09:15:11이석준
테라젠바이오, 191억 규모 항암백신 개발 프로젝트 선정[데일리팜=이석준 기자] 테라젠바이오는 보건복지부가 추진하는 한국형 ARPA-H프로젝트 ‘환자 맞춤형 항암백신 개발 플랫폼 구축(PAVE)’과제의 최종 수행기관으로 선정됐다고 14일 밝혔다. 해당 과제는 4년 6개월 동안 최대 191억원 연구비가 투자되는 대형 프로젝트다.테라젠바이오가 공동으로 참여하는 ‘NeoVax-K 컨소시엄’은 mRNA 백신 기술을 기반으로 한 환자 맞춤형 항암백신 개발을 목표로 한다. 주관기관인 애스톤사이언스를 비롯해 테라젠바이오, 아이엠비디엑스, 진에딧, 고려대학교 안암병원 등 5개 기관이 참여한다. 테라젠바이오는 이번 과제에서 ▲DeepOmicsFFPETM ▲DeepOmicsNeoTM ▲Double Barcode Neoepitope ScanTM 등 그동안 신항원 백신을 위해 자체 개발한 플랫폼을 활용해 췌장암 환자의 유전체 데이터를 분석, 신항원 후보를 예측·검증할 계획이다.회사 측은 기존 방식 대비 50% 미만이었던 예측 정확도를 90% 이상으로 끌어올리는 것이 목표라고 설명했다. 테라젠바이오는 최적화된 mRNA 구조를 적용해 항암백신 생산 공정을 개발하고, 소규모 mRNA GMP 생산 설비를 구축해 국내 바이오기업의 백신·치료제 개발 인프라를 지원할 방침이다. 백순명 테라젠바이오 대표는 “이번 PAVE 과제 선정은 지난 4년간 노력의 결실이다. NeoVax-K 컨소시엄 맴버들과의 긴밀한 협력을 통해 기존 치료 대안이 부족했던 췌장암, CMS4 아형 대장암, 소아·청소년암 등 난치암의 생존율을 획기적으로 높일 수 있는 치료법을 개발하겠다. 국내 mRNA 산업 생태계 조성에도 기여하겠다”고 말했다.한편 테라젠바이오는 국내 700여 의료 기관들과 해외 40여개국 연구 기관들을 대상으로 유전체 분석 서비스를 제공하며 4세대 개인맞춤형 항암신약(NeoAntigen cancer vaccine) 개발을 전문으로 하는 바이오 기업이다.테라젠바이오는 2009년 테라젠이텍스 내의 바이오연구소로 설립됐으며 이후 10여년간 누적된 글로벌 경쟁력을 바탕으로 Therapeutics R&D라는 제2의 도약을 이루기 위해 2020년 5월 테라젠바이오라는 독립 법인으로 승격됐다.2025-08-14 09:15:11이석준 -
 "성조숙증 우리아이, 영양제 먹여도 될까요?"얼마전 모교 후배와 진행한 인터뷰 중 이런 질문을 받았다."약사로서 약에 대해서는 복약지도의 의무가 있는데, 건강기능식품은 그렇지 않다고 알고 있습니다. 건기식의 경우, 약사로서 어디까지 이야기해줘야 하나요?"약대생의 질문이었지만, 현장에 계신 약사님들도 이 부분에 고민이 많을 것이다.2024 건강기능식품 소비자 실태조사에 따르면, 건강기능식품을 1회 이상 구매한 사람의 비율은 82.1%로 매년 증가하고 있다. 그만큼 고객들은 궁금한 게 많아지고, 약국에서 고객의 질문도 다양해지고 있다. 고객이 물어보니 답을 해야겠지만, 약국에서 판매하지 않는 제품이나 성분을 물어볼 때는 무어라 답해야 할지, 이걸 답하는 게 약국경영에 도움이 될지 고민이 많다. 이럴 때 어떻게 하면 될까?답은 간단하다. 약사답게 상담하면 된다.약사답게 상담한다는 건 전문가로서 어려운 용어를 사용하는 것이 아니다. 고객이 약국에 방문하여 약사에게 질문함으로써 얻고자 하는 목적 달성에 도움되는 상담을 하는 것이다.고객이 약국에 방문하는 목적은 크게 두가지로 나뉜다. 당장의 불편함을 줄이는 '건강고민 해결'과 내가 원하는 컨디션과 이미지를 만드는 '건강소망 실현'이다. 그리고 고객의 질문은 두가지 목적 달성에 있어 본인이 택한 ‘선택’이 괜찮을지에 대해 전문가인 약사에게 검증받고 싶은 마음이리라.그래서 약사답게 상담하기의 1원칙은 '질문한 고객의 마음읽기'다. 그래야 고객의 목적 달성에 약사답게 도움을 주고, 고객에게 새로운 선택지를 제공함으로써 약국경영에도 도움 받을 수 있다.이에 본 칼럼에서는 구체적으로 어떻게 하면 좋을지, 매주 사례를 중심으로 약사로서 알아야 할 상담지식과 약사다운 상담법을 정리해보자.1화의 주제는 온라인에서 가장 많은 질문을 차지하는 어린이 성장 관련 질문이다.Q. 성조숙증을 진단받은 우리 아이, 영양제 먹여도 괜찮을까요?■약사로서 알아야 할 상담지식: 대한소아내분비학회 기준으로, 여아는 만 8세 이전에 유방 발달이 시작되고, 남아는 만 9세 이전에 고환이 커지기 시작하면 성조숙증으로 정의한다.성조숙증은 성장판 폐쇄를 앞당겨 최종 성인 키 감소를 초래하고, 또래 대비 빠른 신체 변화로 정서적 부담이 동반되기 쉽다. 보호자들은 진단 직후 음식·영양제 관리에 높은 관심을 보이지만, 국내 근거기반 진료지침에는 성조숙증 아동을 대상으로 특정 영양제(건강기능식품 포함) 섭취를 금기하거나 권장하는 항목이 별도로 제시되어 있지 않다.현 시점에서 참고할 수 있는 전문가 칼럼, '한국인 영양소 섭취기준'에 제시된 소아·청소년기 영양과 성장의 관계, 그리고 국내외 연구 보고를 종합하면 권장섭취량 범위 내의 비타민·미네랄, 프로바이오틱스, 오메가-3 등 일반적 범주의 어린이용 영양제는 성조숙증 아동에서도 대체로 안전하게 사용할 수 있다.오히려 특정 영양소 부족은 성조숙증 위험을 증가시킨다는 결과가 있는데, 2023년 Frontiers in Endocrinology에 발표된 메타분석에 서는 비타민D 수치가 낮을수록 성조숙증 위험이 높아진다는 유의미한 음의 상관관계를 보고된 바 있다.비타민과 미네랄은 성장과 발달에 중요한 역할을 하며, 권장섭취량 범위 내에서는 성호르몬 분비를 촉진한다는 인체 근거는 없다. 다만, 아연·철분처럼 호르몬 합성에 관여하는 영양소는 과잉 보충 시 호르몬 수치 변화 가능성이 일부 보고된 바 있으므로, 권장섭취량 내로 섭취할 수 있도록 여러가지 영양제를 먹고 있다면 전체적인 함량을 확인하는 게 안전하다.■약사답게 상담하는 법: 약사답게 상담하는 1원칙은 질문한 고객의 마음을 읽는 것이다. 이럴 때 필요한 것은 '답변'이 아니라 '다시 질문'함으로써 고객 질문의 배경과 맥락을 파악하는 것이다.예를 들어, 성조숙증 아동 보호자가 "영양제 먹여도 되나요?"라고 물었을 때, 단순히 "네, 괜찮아요"라고 끝내거나 "뭐 관심있는 거 있으세요?"라고 바로 판매모드로 접근하기 보다, "아이가 몇 살이에요? 걱정되거나 궁금한 점을 조금 구체적으로 말씀해 주시면 제가 더 도움되는 답변을 드릴 수 있을 것 같아요."라고 되물으면, 부모가 왜 이 질문을 하는지, 어떤 상황에서 불안을 느끼는지 등의 맥락을 파악하고 맞춤형 답변을 제공할 수 있다.성조숙증을 진단받은 부모는 기본적으로 걱정이 많다.특히 여자아이들은 "유제품이 안 좋다"는 이야기를 듣고 우유를 끊어야 하나 고민하면서도, 칼슘 섭취가 부족해져 키가 덜 크면 어쩌지 하는 염려가 동반되는 경우가 많다.그래서 약사 유튜브 영상을 보고, 인플루언서 약사에게도 묻고, 의사에게도 확인하지만, 여전히 마음이 불안해 약국에서 한 번 더 묻기도 한다.약사다운 건강기능식품 상담의 1원칙을 실행하기 위해서는 요즘 고객의 이런 감정의 흐름과 정보탐색 과정을 이해해야 한다. 그리고 아래와 같이 질문의 배경을 파악한 뒤, 앞서 공부한 상담지식을 바탕으로 고객 상황에 맞게 답변할 수 있다. [약사] 아이가 몇 살이예요? 걱정되거나 궁금한 점을 조금 구체적으로 말씀해 주시면 제가 더 도움되는 답변을 드릴 수 있을 것 같아요.[고객] 아직 6살 여자애라, 칼슘은 먹이고 싶은데, 우유는 먹으면 안 된다고 해서요…[약사] 그러셨구나. 6살이면 한창 자랄 때라 걱정이 많으시겠어요. 칼슘은 키성장에 꼭 필요한 영양소라, 우유가 마음에 걸리신다면 칼슘 보충제로 챙기셔도 괜찮아요. 이렇게 아이들이 먹기 편한 제품들도 있거든요. (자연스럽게 제품 1개 꺼내셔도 좋아요)다만, 아이가 우유를 좋아한다면 하루 200ml 정도 (흰 우유 1팩) 마시는 건 괜찮아요. 국내외 연구를 보면, 보통 500ml 이상을 매일 마셨을 때 성장호르몬이나 체지방에 영향을 주었고, 하루 200~300ml 먹는 건 오히려 성장에 도움을 주었다고 해요. 그래서 상황에 맞게 선택하실 수 있어요. 필요하시면, 아이들 칼슘제 몇 가지 더 보여드릴까요?이렇게 고객의 질문을 듣고 바로 답하기 보다, 고객의 마음을 읽기위해 다시 질문함으로써 맞춤형 답변을 만드는 연습을 할 수 있다.연습이 습관이 되어, 실력으로 갖춰진다면 자연스럽게 고객의 신뢰도 얻고 약국경영에도 도움이 될 것이다. 다음 화에서는 1원칙을 적용한 또 다른 사례로 약사다운 상담법을 익혀보자.2025-08-12 12:55:16데일리팜
"성조숙증 우리아이, 영양제 먹여도 될까요?"얼마전 모교 후배와 진행한 인터뷰 중 이런 질문을 받았다."약사로서 약에 대해서는 복약지도의 의무가 있는데, 건강기능식품은 그렇지 않다고 알고 있습니다. 건기식의 경우, 약사로서 어디까지 이야기해줘야 하나요?"약대생의 질문이었지만, 현장에 계신 약사님들도 이 부분에 고민이 많을 것이다.2024 건강기능식품 소비자 실태조사에 따르면, 건강기능식품을 1회 이상 구매한 사람의 비율은 82.1%로 매년 증가하고 있다. 그만큼 고객들은 궁금한 게 많아지고, 약국에서 고객의 질문도 다양해지고 있다. 고객이 물어보니 답을 해야겠지만, 약국에서 판매하지 않는 제품이나 성분을 물어볼 때는 무어라 답해야 할지, 이걸 답하는 게 약국경영에 도움이 될지 고민이 많다. 이럴 때 어떻게 하면 될까?답은 간단하다. 약사답게 상담하면 된다.약사답게 상담한다는 건 전문가로서 어려운 용어를 사용하는 것이 아니다. 고객이 약국에 방문하여 약사에게 질문함으로써 얻고자 하는 목적 달성에 도움되는 상담을 하는 것이다.고객이 약국에 방문하는 목적은 크게 두가지로 나뉜다. 당장의 불편함을 줄이는 '건강고민 해결'과 내가 원하는 컨디션과 이미지를 만드는 '건강소망 실현'이다. 그리고 고객의 질문은 두가지 목적 달성에 있어 본인이 택한 ‘선택’이 괜찮을지에 대해 전문가인 약사에게 검증받고 싶은 마음이리라.그래서 약사답게 상담하기의 1원칙은 '질문한 고객의 마음읽기'다. 그래야 고객의 목적 달성에 약사답게 도움을 주고, 고객에게 새로운 선택지를 제공함으로써 약국경영에도 도움 받을 수 있다.이에 본 칼럼에서는 구체적으로 어떻게 하면 좋을지, 매주 사례를 중심으로 약사로서 알아야 할 상담지식과 약사다운 상담법을 정리해보자.1화의 주제는 온라인에서 가장 많은 질문을 차지하는 어린이 성장 관련 질문이다.Q. 성조숙증을 진단받은 우리 아이, 영양제 먹여도 괜찮을까요?■약사로서 알아야 할 상담지식: 대한소아내분비학회 기준으로, 여아는 만 8세 이전에 유방 발달이 시작되고, 남아는 만 9세 이전에 고환이 커지기 시작하면 성조숙증으로 정의한다.성조숙증은 성장판 폐쇄를 앞당겨 최종 성인 키 감소를 초래하고, 또래 대비 빠른 신체 변화로 정서적 부담이 동반되기 쉽다. 보호자들은 진단 직후 음식·영양제 관리에 높은 관심을 보이지만, 국내 근거기반 진료지침에는 성조숙증 아동을 대상으로 특정 영양제(건강기능식품 포함) 섭취를 금기하거나 권장하는 항목이 별도로 제시되어 있지 않다.현 시점에서 참고할 수 있는 전문가 칼럼, '한국인 영양소 섭취기준'에 제시된 소아·청소년기 영양과 성장의 관계, 그리고 국내외 연구 보고를 종합하면 권장섭취량 범위 내의 비타민·미네랄, 프로바이오틱스, 오메가-3 등 일반적 범주의 어린이용 영양제는 성조숙증 아동에서도 대체로 안전하게 사용할 수 있다.오히려 특정 영양소 부족은 성조숙증 위험을 증가시킨다는 결과가 있는데, 2023년 Frontiers in Endocrinology에 발표된 메타분석에 서는 비타민D 수치가 낮을수록 성조숙증 위험이 높아진다는 유의미한 음의 상관관계를 보고된 바 있다.비타민과 미네랄은 성장과 발달에 중요한 역할을 하며, 권장섭취량 범위 내에서는 성호르몬 분비를 촉진한다는 인체 근거는 없다. 다만, 아연·철분처럼 호르몬 합성에 관여하는 영양소는 과잉 보충 시 호르몬 수치 변화 가능성이 일부 보고된 바 있으므로, 권장섭취량 내로 섭취할 수 있도록 여러가지 영양제를 먹고 있다면 전체적인 함량을 확인하는 게 안전하다.■약사답게 상담하는 법: 약사답게 상담하는 1원칙은 질문한 고객의 마음을 읽는 것이다. 이럴 때 필요한 것은 '답변'이 아니라 '다시 질문'함으로써 고객 질문의 배경과 맥락을 파악하는 것이다.예를 들어, 성조숙증 아동 보호자가 "영양제 먹여도 되나요?"라고 물었을 때, 단순히 "네, 괜찮아요"라고 끝내거나 "뭐 관심있는 거 있으세요?"라고 바로 판매모드로 접근하기 보다, "아이가 몇 살이에요? 걱정되거나 궁금한 점을 조금 구체적으로 말씀해 주시면 제가 더 도움되는 답변을 드릴 수 있을 것 같아요."라고 되물으면, 부모가 왜 이 질문을 하는지, 어떤 상황에서 불안을 느끼는지 등의 맥락을 파악하고 맞춤형 답변을 제공할 수 있다.성조숙증을 진단받은 부모는 기본적으로 걱정이 많다.특히 여자아이들은 "유제품이 안 좋다"는 이야기를 듣고 우유를 끊어야 하나 고민하면서도, 칼슘 섭취가 부족해져 키가 덜 크면 어쩌지 하는 염려가 동반되는 경우가 많다.그래서 약사 유튜브 영상을 보고, 인플루언서 약사에게도 묻고, 의사에게도 확인하지만, 여전히 마음이 불안해 약국에서 한 번 더 묻기도 한다.약사다운 건강기능식품 상담의 1원칙을 실행하기 위해서는 요즘 고객의 이런 감정의 흐름과 정보탐색 과정을 이해해야 한다. 그리고 아래와 같이 질문의 배경을 파악한 뒤, 앞서 공부한 상담지식을 바탕으로 고객 상황에 맞게 답변할 수 있다. [약사] 아이가 몇 살이예요? 걱정되거나 궁금한 점을 조금 구체적으로 말씀해 주시면 제가 더 도움되는 답변을 드릴 수 있을 것 같아요.[고객] 아직 6살 여자애라, 칼슘은 먹이고 싶은데, 우유는 먹으면 안 된다고 해서요…[약사] 그러셨구나. 6살이면 한창 자랄 때라 걱정이 많으시겠어요. 칼슘은 키성장에 꼭 필요한 영양소라, 우유가 마음에 걸리신다면 칼슘 보충제로 챙기셔도 괜찮아요. 이렇게 아이들이 먹기 편한 제품들도 있거든요. (자연스럽게 제품 1개 꺼내셔도 좋아요)다만, 아이가 우유를 좋아한다면 하루 200ml 정도 (흰 우유 1팩) 마시는 건 괜찮아요. 국내외 연구를 보면, 보통 500ml 이상을 매일 마셨을 때 성장호르몬이나 체지방에 영향을 주었고, 하루 200~300ml 먹는 건 오히려 성장에 도움을 주었다고 해요. 그래서 상황에 맞게 선택하실 수 있어요. 필요하시면, 아이들 칼슘제 몇 가지 더 보여드릴까요?이렇게 고객의 질문을 듣고 바로 답하기 보다, 고객의 마음을 읽기위해 다시 질문함으로써 맞춤형 답변을 만드는 연습을 할 수 있다.연습이 습관이 되어, 실력으로 갖춰진다면 자연스럽게 고객의 신뢰도 얻고 약국경영에도 도움이 될 것이다. 다음 화에서는 1원칙을 적용한 또 다른 사례로 약사다운 상담법을 익혀보자.2025-08-12 12:55:16데일리팜
오늘의 TOP 10
- 1창고형 H&B 스토어 입점 약국 논란...전임 분회장이 개설
- 2"반품 챙겨뒀는데"...애엽 약가인하 보류에 약국 혼란
- 3우호세력 6곳 확보...광동, 숨가쁜 자사주 25% 처분 행보
- 4‘블루오션 찾아라'...제약, 소규모 틈새시장 특허도전 확산
- 5전립선암약 엑스탄디 제네릭 속속 등장…대원, 두번째 허가
- 6AI 가짜 의·약사 의약품·건기식 광고 금지법 나온다
- 7약국 등 임차인, 권리금 분쟁 승소 위해 꼭 챙겨야 할 것은?
- 8온누리약국 '코리아 그랜드세일' 참여…브랜드 홍보 나선다
- 9전남도약, 도에 겨울내의 600벌 기탁…올해로 17년째
- 10대원제약, 임직원 발걸음 모아 굿네이버스에 기부
-
순위상품명횟수
-
1타이레놀정500mg(10정)30,426
-
2판콜에스내복액16,732
-
3텐텐츄정(10정)13,671
-
4까스활명수큐액12,867
-
5판피린큐액12,851















![[리쥬올]리쥬올 PDRN 약국 1위 PDRN](https://cdn.platpharm.co.kr/2025/09/2509260220180000170.webp)
![[셀로맥스] 베베락스 온가족 안심 관장약](https://cdn.platpharm.co.kr/2025/09/2509171131320018843.webp)
![[SK케미칼] 트라스트패취 피록시캄 성분](https://cdn.platpharm.co.kr/2025/10/2510020656150002375.webp)
![[위고비] 직거래 최저가](https://cdn.platpharm.co.kr/2025/12/2512020211090000013.webp)
![[더본메디칼] ATC인쇄리본 특가](https://cdn.platpharm.co.kr/2025/04/2504100527360001454.jpg)
![[유한양행] 미녹펜겔 탈모스팟 집중케어](https://cdn.platpharm.co.kr/2025/09/2509220824180004563.webp)
![[유한양행] 콘택콜드 걸렸구나 생각되면](https://cdn.platpharm.co.kr/2025/10/2510282252420008436.webp)
![[신신] 아렉스 두번효과로 강력한](https://cdn.platpharm.co.kr/2025/10/2510230254510000664.webp)
![[SK케미칼] 속편한정 복합소화제](https://cdn.platpharm.co.kr/2025/12/2512040916400005920.webp)
![[종근당] 벤포벨에스 어른들의 피로회복제](https://cdn.platpharm.co.kr/2025/07/2507290841210004645.webp)
![[리쥬올]레티노 멜라세럼 저자극 레티놀](https://cdn.platpharm.co.kr/2025/09/2509260219360000145.webp)
![[신신] 새사래 상처연고 습윤밴드](https://cdn.platpharm.co.kr/2025/10/2510210339570001784.webp)
