심평원-금감원 공조 '나이롱 환자' 뿌리뽑는다
- 김정주
- 2011-01-24 15:00:54
-
가
- 가
- 가
- 가
- 가
- 가
- 정보공유·합동 대응체계 구축…공·민영보험 적정급여 유도
- PR
- 전국 지역별 의원·약국 매출&상권&입지를 무료로 검색하세요!!
- 데일리팜맵 바로가기

심평원과 금감원은 오늘(24일) 오후 3시 업무협약을 맺고 부적정 급여 청구를 일삼는 의료기관의 정보를 공유하고 합동 대응체계를 구축하는 내용을 골자로 한 업무협약을 체결했다.
건강보험과 민영보험의 적정급여를 유도하고 재정누수를 막기 위해 마련된 이번 합동체계는 진료비 허위·부당청구와 나이롱 환자 방치 등 입원환자 부실관리, 허위입원확인서 발급 등에 대한 당국의 대대적 사정작업의 일환으로 기획됐다.
심평원과 금감원이 공개한 건강·민영보험 사기 사례를 살펴보면 부산 해운대구 소재 A병원 원장 남 모 씨 등은 보험 가입자들을 서류상으로만 입원시키고 진료기록을 허위로 꾸민 뒤 건보공단에 요양급여 2억6000만원을 편취했다.
이로 인해 가짜 입원 환자 200여명은 국내 11개 보험사에 허위 서류를 제출하고 보험금 3억4000만원을 지급받았다.
B한방병원 원장 김 모 씨는 행정부원장과 간호사 등 보험설계 브로커와 짜고 환자 휴대폰을 병원에 보관하면서 외부 관계자들과 수시로 통화하면서 허위 환자들의 입원 알리바이를 조작, 허위입원확인서를 발급하는 방식으로 건보료 3억원 가량을 편취하는 한편 허위입원환자 71명의 민영보험금 14억원까지 편취하다 적발됐다.
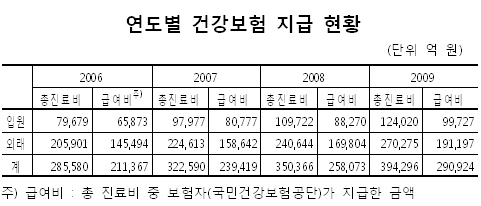
이 같은 보험사기로 인해 소요된 건보 지급액은 2006년 21조1367억원에서 2009년 29조924억원으로 4년 새 7조9557억원이 폭증했다.
심평원은 "현재 금감원이 추진 중인 민·관 합동 교통사고 부재환자 점검을 심평원 현지조사 업무와 연계할 경우 나이롱 환자 적발과 예방에 직접적인 영향을 줄 것으로 기대한다"고 밝혔다.
- 익명 댓글
- 실명 댓글
- 댓글 0
- 최신순
- 찬성순
- 반대순
오늘의 TOP 10
- 1안방시장 한계 넘어설까…K-골관절염 세포치료제 해외 도전
- 2'돈 버는 신약' 있기에...실적 버티는 대형 제약사들
- 3SK케미칼, 위식도역류 치료제 강화…새 조합 복합제 허가
- 4준혁신형 인증에 쏠리는 관심...R&D 비율 현실화도 요구
- 53년 주기 약사 면허신고…올해는 2023년 면허신고자 대상
- 6헤일리온, '정밀영양·데이터·CSR' 컨슈머 패러다임 선도
- 7국전, AI 반도체 소재 승부수…HBM·차세대 패키징 확대
- 8골수섬유증 신약 '옴짜라' 재수 끝에 급여 등재 목전
- 9[기자의 눈] 비만치료제, 투약편의성 개선의 명암
- 10복지부-GC녹십자, '검체검사오류' 소송…처분 정당성 쟁점






















































![[옵투스] 오에수 시리즈](https://cdn.platpharm.co.kr/2026/02/2602130209000031633.webp)
![[일양약품] 프로엑스피](https://cdn.platpharm.co.kr/2026/01/2601221008450010125.webp)
![[신신제약] 아렉스마일드](https://cdn.platpharm.co.kr/2023/11/2311300927130000133.jpg)
![[신신제약] 모스키토 밀크](https://cdn.platpharm.co.kr/2025/10/2510150733400004067.webp)
![[유한양행] 안티푸라민 파스 시리즈](https://cdn.platpharm.co.kr/2024/05/2405280631070000069.png)
![[일양약품] 도담도담 시리즈](https://cdn.platpharm.co.kr/2024/02/2402020935180000240.jpg)
![[노보노디스크] 위고비](https://cdn.platpharm.co.kr/static/dailypharm/Wigobi.png)
![[종근당] 브레이닝캡슐](https://cdn.platpharm.co.kr/2025/06/2506040708450012544.png)
![[리쥬올] PDLLA 퍼밍 크림 30ml](https://cdn.platpharm.co.kr/2026/04/2604070229110000386.webp)
![[삼진제약] 게보핏 시리즈](https://cdn.platpharm.co.kr/2024/07/2407100728250000386.png)
![[경방신약] 방콜브이산](https://cdn.platpharm.co.kr/2025/12/2512310630020002495.webp)
![[유한양행] 마그비 시리즈](https://cdn.platpharm.co.kr/2024/03/2403261023280000193.jpg)
![[알엑스미] 알엑스미 리쥬영 울트라 PDRN 10000 딥리페어 크림](https://i.baropharm.com/partner/products/70c72dd0-cfd3-4d80-87e4-dc4f8de6658b.png?label=바뷰페로고)
![[휴온스 ] 비듬을 한번에, 니조랄 2%액](https://i.baropharm.com/products/478a284d-4361-4b4a-8a00-8bab80f34319.png?label=PLAN_01)
![[한독] 붙이는 통증 전문가, 케토톱 액티브 플라스타(쿨) 40매](https://i.baropharm.com/products/202503/1741829602305.png)
![[경동제약] 인태반 자양강장제, 파워콤프](https://i.baropharm.com/partner/products/0a2cbb4c-96c5-40a5-aec2-8beeae11682c.png)
![[켄뷰] 다양한 통증에, 타이레놀정 500mg 10정](https://i.baropharm.com/products/6c6ea4f4-7ab2-44f2-a165-f062d80f525b.png)
![[쥬베룩] 진짜 쥬베룩을 담은 약국전용 PDLLA 크림](https://i.baropharm.com/products/202604/1775343960671.png?label=바뷰페로고)
![[아워팜] CJ웰케어, 바이오코어 1000억 유산균](https://i.baropharm.com/products/202604/1776750298620.png)
![[CHD제약] 50년 전통의 천혜당 식염포도당](https://i.baropharm.com/products/202604/1775095858899.png)
![[레비온] PDRN+EGF, 레비온RX PDRN EGF 크림](https://i.baropharm.com/products/202512/1765949426601.png)
![[리쥬올] 닥터 리쥬올 어드밴스드 PDRN 리쥬비네이팅 크림 30ml](https://i.baropharm.com/partner/products/a201d2b4-f21e-4b13-957c-846d286b3d21.jpg?label=바뷰페로고)
![[아워팜] 우리아이 맞춤설계, 바로타민 kids 엘더베리맛](https://i.baropharm.com/partner/products/3f39593e-6318-4dd9-a778-c008c868b5c8.png)
![[켄뷰] 오리지널 폼타입, 로게인5%폼에어로졸60g](https://i.baropharm.com/products/dc84d96e-d0b4-46bc-bcc8-d62016406fe4.png)




